Kai Kisielinski Paul Giboni Andreas Prescher Bernd Klosterhalfen David Graessel Stefan Funken Oliver Kempski Oliver Hirsch
Abstract
Wiele krajów wprowadziło wymóg noszenia masek w miejscach publicznych w celu zarażenia SARS-CoV-2, dzięki czemu stało się to powszechne w 2020 r. Do tej pory nie przeprowadzono kompleksowego badania dotyczącego niekorzystnych skutków zdrowotnych, jakie mogą powodować maski. Celem było znalezienie, przetestowanie, ocena i zestawienie naukowo udowodnionych skutków ubocznych noszenia masek. Do oceny ilościowej powołano się na 44, w większości eksperymentalne, badania, a do oceny merytorycznej 65 publikacji. W literaturze ujawniono niekorzystne skutki stosowania masek w wielu dyscyplinach. W tym artykule odnosimy się do psychologicznego i fizycznego pogorszenia, a także wielu objawów opisanych ze względu na ich konsekwentną, powtarzającą się i jednolitą prezentację w różnych dyscyplinach, jako zespół wyczerpania wywołanego maską (MIES).2 spadek i zmęczenie ( p <0,05), zgrupowane współwystępowanie upośledzenia oddychania i spadku O 2 (67%), maska N95 i wzrost CO 2 (82%), maska N95 i spadek O 2 (72%), N95 maska i ból głowy (60%), zaburzenia oddychania i wzrost temperatury (88%), ale także wzrost temperatury i wilgoć (100%) pod maskami. Przedłużone noszenie masek przez ogół populacji może mieć istotne skutki i konsekwencje w wielu dziedzinach medycyny.
1. Introduction
2. Materials and Methods
3. Results
3.1. General Physiological and Pathophysiological Effects for the Wearer
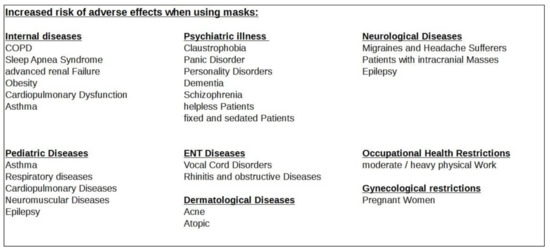
3.2. Internistic Side Effects and Dangers
3.3. Neurological Side Effects and Dangers
3.4. Psychological Side Effects and Dangers
3.5. Psychiatric Side Effects and Dangers
3.6. Gynaecological Side Effects and Dangers
3.7. Dermatological Side Effects and Dangers
3.8. ENT and Dental Side Effects and Dangers
3.9. Sports Medicine Side Effects and Dangers
3.10. Social and Sociological Side Effects and Dangers
3.11. Social and Occupational Medicine Side Effects and Hazards
3.12. Microbiological Consequences for Wearer and Environment: Foreign/Self-Contamination
3.13. Epidemiological Consequences
3.14. Paediatric Side Effects and Hazards
3.15. Effects on the Environment
4. Discussion
-
- Increase in dead space volume [22,24,58,59] (Figure 3, Section 3.1 and Section 3.2).
-
- Increase in breathing resistance [31,35,61,118] (Figure 3, Figure 2: Column 8).
-
- Increase in blood carbon dioxide [13,15,19,21,22,23,24,25,26,27,28] (Figure 2: Column 5).
-
- Decrease in blood oxygen saturation [18,19,21,23,28,29,30,31,32,33,34] (Figure 2: Column 4).
-
- Increase in heart rate [15,19,23,29,30,35] (Figure 2: Column 12).
-
- Decrease in cardiopulmonary capacity [31] (Section 3.2).
-
- Feeling of exhaustion [15,19,21,29,31,32,33,34,35,69] (Figure 2: Column 14).
-
- Increase in respiratory rate [15,21,23,34] (Figure 2: Column 9).
-
- Difficulty breathing and shortness of breath [15,19,21,23,25,29,31,34,35,71,85,101,133] (Figure 2: Column 13).
-
- Headache [19,27,37,66,67,68,83] (Figure 2: Column 17).
-
- Dizziness [23,29] (Figure 2: Column 16).
-
- Feeling of dampness and heat [15,16,22,29,31,35,85,133] (Figure 2: Column 7).
-
- Drowsiness (qualitative neurological deficits) [19,29,32,36,37] (Figure 2: Column 15).
-
- Decrease in empathy perception [99] (Figure 2: Column 19).
-
- Impaired skin barrier function with acne, itching and skin lesions [37,72,73] (Figure 2: Column 20–22).
5. Limitations
6. Conclusions
Author Contributions
Funding
Institutional Review Board Statement
Informed Consent Statement
Data Availability Statement
Acknowledgments
Conflicts of Interest
References
- World Health Organization. WHO-Advice on the Use of Masks in the Context of COVID-19: Interim Guidance, 6 April 2020; World Health Organization: Geneva, Switzerland, 2020; Available online: https://apps.who.int/iris/handle/10665/331693 (accessed on 7 November 2020).
- World Health Organization. WHO-Advice on the Use of Masks in the Context of COVID-19: Interim Guidance, 5 June 2020; World Health Organization: Geneva, Switzerland, 2020; Available online: https://apps.who.int/iris/handle/10665/332293 (accessed on 7 November 2020).
- Chu, D.K.; Akl, E.A.; Duda, S.; Solo, K.; Yaacoub, S.; Schünemann, H.J.; Chu, D.K.; Akl, E.A.; El-harakeh, A.; Bognanni, A.; et al. Physical Distancing, Face Masks, and Eye Protection to Prevent Person-to-Person Transmission of SARS-CoV-2 and COVID-19: A Systematic Review and Meta-Analysis. Lancet 2020, 395, 1973–1987. [Google Scholar] [CrossRef]
- Jefferson, T.; Jones, M.; Ansari, L.A.A.; Bawazeer, G.; Beller, E.; Clark, J.; Conly, J.; Mar, C.D.; Dooley, E.; Ferroni, E.; et al. Physical Interventions to Interrupt or Reduce the Spread of Respiratory Viruses. Part 1-Face Masks, Eye Protection and Person Distancing: Systematic Review and Meta-Analysis. medRxiv 2020. [Google Scholar] [CrossRef]
- Kappstein, I. Mund-Nasen-Schutz in der Öffentlichkeit: Keine Hinweise für eine Wirksamkeit. Krankenh. Up2date 2020, 15, 279–295. [Google Scholar] [CrossRef]
- De Brouwer, C. Wearing a Mask, a Universal Solution against COVID-19 or an Additional Health Risk? 2020. Available online: https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3676885 (accessed on 12 November 2020). [CrossRef]
- Ewig, S.; Gatermann, S.; Lemmen, S. Die Maskierte Gesellschaft. Pneumologie 2020, 74, 405–408. [Google Scholar] [CrossRef] [PubMed]
- Great Barrington Declaration Great Barrington Declaration and Petition. Available online: https://gbdeclaration.org/ (accessed on 9 November 2020).
- WMA-The World Medical Association-WMA Declaration of Geneva. Available online: https://www.wma.net/policies-post/wma-declaration-of-geneva/ (accessed on 7 November 2020).
- WMA-The World Medical Association-WMA Declaration of Helsinki–Ethical Principles for Medical Research Involving Human Subjects. Available online: https://www.wma.net/policies-post/wma-declaration-of-geneva/ (accessed on 7 November 2020).
- WMA-The World Medical Association-WMA Declaration of Lisbon on the Rights of the Patient. Available online: https://www.wma.net/policies-post/wma-declaration-of-lisbon-on-the-rights-of-the-patient/ (accessed on 7 November 2020).
- Villalonga-Olives, E.; Kawachi, I. The Dark Side of Social Capital: A Systematic Review of the Negative Health Effects of Social Capital. Soc. Sci. Med. 2017, 194, 105–127. [Google Scholar] [CrossRef]
- Butz, U. Rückatmung von Kohlendioxid bei Verwendung von Operationsmasken als hygienischer Mundschutz an medizinischem Fachpersonal. Ph.D. Thesis, Fakultät für Medizin der Technischen Universität München, Munich, Germany, 2005. [Google Scholar]
- Smolka, L.; Borkowski, J.; Zaton, M. The Effect of Additional Dead Space on Respiratory Exchange Ratio and Carbon Dioxide Production Due to Training. J. Sports Sci. Med. 2014, 13, 36–43. [Google Scholar] [PubMed]
- Roberge, R.J.; Kim, J.-H.; Benson, S.M. Absence of Consequential Changes in Physiological, Thermal and Subjective Responses from Wearing a Surgical Mask. Respir. Physiol. Neurobiol. 2012, 181, 29–35. [Google Scholar] [CrossRef] [PubMed]
- Matuschek, C.; Moll, F.; Fangerau, H.; Fischer, J.C.; Zänker, K.; van Griensven, M.; Schneider, M.; Kindgen-Milles, D.; Knoefel, W.T.; Lichtenberg, A.; et al. Face Masks: Benefits and Risks during the COVID-19 Crisis. Eur. J. Med. Res. 2020, 25, 32. [Google Scholar] [CrossRef]
- Roberge, R.J.; Coca, A.; Williams, W.J.; Powell, J.B.; Palmiero, A.J. Physiological Impact of the N95 Filtering Facepiece Respirator on Healthcare Workers. Respir. Care 2010, 55, 569–577. [Google Scholar]
- Pifarré, F.; Zabala, D.D.; Grazioli, G.; de Yzaguirre i Maura, I. COVID 19 and Mask in Sports. Apunt. Sports Med. 2020. [Google Scholar] [CrossRef]
- Rebmann, T.; Carrico, R.; Wang, J. Physiologic and Other Effects and Compliance with Long-Term Respirator Use among Medical Intensive Care Unit Nurses. Am. J. Infect. Control 2013, 41, 1218–1223. [Google Scholar] [CrossRef]
- Roeckner, J.T.; Krstić, N.; Sipe, B.H.; Običan, S.G. N95 Filtering Facepiece Respirator Use during Pregnancy: A Systematic Review. Am. J. Perinatol. 2020, 37, 995–1001. [Google Scholar] [CrossRef]
- Georgi, C.; Haase-Fielitz, A.; Meretz, D.; Gäsert, L.; Butter, C. Einfluss gängiger Gesichtsmasken auf physiologische Parameter und Belastungsempfinden unter arbeitstypischer körperlicher Anstrengung. Deutsches Ärzteblatt 2020, 674–675. [Google Scholar] [CrossRef]
- Roberge, R.J.; Kim, J.-H.; Powell, J.B. N95 Respirator Use during Advanced Pregnancy. Am. J. Infect. Control 2014, 42, 1097–1100. [Google Scholar] [CrossRef]
- Kyung, S.Y.; Kim, Y.; Hwang, H.; Park, J.-W.; Jeong, S.H. Risks of N95 Face Mask Use in Subjects with COPD. Respir. Care 2020, 65, 658–664. [Google Scholar] [CrossRef]
- Epstein, D.; Korytny, A.; Isenberg, Y.; Marcusohn, E.; Zukermann, R.; Bishop, B.; Minha, S.; Raz, A.; Miller, A. Return to Training in the COVID-19 Era: The Physiological Effects of Face Masks during Exercise. Scand. J. Med. Sci. Sports 2020. [Google Scholar] [CrossRef]
- Mo, Y.; Wei, D.; Mai, Q.; Chen, C.; Yu, H.; Jiang, C.; Tan, X. Risk and Impact of Using Mask on COPD Patients with Acute Exacerbation during the COVID-19 Outbreak: A Retrospective Study. Res. Sq. 2020. [Google Scholar] [CrossRef]
- Goh, D.Y.T.; Mun, M.W.; Lee, W.L.J.; Teoh, O.H.; Rajgor, D.D. A Randomised Clinical Trial to Evaluate the Safety, Fit, Comfort of a Novel N95 Mask in Children. Sci. Rep. 2019, 9, 18952. [Google Scholar] [CrossRef]
- Bharatendu, C.; Ong, J.J.Y.; Goh, Y.; Tan, B.Y.Q.; Chan, A.C.Y.; Tang, J.Z.Y.; Leow, A.S.; Chin, A.; Sooi, K.W.X.; Tan, Y.L.; et al. Powered Air Purifying Respirator (PAPR) Restores the N95 Face Mask Induced Cerebral Hemodynamic Alterations among Healthcare Workers during COVID-19 Outbreak. J. Neurol. Sci. 2020, 417, 117078. [Google Scholar] [CrossRef]
- Tong, P.S.Y.; Kale, A.S.; Ng, K.; Loke, A.P.; Choolani, M.A.; Lim, C.L.; Chan, Y.H.; Chong, Y.S.; Tambyah, P.A.; Yong, E.-L. Respiratory Consequences of N95-Type Mask Usage in Pregnant Healthcare Workers—A Controlled Clinical Study. Antimicrob. Resist. Infect. Control 2015, 4, 48. [Google Scholar] [CrossRef]
- Liu, C.; Li, G.; He, Y.; Zhang, Z.; Ding, Y. Effects of Wearing Masks on Human Health and Comfort during the COVID-19 Pandemic. IOP Conf. Ser. Earth Environ. Sci. 2020, 531, 012034. [Google Scholar] [CrossRef]
- Beder, A.; Büyükkoçak, U.; Sabuncuoğlu, H.; Keskil, Z.A.; Keskil, S. Preliminary Report on Surgical Mask Induced Deoxygenation during Major Surgery. Neurocirugía 2008, 19, 121–126. [Google Scholar] [CrossRef]
- Fikenzer, S.; Uhe, T.; Lavall, D.; Rudolph, U.; Falz, R.; Busse, M.; Hepp, P.; Laufs, U. Effects of Surgical and FFP2/N95 Face Masks on Cardiopulmonary Exercise Capacity. Clin. Res. Cardiol. 2020, 109, 1522–1530. [Google Scholar] [CrossRef] [PubMed]
- Jagim, A.R.; Dominy, T.A.; Camic, C.L.; Wright, G.; Doberstein, S.; Jones, M.T.; Oliver, J.M. Acute Effects of the Elevation Training Mask on Strength Performance in Recreational Weight Lifters. J. Strength Cond. Res. 2018, 32, 482–489. [Google Scholar] [CrossRef]
- Porcari, J.P.; Probst, L.; Forrester, K.; Doberstein, S.; Foster, C.; Cress, M.L.; Schmidt, K. Effect of Wearing the Elevation Training Mask on Aerobic Capacity, Lung Function, and Hematological Variables. J. Sports Sci. Med. 2016, 15, 379–386. [Google Scholar]
- Kao, T.-W.; Huang, K.-C.; Huang, Y.-L.; Tsai, T.-J.; Hsieh, B.-S.; Wu, M.-S. The Physiological Impact of Wearing an N95 Mask during Hemodialysis as a Precaution against SARS in Patients with End-Stage Renal Disease. J. Formos. Med. Assoc. 2004, 103, 624–628. [Google Scholar]
- Li, Y.; Tokura, H.; Guo, Y.P.; Wong, A.S.W.; Wong, T.; Chung, J.; Newton, E. Effects of Wearing N95 and Surgical Facemasks on Heart Rate, Thermal Stress and Subjective Sensations. Int. Arch. Occup. Environ. Health 2005, 78, 501–509. [Google Scholar] [CrossRef]
- Johnson, A.T. Respirator Masks Protect Health but Impact Performance: A Review. J. Biol. Eng. 2016, 10, 4. [Google Scholar] [CrossRef]
- Rosner, E. Adverse Effects of Prolonged Mask Use among Healthcare Professionals during COVID-19. J. Infect. Dis. Epidemiol. 2020. [Google Scholar] [CrossRef]
- Azuma, K.; Kagi, N.; Yanagi, U.; Osawa, H. Effects of Low-Level Inhalation Exposure to Carbon Dioxide in Indoor Environments: A Short Review on Human Health and Psychomotor Performance. Environ. Int. 2018, 121, 51–56. [Google Scholar] [CrossRef]
- Drechsler, M.; Morris, J. Carbon Dioxide Narcosis. In StatPearls; StatPearls Publishing: Treasure Island, FL, USA, 2020. [Google Scholar]
- Noble, J.; Jones, J.G.; Davis, E.J. Cognitive Function during Moderate Hypoxaemia. Anaesth. Intensive Care 1993, 21, 180–184. [Google Scholar] [CrossRef]
- Fothergill, D.M.; Hedges, D.; Morrison, J.B. Effects of CO2 and N2 Partial Pressures on Cognitive and Psychomotor Performance. Undersea Biomed. Res. 1991, 18, 1–19. [Google Scholar]
- Spitzer, M. Masked Education? The Benefits and Burdens of Wearing Face Masks in Schools during the Current Corona Pandemic. Trends Neurosci. Educ. 2020, 20, 100138. [Google Scholar] [CrossRef]
- Heider, C.A.; Álvarez, M.L.; Fuentes-López, E.; González, C.A.; León, N.I.; Verástegui, D.C.; Badía, P.I.; Napolitano, C.A. Prevalence of Voice Disorders in Healthcare Workers in the Universal Masking COVID-19 Era. Laryngoscope 2020. [Google Scholar] [CrossRef]
- Roberge, R.J.; Kim, J.-H.; Coca, A. Protective Facemask Impact on Human Thermoregulation: An Overview. Ann. Occup. Hyg. 2012, 56, 102–112. [Google Scholar] [CrossRef]
- Palmiero, A.J.; Symons, D.; Morgan, J.W.; Shaffer, R.E. Speech Intelligelibility Assessment of Protective Facemasks and Air-Purifying Respirators. J. Occup. Environ. Hyg. 2016, 13, 960–968. [Google Scholar] [CrossRef]
- Simonton, D.; Spears, M. Human Health Effects from Exposure to Low-Level Concentrations of Hydrogen Sulfide. Occup. Health Saf. (Waco Tex.) 2007, 76, 102–104. [Google Scholar]
- Salimi, F.; Morgan, G.; Rolfe, M.; Samoli, E.; Cowie, C.T.; Hanigan, I.; Knibbs, L.; Cope, M.; Johnston, F.H.; Guo, Y.; et al. Long-Term Exposure to Low Concentrations of Air Pollutants and Hospitalisation for Respiratory Diseases: A Prospective Cohort Study in Australia. Environ. Int. 2018, 121, 415–420. [Google Scholar] [CrossRef]
- Dominici, F.; Schwartz, J.; Di, Q.; Braun, D.; Choirat, C.; Zanobetti, A. Assessing Adverse Health Effects of Long-Term Exposure to Low Levels of Ambient Air Pollution: Phase 1 Research Report; Health Effects Institute: Boston, MA, USA, 2019; pp. 1–51. [Google Scholar]
- Alleva, R.; Manzella, N.; Gaetani, S.; Bacchetti, T.; Bracci, M.; Ciarapica, V.; Monaco, F.; Borghi, B.; Amati, M.; Ferretti, G.; et al. Mechanism Underlying the Effect of Long-Term Exposure to Low Dose of Pesticides on DNA Integrity. Environ. Toxicol. 2018, 33, 476–487. [Google Scholar] [CrossRef]
- Roh, T.; Lynch, C.F.; Weyer, P.; Wang, K.; Kelly, K.M.; Ludewig, G. Low-Level Arsenic Exposure from Drinking Water Is Associated with Prostate Cancer in Iowa. Environ. Res. 2017, 159, 338–343. [Google Scholar] [CrossRef]
- Deering, K.E.; Callan, A.C.; Prince, R.L.; Lim, W.H.; Thompson, P.L.; Lewis, J.R.; Hinwood, A.L.; Devine, A. Low-Level Cadmium Exposure and Cardiovascular Outcomes in Elderly Australian Women: A Cohort Study. Int. J. Hyg. Environ. Health 2018, 221, 347–354. [Google Scholar] [CrossRef] [PubMed]
- Kosnett, M. Health Effects of Low Dose Lead Exposure in Adults and Children, and Preventable Risk Posed by the Consumption of Game Meat Harvested with Lead Ammunition. In Ingestion of Lead from Spent Ammunition: Implications for Wildlife and Humans; The Peregrine Fund: Boise, ID, USA, 2009. [Google Scholar] [CrossRef]
- Crinnion, W.J. Environmental Medicine, Part Three: Long-Term Effects of Chronic Low-Dose Mercury Exposure. Altern. Med. Rev. 2000, 5, 209–223. [Google Scholar] [PubMed]
- Wu, S.; Han, J.; Vleugels, R.A.; Puett, R.; Laden, F.; Hunter, D.J.; Qureshi, A.A. Cumulative Ultraviolet Radiation Flux in Adulthood and Risk of Incident Skin Cancers in Women. Br. J. Cancer 2014, 110, 1855–1861. [Google Scholar] [CrossRef] [PubMed]
- Custodis, F.; Schirmer, S.H.; Baumhäkel, M.; Heusch, G.; Böhm, M.; Laufs, U. Vascular Pathophysiology in Response to Increased Heart Rate. J. Am. Coll. Cardiol. 2010, 56, 1973–1983. [Google Scholar] [CrossRef]
- Russo, M.A.; Santarelli, D.M.; O’Rourke, D. The Physiological Effects of Slow Breathing in the Healthy Human. Breathe 2017, 13, 298–309. [Google Scholar] [CrossRef]
- Nuckowska, M.K.; Gruszecki, M.; Kot, J.; Wolf, J.; Guminski, W.; Frydrychowski, A.F.; Wtorek, J.; Narkiewicz, K.; Winklewski, P.J. Impact of Slow Breathing on the Blood Pressure and Subarachnoid Space Width Oscillations in Humans. Sci. Rep. 2019, 9, 6232. [Google Scholar] [CrossRef]
- Johnson, A.T.; Scott, W.H.; Lausted, C.G.; Coyne, K.M.; Sahota, M.S.; Johnson, M.M. Effect of External Dead Volume on Performance While Wearing a Respirator. AIHAJ-Am. Ind. Hyg. Assoc. 2000, 61, 678–684. [Google Scholar] [CrossRef]
- Xu, M.; Lei, Z.; Yang, J. Estimating the Dead Space Volume between a Headform and N95 Filtering Facepiece Respirator Using Microsoft Kinect. J. Occup. Environ. Hyg. 2015, 12, 538–546. [Google Scholar] [CrossRef]
- Lee, H.P.; Wang, D.Y. Objective Assessment of Increase in Breathing Resistance of N95 Respirators on Human Subjects. Ann. Occup. Hyg. 2011, 55, 917–921. [Google Scholar] [CrossRef]
- Roberge, R.; Bayer, E.; Powell, J.; Coca, A.; Roberge, M.; Benson, S. Effect of Exhaled Moisture on Breathing Resistance of N95 Filtering Facepiece Respirators. Ann. Occup. Hyg. 2010, 54, 671–677. [Google Scholar] [CrossRef]
- Jamjoom, A.; Nikkar-Esfahani, A.; Fitzgerald, J. Operating Theatre Related Syncope in Medical Students: A Cross Sectional Study. BMC Med. Educ. 2009, 9, 14. [Google Scholar] [CrossRef]
- Asadi-Pooya, A.A.; Cross, J.H. Is Wearing a Face Mask Safe for People with Epilepsy? Acta Neurol. Scand. 2020, 142, 314–316. [Google Scholar] [CrossRef]
- Lazzarino, A.I.; Steptoe, A.; Hamer, M.; Michie, S. Covid-19: Important Potential Side Effects of Wearing Face Masks That We Should Bear in Mind. BMJ 2020, 369, m2003. [Google Scholar] [CrossRef]
- Guaranha, M.S.B.; Garzon, E.; Buchpiguel, C.A.; Tazima, S.; Yacubian, E.M.T.; Sakamoto, A.C. Hyperventilation Revisited: Physiological Effects and Efficacy on Focal Seizure Activation in the Era of Video-EEG Monitoring. Epilepsia 2005, 46, 69–75. [Google Scholar] [CrossRef]
- Ong, J.J.Y.; Bharatendu, C.; Goh, Y.; Tang, J.Z.Y.; Sooi, K.W.X.; Tan, Y.L.; Tan, B.Y.Q.; Teoh, H.-L.; Ong, S.T.; Allen, D.M.; et al. Headaches Associated With Personal Protective Equipment-A Cross-Sectional Study among Frontline Healthcare Workers During COVID-19. Headache 2020, 60, 864–877. [Google Scholar] [CrossRef]
- Jacobs, J.L.; Ohde, S.; Takahashi, O.; Tokuda, Y.; Omata, F.; Fukui, T. Use of Surgical Face Masks to Reduce the Incidence of the Common Cold among Health Care Workers in Japan: A Randomized Controlled Trial. Am. J. Infect. Control 2009, 37, 417–419. [Google Scholar] [CrossRef]
- Ramirez-Moreno, J.M. Mask-Associated de Novo Headache in Healthcare Workers during the Covid-19 Pandemic. medRxiv 2020. [Google Scholar] [CrossRef]
- Shenal, B.V.; Radonovich, L.J.; Cheng, J.; Hodgson, M.; Bender, B.S. Discomfort and Exertion Associated with Prolonged Wear of Respiratory Protection in a Health Care Setting. J. Occup. Environ. Hyg. 2011, 9, 59–64. [Google Scholar] [CrossRef]
- Rains, S.A. The Nature of Psychological Reactance Revisited: A Meta-Analytic Review. Hum. Commun. Res. 2013, 39, 47–73. [Google Scholar] [CrossRef]
- Matusiak, Ł.; Szepietowska, M.; Krajewski, P.; Białynicki-Birula, R.; Szepietowski, J.C. Inconveniences Due to the Use of Face Masks during the COVID-19 Pandemic: A Survey Study of 876 Young People. Dermatol. Ther. 2020, 33, e13567. [Google Scholar] [CrossRef]
- Foo, C.C.I.; Goon, A.T.J.; Leow, Y.; Goh, C. Adverse Skin Reactions to Personal Protective Equipment against Severe Acute Respiratory Syndrome–a Descriptive Study in Singapore. Contact Dermat. 2006, 55, 291–294. [Google Scholar] [CrossRef]
- Hua, W.; Zuo, Y.; Wan, R.; Xiong, L.; Tang, J.; Zou, L.; Shu, X.; Li, L. Short-Term Skin Reactions Following Use of N95 Respirators and Medical Masks. Contact Dermat. 2020, 83, 115–121. [Google Scholar] [CrossRef]
- Prousa, D. Studie zu psychischen und psychovegetativen Beschwerden mit den aktuellen Mund-Nasenschutz-Verordnungen. PsychArchives 2020. [Google Scholar] [CrossRef]
- Sell, T.K.; Hosangadi, D.; Trotochaud, M. Misinformation and the US Ebola Communication Crisis: Analyzing the Veracity and Content of Social Media Messages Related to a Fear-Inducing Infectious Disease Outbreak. BMC Public Health 2020, 20, 550. [Google Scholar] [CrossRef]
- Ryan, R.M.; Deci, E.L. Self-determination theory and the role of basic psychological needs in personality and the organization of behavior. In Handbook of Personality: Theory and Research, 3rd ed.; The Guilford Press: New York, NY, USA, 2008; pp. 654–678. ISBN 978-1-59385-836-0. [Google Scholar]
- Kent, J.M.; Papp, L.A.; Martinez, J.M.; Browne, S.T.; Coplan, J.D.; Klein, D.F.; Gorman, J.M. Specificity of Panic Response to CO(2) Inhalation in Panic Disorder: A Comparison with Major Depression and Premenstrual Dysphoric Disorder. Am. J. Psychiatry 2001, 158, 58–67. [Google Scholar] [CrossRef] [PubMed]
- Morris, L.S.; McCall, J.G.; Charney, D.S.; Murrough, J.W. The Role of the Locus Coeruleus in the Generation of Pathological Anxiety. Brain Neurosci. Adv. 2020, 4. [Google Scholar] [CrossRef] [PubMed]
- Gorman, J.M.; Askanazi, J.; Liebowitz, M.R.; Fyer, A.J.; Stein, J.; Kinney, J.M.; Klein, D.F. Response to Hyperventilation in a Group of Patients with Panic Disorder. Am. J. Psychiatry 1984, 141, 857–861. [Google Scholar] [CrossRef] [PubMed]
- Tsugawa, A.; Sakurai, S.; Inagawa, Y.; Hirose, D.; Kaneko, Y.; Ogawa, Y.; Serisawa, S.; Takenoshita, N.; Sakurai, H.; Kanetaka, H.; et al. Awareness of the COVID-19 Outbreak and Resultant Depressive Tendencies in Patients with Severe Alzheimer’s Disease. JAD 2020, 77, 539–541. [Google Scholar] [CrossRef]
- Maguire, P.A.; Reay, R.E.; Looi, J.C. Nothing to Sneeze at-Uptake of Protective Measures against an Influenza Pandemic by People with Schizophrenia: Willingness and Perceived Barriers. Australas. Psychiatry 2019, 27, 171–178. [Google Scholar] [CrossRef]
- COVID-19: Considerations for Wearing Masks|CDC. Available online: https://www.cdc.gov/coronavirus/2019-ncov/prevent-getting-sick/cloth-face-cover-guidance.html (accessed on 12 November 2020).
- Lim, E.C.H.; Seet, R.C.S.; Lee, K.-H.; Wilder-Smith, E.P.V.; Chuah, B.Y.S.; Ong, B.K.C. Headaches and the N95 Face-mask amongst Healthcare Providers. Acta Neurol. Scand. 2006, 113, 199–202. [Google Scholar] [CrossRef]
- Badri, F.M.A. Surgical Mask Contact Dermatitis and Epidemiology of Contact Dermatitis in Healthcare Workers. Curr. Allergy Clin. Immunol. 2017, 30, 183–188. [Google Scholar]
- Scarano, A.; Inchingolo, F.; Lorusso, F. Facial Skin Temperature and Discomfort When Wearing Protective Face Masks: Thermal Infrared Imaging Evaluation and Hands Moving the Mask. Int. J. Environ. Res. Public Health 2020, 17, 4624. [Google Scholar] [CrossRef]
- Luksamijarulkul, P.; Aiempradit, N.; Vatanasomboon, P. Microbial Contamination on Used Surgical Masks among Hospital Personnel and Microbial Air Quality in Their Working Wards: A Hospital in Bangkok. Oman Med. J. 2014, 29, 346–350. [Google Scholar] [CrossRef]
- Chughtai, A.A.; Stelzer-Braid, S.; Rawlinson, W.; Pontivivo, G.; Wang, Q.; Pan, Y.; Zhang, D.; Zhang, Y.; Li, L.; MacIntyre, C.R. Contamination by Respiratory Viruses on Outer Surface of Medical Masks Used by Hospital Healthcare Workers. BMC Infect. Dis. 2019, 19, 491. [Google Scholar] [CrossRef]
- Monalisa, A.C.; Padma, K.B.; Manjunath, K.; Hemavathy, E.; Varsha, D. Microbial Contamination of the Mouth Masks Used by Post-Graduate Students in a Private Dental Institution: An In-Vitro Study. IOSR J. Dent. Med. Sci. 2017, 16, 61–67. [Google Scholar]
- Liu, Z.; Chang, Y.; Chu, W.; Yan, M.; Mao, Y.; Zhu, Z.; Wu, H.; Zhao, J.; Dai, K.; Li, H.; et al. Surgical Masks as Source of Bacterial Contamination during Operative Procedures. J. Orthop. Transl. 2018, 14, 57–62. [Google Scholar] [CrossRef]
- Robert Koch-Institut. Influenza-Monatsbericht; Robert Koch-Institut: Berlin, Germany, 2020. [Google Scholar]
- Techasatian, L.; Lebsing, S.; Uppala, R.; Thaowandee, W.; Chaiyarit, J.; Supakunpinyo, C.; Panombualert, S.; Mairiang, D.; Saengnipanthkul, S.; Wichajarn, K.; et al. The Effects of the Face Mask on the Skin Underneath: A Prospective Survey During the COVID-19 Pandemic. J. Prim. Care Community Health 2020, 11, 2150132720966167. [Google Scholar] [CrossRef]
- Lan, J.; Song, Z.; Miao, X.; Li, H.; Li, Y.; Dong, L.; Yang, J.; An, X.; Zhang, Y.; Yang, L.; et al. Skin Damage among Health Care Workers Managing Coronavirus Disease-2019. J. Am. Acad. Dermatol. 2020, 82, 1215–1216. [Google Scholar] [CrossRef]
- Szepietowski, J.C.; Matusiak, Ł.; Szepietowska, M.; Krajewski, P.K.; Białynicki-Birula, R. Face Mask-Induced Itch: A Self-Questionnaire Study of 2,315 Responders during the COVID-19 Pandemic. Acta Derm.-Venereol. 2020, 100, adv00152. [Google Scholar] [CrossRef]
- Darlenski, R.; Tsankov, N. COVID-19 Pandemic and the Skin: What Should Dermatologists Know? Clin. Dermatol. 2020. [Google Scholar] [CrossRef]
- Muley, P.; ‘Mask Mouth’-a Novel Threat to Oral Health in the COVID Era–Dr Pooja Muley. Dental Tribune South Asia 2020. Available online: https://in.dental-tribune.com/news/mask-mouth-a-novel-threat-to-oral-health-in-the-covid-era/ (accessed on 12 November 2020).
- Klimek, L.; Huppertz, T.; Alali, A.; Spielhaupter, M.; Hörmann, K.; Matthias, C.; Hagemann, J. A New Form of Irritant Rhinitis to Filtering Facepiece Particle (FFP) Masks (FFP2/N95/KN95 Respirators) during COVID-19 Pandemic. World Allergy Organ. J. 2020, 13, 100474. [Google Scholar] [CrossRef]
- COVID-19 Mythbusters–World Health Organization. Available online: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/advice-for-public/myth-busters (accessed on 28 January 2021).
- Asadi, S.; Cappa, C.D.; Barreda, S.; Wexler, A.S.; Bouvier, N.M.; Ristenpart, W.D. Efficacy of Masks and Face Coverings in Controlling Outward Aerosol Particle Emission from Expiratory Activities. Sci. Rep. 2020, 10, 15665. [Google Scholar] [CrossRef]
- Wong, C.K.M.; Yip, B.H.K.; Mercer, S.; Griffiths, S.; Kung, K.; Wong, M.C.; Chor, J.; Wong, S.Y. Effect of Facemasks on Empathy and Relational Continuity: A Randomised Controlled Trial in Primary Care. BMC Fam. Pract. 2013, 14, 200. [Google Scholar] [CrossRef]
- World Health Organization; United Nations Children’s Fund. WHO-Advice on the Use of Masks for Children in the Community in the Context of COVID-19: Annex to the Advice on the Use of Masks in the Context of COVID-19, 21 August 2020; World Health Organization: Geneva, Switzerland, 2020. [Google Scholar]
- Person, E.; Lemercier, C.; Royer, A.; Reychler, G. Effet du port d’un masque de soins lors d’un test de marche de six minutes chez des sujets sains. Rev. Mal. Respir. 2018, 35, 264–268. [Google Scholar] [CrossRef]
- Johnson, A.T.; Scott, W.H.; Phelps, S.J.; Caretti, D.M.; Koh, F.C. How Is Respirator Comfort Affected by Respiratory Resistance? J. Int. Soc. Respir. Prot. 2005, 22, 38. [Google Scholar]
- Koh, F.C.; Johnson, A.T.; Scott, W.H.; Phelps, S.J.; Francis, E.B.; Cattungal, S. The Correlation between Personality Type and Performance Time While Wearing a Respirator. J. Occup. Environ. Hyg. 2006, 3, 317–322. [Google Scholar] [CrossRef]
- Deutsche Gesetzliche Unfallversicherung. DGUV Grundsätze für Arbeitsmedizinische Vorsorgeuntersuchungen; Alfons, W., Ed.; Gentner Verlag: Stuttgart, Germany, 2010; ISBN 978-3-87247-733-0. [Google Scholar]
- Browse by Country-NATLEX. Available online: https://www.ilo.org/dyn/natlex/natlex4.byCountry?p_lang=en (accessed on 28 January 2021).
- BAuA-SARS-CoV-2 FAQ Und Weitere Informationen-Kennzeichnung von Masken Aus USA, Kanada, Australien/Neuseeland, Japan, China Und Korea-Bundesanstalt Für Arbeitsschutz Und Arbeitsmedizin. Available online: https://www.baua.de/DE/Themen/Arbeitsgestaltung-im-Betrieb/Coronavirus/pdf/Kennzeichnung-Masken.html (accessed on 28 January 2021).
- Veit, M. Hauptsache Maske!? DAZ.Online. 2020, p. S26. Available online: https://www.deutsche-apotheker-zeitung.de/daz-az/2020/daz-33-2020/hauptsache-maske (accessed on 12 November 2020).
- MacIntyre, C.R.; Seale, H.; Dung, T.C.; Hien, N.T.; Nga, P.T.; Chughtai, A.A.; Rahman, B.; Dwyer, D.E.; Wang, Q. A Cluster Randomised Trial of Cloth Masks Compared with Medical Masks in Healthcare Workers. BMJ Open 2015, 5, e006577. [Google Scholar] [CrossRef]
- MacIntyre, C.R.; Chughtai, A.A. Facemasks for the Prevention of Infection in Healthcare and Community Settings. BMJ 2015, 350, h694. [Google Scholar] [CrossRef]
- MacIntyre, C.R.; Wang, Q.; Seale, H.; Yang, P.; Shi, W.; Gao, Z.; Rahman, B.; Zhang, Y.; Wang, X.; Newall, A.T.; et al. A Randomized Clinical Trial of Three Options for N95 Respirators and Medical Masks in Health Workers. Am. J. Respir. Crit. Care Med. 2013, 187, 960–966. [Google Scholar] [CrossRef]
- Dellweg, D.; Lepper, P.M.; Nowak, D.; Köhnlein, T.; Olgemöller, U.; Pfeifer, M. Position Paper of the German Respiratory Society (DGP) on the Impact of Community Masks on Self-Protection and Protection of Others in Regard to Aerogen Transmitted Diseases. Pneumologie 2020, 74, 331–336. [Google Scholar] [CrossRef]
- Luckman, A.; Zeitoun, H.; Isoni, A.; Loomes, G.; Vlaev, I.; Powdthavee, N.; Read, D. Risk Compensation during COVID-19: The Impact of Face Mask Usage on Social Distancing. OSF Preprints. 2020. Available online: https://osf.io/rb8he/ (accessed on 25 October 2020).
- Sharma, I.; Vashnav, M.; Sharma, R. COVID-19 Pandemic Hype: Losers and Gainers. Indian J. Psychiatry 2020, 62, S420–S430. [Google Scholar] [CrossRef] [PubMed]
- BfArM-Empfehlungen Des BfArM-Hinweise Des BfArM Zur Verwendung von Mund–Nasen-Bedeckungen (z.B. Selbst Hergestellten Masken, “Community-Oder DIY-Masken”), Medizinischen Gesichtsmasken Sowie Partikelfiltrierenden Halbmasken (FFP1, FFP2 Und FFP3) Im Zusammenhang Mit Dem Coronavirus (SARS-CoV-2/Covid-19). Available online: https://www.bfarm.de/SharedDocs/Risikoinformationen/Medizinprodukte/DE/schutzmasken.html (accessed on 12 November 2020).
- MacIntyre, C.R.; Wang, Q.; Cauchemez, S.; Seale, H.; Dwyer, D.E.; Yang, P.; Shi, W.; Gao, Z.; Pang, X.; Zhang, Y.; et al. A Cluster Randomized Clinical Trial Comparing Fit-Tested and Non-Fit-Tested N95 Respirators to Medical Masks to Prevent Respiratory Virus Infection in Health Care Workers. Influenza Other Respir. Viruses 2011, 5, 170–179. [Google Scholar] [CrossRef] [PubMed]
- Gralton, J.; McLaws, M.-L. Protecting Healthcare Workers from Pandemic Influenza: N95 or Surgical Masks? Crit. Care Med. 2010, 38, 657–667. [Google Scholar] [CrossRef] [PubMed]
- Smith, J.D.; MacDougall, C.C.; Johnstone, J.; Copes, R.A.; Schwartz, B.; Garber, G.E. Effectiveness of N95 Respirators versus Surgical Masks in Protecting Health Care Workers from Acute Respiratory Infection: A Systematic Review and Meta-Analysis. CMAJ 2016, 188, 567–574. [Google Scholar] [CrossRef] [PubMed]
- Lee, S.-A.; Grinshpun, S.A.; Reponen, T. Respiratory Performance Offered by N95 Respirators and Surgical Masks: Human Subject Evaluation with NaCl Aerosol Representing Bacterial and Viral Particle Size Range. Ann. Occup. Hyg. 2008, 52, 177–185. [Google Scholar] [CrossRef] [PubMed]
- Zhu, N.; Zhang, D.; Wang, W.; Li, X.; Yang, B.; Song, J.; Zhao, X.; Huang, B.; Shi, W.; Lu, R.; et al. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N. Engl. J. Med. 2020. [Google Scholar] [CrossRef]
- Oberg, T.; Brosseau, L.M. Surgical Mask Filter and Fit Performance. Am. J. Infect. Control 2008, 36, 276–282. [Google Scholar] [CrossRef]
- Eninger, R.M.; Honda, T.; Adhikari, A.; Heinonen-Tanski, H.; Reponen, T.; Grinshpun, S.A. Filter Performance of N99 and N95 Facepiece Respirators Against Viruses and Ultrafine Particles. Ann. Occup. Hyg. 2008, 52, 385–396. [Google Scholar] [CrossRef]
- Morawska, L. Droplet Fate in Indoor Environments, or Can We Prevent the Spread of Infection? Indoor Air 2006, 16, 335–347. [Google Scholar] [CrossRef]
- Ueki, H.; Furusawa, Y.; Iwatsuki-Horimoto, K.; Imai, M.; Kabata, H.; Nishimura, H.; Kawaoka, Y. Effectiveness of Face Masks in Preventing Airborne Transmission of SARS-CoV-2. mSphere 2020, 5, e00637-20. [Google Scholar] [CrossRef]
- Radonovich, L.J.; Simberkoff, M.S.; Bessesen, M.T.; Brown, A.C.; Cummings, D.A.T.; Gaydos, C.A.; Los, J.G.; Krosche, A.E.; Gibert, C.L.; Gorse, G.J.; et al. N95 Respirators vs Medical Masks for Preventing Influenza Among Health Care Personnel: A Randomized Clinical Trial. JAMA 2019, 322, 824–833. [Google Scholar] [CrossRef]
- Loeb, M.; Dafoe, N.; Mahony, J.; John, M.; Sarabia, A.; Glavin, V.; Webby, R.; Smieja, M.; Earn, D.J.D.; Chong, S.; et al. Surgical Mask vs N95 Respirator for Preventing Influenza Among Health Care Workers: A Randomized Trial. JAMA 2009, 302, 1865–1871. [Google Scholar] [CrossRef]
- Konda, A.; Prakash, A.; Moss, G.A.; Schmoldt, M.; Grant, G.D.; Guha, S. Aerosol Filtration Efficiency of Common Fabrics Used in Respiratory Cloth Masks. ACS Nano 2020, 14, 6339–6347. [Google Scholar] [CrossRef]
- Chughtai, A. Use of Cloth Masks in the Practice of Infection Control–Evidence and Policy Gaps. Int. J. Infect. Control 2013, 9. [Google Scholar] [CrossRef]
- Labortest-Schutzmasken im Härtetest: Die Meisten Filtern Ungenügend. Available online: https://www.srf.ch/news/panorama/labortest-schutzmasken-im-haertetest-die-meisten-filtern-ungenuegend (accessed on 12 November 2020).
- MacIntyre, C.R.; Cauchemez, S.; Dwyer, D.E.; Seale, H.; Cheung, P.; Browne, G.; Fasher, M.; Wood, J.; Gao, Z.; Booy, R.; et al. Face Mask Use and Control of Respiratory Virus Transmission in Households. Emerg. Infect. Dis. 2009, 15, 233–241. [Google Scholar] [CrossRef]
- Xiao, J.; Shiu, E.Y.C.; Gao, H.; Wong, J.Y.; Fong, M.W.; Ryu, S.; Cowling, B.J. Nonpharmaceutical Measures for Pandemic Influenza in Nonhealthcare Settings—Personal Protective and Environmental Measures. Emerg. Infect. Dis. 2020, 26, 967–975. [Google Scholar] [CrossRef]
- Aiello, A.E.; Murray, G.F.; Perez, V.; Coulborn, R.M.; Davis, B.M.; Uddin, M.; Shay, D.K.; Waterman, S.H.; Monto, A.S. Mask Use, Hand Hygiene, and Seasonal Influenza-like Illness among Young Adults: A Randomized Intervention Trial. J. Infect. Dis. 2010, 201, 491–498. [Google Scholar] [CrossRef]
- Bundgaard, H.; Bundgaard, J.S.; Raaschou-Pedersen, D.E.T.; von Buchwald, C.; Todsen, T.; Norsk, J.B.; Pries-Heje, M.M.; Vissing, C.R.; Nielsen, P.B.; Winsløw, U.C.; et al. Effectiveness of Adding a Mask Recommendation to Other Public Health Measures to Prevent SARS-CoV-2 Infection in Danish Mask Wearers. Ann. Intern. Med. 2020. [Google Scholar] [CrossRef]
- Smart, N.R.; Horwell, C.J.; Smart, T.S.; Galea, K.S. Assessment of the Wearability of Facemasks against Air Pollution in Primary School-Aged Children in London. Int. J. Environ. Res. Public Health 2020, 17, 3935. [Google Scholar] [CrossRef]
- Forgie, S.E.; Reitsma, J.; Spady, D.; Wright, B.; Stobart, K. The “Fear Factor” for Surgical Masks and Face Shields, as Perceived by Children and Their Parents. Pediatrics 2009, 124, e777–e781. [Google Scholar] [CrossRef]
- Schwarz, S.; Jenetzky, E.; Krafft, H.; Maurer, T.; Martin, D. Corona Children Studies “Co-Ki”: First Results of a Germany-Wide Registry on Mouth and Nose Covering (Mask) in Children. Monatsschrift Kinderheilkde 2021, 1–10. [Google Scholar] [CrossRef]
- Zoccal, D.B.; Furuya, W.I.; Bassi, M.; Colombari, D.S.A.; Colombari, E. The Nucleus of the Solitary Tract and the Coordination of Respiratory and Sympathetic Activities. Front. Physiol. 2014, 5, 238. [Google Scholar] [CrossRef]
- Neilson, S. The Surgical Mask Is a Bad Fit for Risk Reduction. CMAJ 2016, 188, 606–607. [Google Scholar] [CrossRef]
- SOCIUM Research Center on Inequality and Social Policy, Universität Bremen. Available online: https://www.socium.uni-bremen.de/ueber-das-socium/aktuelles/archiv/ (accessed on 28 January 2021).
- Fadare, O.O.; Okoffo, E.D. Covid-19 Face Masks: A Potential Source of Microplastic Fibers in the Environment. Sci. Total Environ. 2020, 737, 140279. [Google Scholar] [CrossRef]
- Potluri, P.; Needham, P. Technical Textiles for Protection (Manchester EScholar-The University of Manchester); Woodhead Publishing: Cambridge, UK, 2005. [Google Scholar]
- Schnurr, R.E.J.; Alboiu, V.; Chaudhary, M.; Corbett, R.A.; Quanz, M.E.; Sankar, K.; Srain, H.S.; Thavarajah, V.; Xanthos, D.; Walker, T.R. Reducing Marine Pollution from Single-Use Plastics (SUPs): A Review. Mar. Pollut. Bull. 2018, 137, 157–171. [Google Scholar] [CrossRef]
- Reid, A.J.; Carlson, A.K.; Creed, I.F.; Eliason, E.J.; Gell, P.A.; Johnson, P.T.J.; Kidd, K.A.; MacCormack, T.J.; Olden, J.D.; Ormerod, S.J.; et al. Emerging Threats and Persistent Conservation Challenges for Freshwater Biodiversity. Biol. Rev. Camb. Philos. Soc. 2019, 94, 849–873. [Google Scholar] [CrossRef]
- Fisher, K.A.; Tenforde, M.W.; Feldstein, L.R.; Lindsell, C.J.; Shapiro, N.I.; Files, D.C.; Gibbs, K.W.; Erickson, H.L.; Prekker, M.E.; Steingrub, J.S.; et al. Community and Close Contact Exposures Associated with COVID-19 among Symptomatic Adults ≥18 Years in 11 Outpatient Health Care Facilities-United States, July 2020. MMWR Morb. Mortal. Wkly. Rep. 2020, 69, 1258–1264. [Google Scholar] [CrossRef]
- Belkin, N. The Evolution of the Surgical Mask: Filtering Efficiency versus Effectiveness. Infect. Control Hosp. Epidemiol. 1997, 18, 49–57. [Google Scholar] [CrossRef]
- Cowling, B.J.; Chan, K.-H.; Fang, V.J.; Cheng, C.K.Y.; Fung, R.O.P.; Wai, W.; Sin, J.; Seto, W.H.; Yung, R.; Chu, D.W.S.; et al. Facemasks and Hand Hygiene to Prevent Influenza Transmission in Households: A Cluster Randomized Trial. Ann. Intern. Med. 2009, 151, 437–446. [Google Scholar] [CrossRef]
- Cowling, B.J.; Zhou, Y.; Ip, D.K.M.; Leung, G.M.; Aiello, A.E. Face Masks to Prevent Transmission of Influenza Virus: A Systematic Review. Epidemiol. Infect. 2010, 138, 449–456. [Google Scholar] [CrossRef]
- Institute of Medicine (US). Committee on Personal Protective Equipment for Healthcare Personnel to Prevent Transmission of Pandemic Influenza and Other Viral Respiratory Infections: Current Research Issues. In Preventing Transmission of Pandemic Influenza and Other Viral Respiratory Diseases: Personal Protective Equipment for Healthcare Personnel: Update 2010; Larson, E.L., Liverman, C.T., Eds.; National Academies Press (US): Washington, DC, USA, 2011; ISBN 978-0-309-16254-8. [Google Scholar]
- Matuschek, C.; Moll, F.; Fangerau, H.; Fischer, J.C.; Zänker, K.; van Griensven, M.; Schneider, M.; Kindgen-Milles, D.; Knoefel, W.T.; Lichtenberg, A.; et al. The History and Value of Face Masks. Eur. J. Med. Res. 2020, 25, 23. [Google Scholar] [CrossRef] [PubMed]
- Spooner, J.L. History of Surgical Face Masks. AORN J. 1967, 5, 76–80. [Google Scholar] [CrossRef]
- Burgess, A.; Horii, M. Risk, Ritual and Health Responsibilisation: Japan’s “safety Blanket” of Surgical Face Mask-Wearing. Sociol. Health Illn. 2012, 34, 1184–1198. [Google Scholar] [CrossRef] [PubMed]
- Beck, U. Risk Society, towards a New Modernity; SAGE Publications Ltd: Thousand Oaks, CA, USA, 1992. [Google Scholar]
- Cheng, K.K.; Lam, T.H.; Leung, C.C. Wearing Face Masks in the Community during the COVID-19 Pandemic: Altruism and Solidarity. Lancet 2020. [Google Scholar] [CrossRef]
- Melnychuk, M.C.; Dockree, P.M.; O’Connell, R.G.; Murphy, P.R.; Balsters, J.H.; Robertson, I.H. Coupling of Respiration and Attention via the Locus Coeruleus: Effects of Meditation and Pranayama. Psychophysiology 2018, 55, e13091. [Google Scholar] [CrossRef] [PubMed]
- Andresen, M.C.; Kunze, D.L. Nucleus Tractus Solitarius--Gateway to Neural Circulatory Control. Annu. Rev. Physiol. 1994, 56, 93–116. [Google Scholar] [CrossRef] [PubMed]
- Kline, D.D.; Ramirez-Navarro, A.; Kunze, D.L. Adaptive Depression in Synaptic Transmission in the Nucleus of the Solitary Tract after In Vivo Chronic Intermittent Hypoxia: Evidence for Homeostatic Plasticity. J. Neurosci. 2007, 27, 4663–4673. [Google Scholar] [CrossRef]
- King, T.L.; Heesch, C.M.; Clark, C.G.; Kline, D.D.; Hasser, E.M. Hypoxia Activates Nucleus Tractus Solitarii Neurons Projecting to the Paraventricular Nucleus of the Hypothalamus. Am. J. Physiol. Regul. Integr. Comp. Physiol. 2012, 302, R1219–R1232. [Google Scholar] [CrossRef]
- Yackle, K.; Schwarz, L.A.; Kam, K.; Sorokin, J.M.; Huguenard, J.R.; Feldman, J.L.; Luo, L.; Krasnow, M.A. Breathing Control Center Neurons That Promote Arousal in Mice. Science 2017, 355, 1411–1415. [Google Scholar] [CrossRef]
- Menuet, C.; Connelly, A.A.; Bassi, J.K.; Melo, M.R.; Le, S.; Kamar, J.; Kumar, N.N.; McDougall, S.J.; McMullan, S.; Allen, A.M. PreBötzinger Complex Neurons Drive Respiratory Modulation of Blood Pressure and Heart Rate. eLife 2020, 9, e57288. [Google Scholar] [CrossRef]
- Zope, S.A.; Zope, R.A. Sudarshan Kriya Yoga: Breathing for Health. Int. J. Yoga 2013, 6, 4–10. [Google Scholar] [CrossRef]
- Cummins, E.P.; Strowitzki, M.J.; Taylor, C.T. Mechanisms and Consequences of Oxygen and Carbon Dioxide Sensing in Mammals. Physiol. Rev. 2020, 100, 463–488. [Google Scholar] [CrossRef]
- Jafari, M.J.; Khajevandi, A.A.; Mousavi Najarkola, S.A.; Yekaninejad, M.S.; Pourhoseingholi, M.A.; Omidi, L.; Kalantary, S. Association of Sick Building Syndrome with Indoor Air Parameters. Tanaffos 2015, 14, 55–62. [Google Scholar]
- Redlich, C.A.; Sparer, J.; Cullen, M.R. Sick-Building Syndrome. Lancet 1997, 349, 1013–1016. [Google Scholar] [CrossRef]
- Kaw, R.; Hernandez, A.V.; Walker, E.; Aboussouan, L.; Mokhlesi, B. Determinants of Hypercapnia in Obese Patients with Obstructive Sleep Apnea: A Systematic Review and Metaanalysis of Cohort Studies. Chest 2009, 136, 787–796. [Google Scholar] [CrossRef]
- Edwards, N.; Wilcox, I.; Polo, O.J.; Sullivan, C.E. Hypercapnic Blood Pressure Response Is Greater during the Luteal Phase of the Menstrual Cycle. J. Appl. Physiol. 1996, 81, 2142–2146. [Google Scholar] [CrossRef]
- AAFA Community Services. What People with Asthma Need to Know about Face Masks and Coverings during the COVID-19 Pandemic. Available online: https://community.aafa.org/blog/what-people-with-asthma-need-to-know-about-face-masks-and-coverings-during-the-covid-19-pandemic (accessed on 29 January 2021).
- Shigemura, M.; Lecuona, E.; Angulo, M.; Homma, T.; Rodríguez, D.A.; Gonzalez-Gonzalez, F.J.; Welch, L.C.; Amarelle, L.; Kim, S.-J.; Kaminski, N.; et al. Hypercapnia Increases Airway Smooth Muscle Contractility via Caspase-7-Mediated MiR-133a-RhoA Signaling. Sci. Transl. Med. 2018, 10, eaat1662. [Google Scholar] [CrossRef]
- Roberge, R. Facemask Use by Children during Infectious Disease Outbreaks. Biosecur. Bioterror. 2011, 9, 225–231. [Google Scholar] [CrossRef]
- Schwarz, S.; Jenetzky, E.; Krafft, H.; Maurer, T.; Steuber, C.; Reckert, T.; Fischbach, T.; Martin, D. Corona bei Kindern: Die Co-Ki Studie. Mon. Kinderheilkde 2020. [Google Scholar] [CrossRef]
- van der Kleij, L.A.; De Vis, J.B.; de Bresser, J.; Hendrikse, J.; Siero, J.C.W. Arterial CO2 Pressure Changes during Hypercapnia Are Associated with Changes in Brain Parenchymal Volume. Eur. Radiol. Exp. 2020, 4, 17. [Google Scholar] [CrossRef]
- Geer Wallace, M.A.; Pleil, J.D. Evolution of Clinical and Environmental Health Applications of Exhaled Breath Research: Review of Methods: Instrumentation for Gas-Phase, Condensate, and Aerosols. Anal. Chim. Acta 2018, 1024, 18–38. [Google Scholar] [CrossRef] [PubMed]
- Sukul, P.; Schubert, J.K.; Zanaty, K.; Trefz, P.; Sinha, A.; Kamysek, S.; Miekisch, W. Exhaled Breath Compositions under Varying Respiratory Rhythms Reflects Ventilatory Variations: Translating Breathomics towards Respiratory Medicine. Sci. Rep. 2020, 10, 14109. [Google Scholar] [CrossRef] [PubMed]
- Lai, P.S.; Christiani, D.C. Long-Term Respiratory Health Effects in Textile Workers. Curr. Opin. Pulm. Med. 2013, 19, 152–157. [Google Scholar] [CrossRef] [PubMed]
- Goetz, L.H.; Schork, N.J. Personalized Medicine: Motivation, Challenges and Progress. Fertil. Steril. 2018, 109, 952–963. [Google Scholar] [CrossRef]
- Samannan, R.; Holt, G.; Calderon-Candelario, R.; Mirsaeidi, M.; Campos, M. Effect of Face Masks on Gas Exchange in Healthy Persons and Patients with COPD. Ann. ATS 2020. [Google Scholar] [CrossRef]
- Streeck, H.; Schulte, B.; Kuemmerer, B.; Richter, E.; Hoeller, T.; Fuhrmann, C.; Bartok, E.; Dolscheid, R.; Berger, M.; Wessendorf, L.; et al. Infection Fatality Rate of SARS-CoV-2 Infection in a German Community with a Super-Spreading Event. medRxiv 2020. [Google Scholar] [CrossRef]
- Ioannidis, J. The Infection Fatality Rate of COVID-19 Inferred from Seroprevalence Data. medRxiv 2020. [Google Scholar] [CrossRef]
- Executive Board: Special Session on the COVID-19 Response. Available online: https://www.who.int/news-room/events/detail/2020/10/05/default-calendar/executive-board-special-session-on-the-covid19-response (accessed on 13 November 2020).
- International Health Conference. WHO-Constitution of the World Health Organization. 1946. Bull. World Health Organ. 2002, 80, 983–984. [Google Scholar]
|
Publisher’s Note: MDPI stays neutral with regard to jurisdictional claims in published maps and institutional affiliations.
|
https://www.mdpi.com/1660-4601/18/8/4344/htm
============================================================================
Czy maska, która zakrywa usta i nos, jest wolna od niepożądanych skutków ubocznych w codziennym użyciu i wolna od potencjalnych zagrożeń?
Kai Kisielinski Paul Giboni Andreas Prescher Bernd Klosterhalfen David Graessel Stefan Funken Oliver Kempski Oliver Hirsch
Prywatna praktyka, 40212 Düsseldorf, Niemcy Prywatna praktyka, 22763 Hamburg, Niemcy Institute of Molecular and Cellular Anatomy (MOCA), Wendlingweg 2, 52074 Aachen, Germany Institute of Pathology, Dueren Hospital, Roonstrasse 30, 52351 Dueren, Niemcy
Institute of Neuroscience and Medicine, Forschungszentrum Jülich, 52425 Jülich, Germany Private Practice, 47803 Krefeld, Germany Institute of Neurosurgical Pathophysiology, University Medical Center of the Johannes Gutenberg University of Mainz Langenbeckstr. 1, 55131 Moguncja, Niemcy Wydział Psychologii, FOM University of Applied Sciences, 57078 Siegen, Germany Autor, do którego należy kierować korespondencję.
Redaktor naukowy: Paul B. Tchounwou
Int. J. Environ. Res. Zdrowie publiczne 2021 , 18 (8), 4344; https://doi.org/10.3390/ijerph18084344
Otrzymano: 20 marca 2021 r. / Poprawiono: 15 kwietnia 2021 r. / Przyjęto: 16 kwietnia 2021 r. / Opublikowano: 20 kwietnia 2021 r.
(Ten artykuł należy do Sekcji Zdrowie Środowiskowe)
ściągnij PDF
Przeglądaj dane
Citation Export
Abstrakcyjny
Wiele krajów wprowadziło wymóg noszenia masek w miejscach publicznych w celu zarażenia SARS-CoV-2, dzięki czemu stało się to powszechne w 2020 r. Do tej pory nie przeprowadzono kompleksowego badania dotyczącego niekorzystnych skutków zdrowotnych, jakie mogą powodować maski. Celem było znalezienie, przetestowanie, ocena i zestawienie naukowo udowodnionych skutków ubocznych noszenia masek. Do oceny ilościowej powołano się na 44, w większości eksperymentalne, badania, a do oceny merytorycznej 65 publikacji. W literaturze ujawniono niekorzystne skutki stosowania masek w wielu dyscyplinach. W tym artykule odnosimy się do psychologicznego i fizycznego pogorszenia, a także wielu objawów opisanych ze względu na ich konsekwentną, powtarzającą się i jednolitą prezentację w różnych dyscyplinach, jako zespół wyczerpania wywołanego maską (MIES).2 spadek i zmęczenie ( p <0,05), zgrupowane współwystępowanie upośledzenia oddychania i spadku O 2 (67%), maska N95 i wzrost CO 2 (82%), maska N95 i spadek O 2 (72%), N95 maska i ból głowy (60%), zaburzenia oddychania i wzrost temperatury (88%), ale także wzrost temperatury i wilgoć (100%) pod maskami. Przedłużone noszenie masek przez ogół populacji może mieć istotne skutki i konsekwencje w wielu dziedzinach medycyny.
Słowa kluczowe: środki ochrony indywidualnej; maski; Maska na twarz N95; maski chirurgiczne; ryzyko; niekorzystne skutki; długotrwałe niekorzystne skutki; przeciwwskazania; ocena ryzyka zdrowotnego; hiperkapnia; niedotlenienie; bół głowy; duszność; wysiłek fizyczny; Zespół MIES
- Wstęp
Na początku rozprzestrzeniania się nowego patogenu SARS-CoV-2 konieczne było podjęcie dalekosiężnych decyzji, nawet bez dostępnych jednoznacznych danych naukowych. Początkowe założenie było takie, że środki nadzwyczajne w przypadku pandemii zostały wprowadzone w celu skutecznego i szybkiego zmniejszenia poważnego zagrożenia dla publicznego systemu opieki zdrowotnej.
W kwietniu 2020 r.Światowa Organizacja Zdrowia (WHO) zaleciła stosowanie masek tylko dla osób objawowych, chorych i pracowników służby zdrowia i nie zaleciła ich powszechnego stosowania.
W czerwcu 2020 r. Zmienili to zalecenie, aby zatwierdzić powszechne stosowanie masek np. W zatłoczonych miejscach [1, 2]. W badaniu z metaanalizą zleconym przez WHO (poziom dowodów Ia) noszenie masek nie przyniosło wyraźnych, naukowo zrozumiałych korzyści z umiarkowanych lub mocnych dowodów [3].
Chociaż zachowanie odległości co najmniej jednego metra wykazało umiarkowane dowody dotyczące rozprzestrzeniania się SARS-CoV-2, w najlepszym przypadku można było znaleźć tylko słabe dowody dotyczące samych masek w codziennym użyciu (w warunkach pozamedycznych) [3]. Kolejna metaanaliza przeprowadzona w tym samym roku potwierdziła słabe dowody naukowe na istnienie masek [4].
W związku z tym WHO nie zalecała ogólnego lub bezkrytycznego stosowania masek dla ogólnej populacji i rozszerzyła swoją listę ryzyk i zagrożeń w ciągu zaledwie dwóch miesięcy. Podczas gdy w wytycznych z kwietnia 2020 r. Podkreślono niebezpieczeństwa samozanieczyszczenia, możliwe trudności w oddychaniu i fałszywe poczucie bezpieczeństwa, w wytycznych z czerwca 2020 r. Stwierdzono dodatkowe potencjalne działania niepożądane, takie jak ból głowy, rozwój zmian skórnych na twarzy, drażniące zapalenie skóry, trądzik lub zwiększone ryzyko zakażenia. w miejscach publicznych z powodu niewłaściwego usuwania maski [1,2].
Jednak pod presją rosnącej bezwzględnej liczby pozytywnych testów SARS-CoV-2 wielu przepisujących leki dodatkowo wydłużało okres noszenia maski w zależności od czasu i sytuacji, zawsze uzasadnianych chęcią ograniczenia rozprzestrzeniania się wirusa [5]. Media, liczne instytucje i większość populacji poparły to podejście.
Wśród lekarzy i naukowców, użytkowników i obserwatorów wyrobów medycznych, pojawiły się jednocześnie głosy o bardziej zniuansowanym podejściu [6,7,8]. Chociaż na całym świecie toczyła się kontrowersyjna dyskusja naukowa na temat korzyści i zagrożeń związanych z maskami w przestrzeni publicznej, stały się one nowym zjawiskiem społecznym w życiu codziennym w wielu krajach jednocześnie.
Chociaż wydaje się, że wśród decydentów, którzy wprowadzili maski obowiązkowe, panuje zgoda co do tego, że zwolnienia lekarskie są uzasadnione, to ostatecznie poszczególni klinicyści są odpowiedzialni za rozważenie, kiedy zalecić zwolnienie z obowiązkowych masek. Lekarze są w konflikcie interesów w tej sprawie. Z jednej strony to lekarze odgrywają wiodącą rolę we wspieraniu władz w walce z pandemią. Z drugiej strony lekarze muszą, zgodnie z etosem medycznym, chronić interesy, dobro i prawa osób trzecich swojego pacjenta z należytą starannością i zgodnie z uznanym stanem wiedzy medycznej [9,10,11].
Dokładna analiza ryzyka i korzyści staje się coraz bardziej istotna dla pacjentów i ich lekarzy w odniesieniu do potencjalnych długoterminowych skutków stosowania masek. Brak wiedzy o legalności prawnej z jednej strony, az drugiej o faktach medycznych z drugiej jest przyczyną niepewności wśród aktywnych klinicznie kolegów.
Celem niniejszego artykułu jest zapewnienie pierwszej, szybkiej naukowej prezentacji zagrożeń związanych z ogólnym obowiązkowym stosowaniem masek, skupiając się na możliwych niekorzystnych skutkach medycznych masek, zwłaszcza w określonych grupach diagnostycznych, pacjentów i użytkowników.
- Materiały i metody
Celem było poszukiwanie udokumentowanych działań niepożądanych i zagrożeń związanych z różnymi typami masek zakrywających usta i nos. Interesujące były z jednej strony gotowe i samodzielnie wykonane maski z tkaniny, w tym tak zwane maski wspólnotowe, az drugiej strony maski medyczne, chirurgiczne i N95 (maski FFP2).
Nasze podejście do ograniczenia koncentracji na negatywnych skutkach wydaje się na pierwszy rzut oka zaskakujące. Jednak takie podejście pomaga nam dostarczyć więcej informacji. Ta metodologia jest zgodna ze strategią Villalonga-Olives i Kawachi, którzy również dokonali przeglądu wyłącznie skutków negatywnych [12].
Na potrzeby analizy piśmiennictwa zdefiniowaliśmy ryzyko ochrony ust i nosa jako opis objawów lub negatywnych skutków stosowania masek. Kryterium to spełniają również recenzje i prezentacje eksperckie, z których nie dało się wyodrębnić wartości mierzalnych, ale które jasno przedstawiają sytuację badawczą i opisują negatywne skutki.
Dodatkowo wymierny, negatywny wpływ masek zdefiniowaliśmy jako prezentację zmierzonej, istotnej statystycznie zmiany parametru fizjologicznego w kierunku patologicznym ( p <0,05), statystycznie istotne wykrycie objawów ( p <0,05) lub wystąpienie objawy u co najmniej 50% badanych w próbie ( n ≥ 50%).
Do 31 października 2020 r. Włącznie przeszukiwaliśmy bazę danych w PubMed / MEDLINE w zakresie badań naukowych i publikacji dotyczących działań niepożądanych i zagrożeń związanych z różnymi typami masek zakrywających usta i nos, zgodnie z wyżej wymienionymi kryteriami (patrz Rysunek 1: Schemat przeglądu ). Wyszukiwane terminy to „maska na twarz”, „maska chirurgiczna” i „N95” w połączeniu z terminami „ryzyko” i „skutki uboczne” oraz „skutki uboczne”. Kryteria wyboru artykułów oparto na powyższej definicji ryzyka i niekorzystnego działania masek. Uwzględniono głównie anglojęzyczne i niemieckojęzyczne publikacje o dowodach na poziomach od I do III zgodnie z zaleceniami Agencji ds. Badań i Jakości Opieki Zdrowotnej (AHQR), które w momencie przeglądu nie były starsze niż 20 lat. Ocena wykluczyła również dowody poziomu IV,
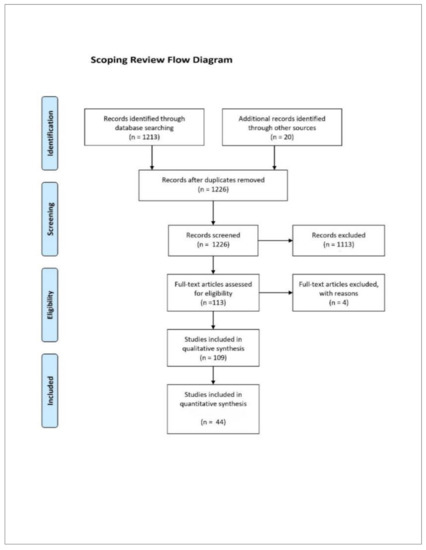
Ijerph 18 04344 g001 550
Rysunek 1. Schemat przepływu przeglądu zakresu według schematu PRISMA.
Po wykluczeniu 1113 artykułów, które nie były związane z pytaniem badawczym i nie spełniały wymienionych kryteriów (wymierne, negatywne skutki masek, opis objawów lub negatywnych skutków masek), w sumie znaleziono 109 odpowiednich publikacji do oceny w kontekście naszego przeglądu zakresu (patrz Rysunek 1: Schemat blokowy).
W ocenie merytorycznej uznano 65 publikacji dotyczących masek. Obejmowały one 14 recenzji i 2 metaanalizy z badań podstawowych. Do oceny ilościowej kwalifikowały się 44 prezentacje negatywnych skutków z lat 2004-2020. Trzydzieści jeden z tych badań miało charakter eksperymentalny (70%), a 13 badań dotyczyło zbierania danych w sensie prostych badań obserwacyjnych, zwłaszcza w dziedzinie dermatologicznej (30%). Obserwowane parametry badania i istotne wyniki z tych 44 publikacji ( p <0,05 lub n ≥ 50%) zostały zebrane w ogólnym zestawieniu (Rysunek 2). Na podstawie tych danych przeprowadzono analizę korelacji obserwowanych efektów maski. Obejmowało to obliczenie korelacji zarejestrowanych objawów i zmian fizjologicznych (dla nominalnie skalowanych, dychotomicznych zmiennych według Fishera przy użyciu R, R Foundation for Statistical Computing, Wiedeń, Austria, wersja 4.0.2).
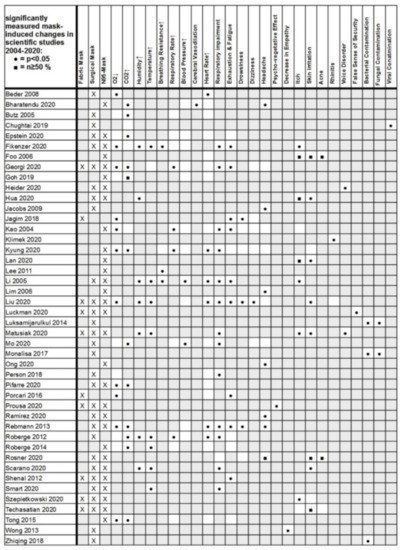
Ijerph 18 04344 g002 550
Rysunek 2. Przegląd obejmujący wszystkie 44 rozważane badania ze skwantyfikowanymi, znaczącymi niekorzystnymi skutkami masek (czarne kropki i czarne prostokąty). Nie we wszystkich badaniach analizowano każdy z wymienionych parametrów, ponieważ pytania ukierunkowane lub tematyczne często znajdowały się na pierwszym planie. Szare pola odpowiadają brakowi pokrycia w badaniach podstawowych, białe pola reprezentują zmierzone efekty. Znaleźliśmy często kombinację znaczących parametrów chemicznych, fizycznych, fizjologicznych i dolegliwości. Senność podsumowuje symptomy wszelkich jakościowych deficytów neurologicznych opisanych w badanej literaturze naukowej.
Ponadto w związku ze znalezionymi przez nas efektami maski skonsultowano kolejne 64 publikacje dotyczące sąsiedniego zakresu tematów. Obejmowały one deklaracje, wytyczne i zasady prawne. Aby poszerzyć ilość danych do dyskusji, postępowaliśmy zgodnie z „zasadą kuli śnieżnej”, umieszczając cytaty z wybranych artykułów w bibliografiach i włączając je tam, gdzie było to właściwe.
Ponieważ ustalenia z przedstawionych do dyskusji tematów były w nieoczekiwany sposób merytoryczne, zdecydowaliśmy się podzielić wyniki według dziedzin medycyny. Oczywiście poszczególne pola nakładają się na siebie, na co szczegółowo zwracamy uwagę.
- Wyniki
Łącznie 65 prac naukowych na temat masek kwalifikowało się do oceny wyłącznie merytorycznej. Obejmowały one 14 recenzji i dwie metaanalizy.
Z matematycznie ocenianych, przełomowych prac 44 z istotnymi negatywnymi efektami maski ( p <0,05 lub n ≥ 50%), 22 zostały opublikowane w 2020 r. (50%), a 22 zostały opublikowane przed pandemią COVID-19. Spośród tych 44 publikacji 31 (70%) miało charakter eksperymentalny, a pozostała część to badania obserwacyjne (30%). Większość omawianych publikacji była w języku angielskim (98%). Trzydzieści prac dotyczyło masek chirurgicznych (68%), 30 publikacji dotyczyło masek N95 (68%), a tylko 10 prac dotyczyło masek tkaninowych (23%).
Pomimo różnic między badaniami pierwotnymi byliśmy w stanie wykazać statystycznie istotną korelację w analizie ilościowej między negatywnymi skutkami ubocznymi ubytku tlenu we krwi a zmęczeniem u osób noszących maskę przy p = 0,0454.
Ponadto, okazało się matematycznie pogrupowanych jednolity wygląd, potwierdzone statystycznie znaczących efektów maski w badaniach podstawowych ( p <0,05 i N ≥ 50%), jak pokazano na ryc. 2. W dziewięciu z 11 prac naukowych (82%) stwierdziliśmy łączny początek ochrony dróg oddechowych N95 i wzrost poziomu dwutlenku węgla podczas noszenia maski. Odnaleźliśmy podobny wynik dla zmniejszenia wysycenia tlenem i zaburzeń oddychania z synchronicznymi dowodami w sześciu z dziewięciu odpowiednich badań (67%). Maski N95 były związane z bólami głowy w sześciu z 10 badań (60%). W przypadku niedoboru tlenu w przypadku stosowania środków ochrony dróg oddechowych N95, stwierdziliśmy częste zjawisko w ośmiu z 11 badań podstawowych (72%). Wzrost temperatury skóry pod maskami był związany ze zmęczeniem w 50% (trzy z sześciu badań podstawowych). Podwójne występowanie wzrostu temperatury parametru fizycznego i zaburzeń oddychania stwierdzono w siedmiu z ośmiu badań (88%).
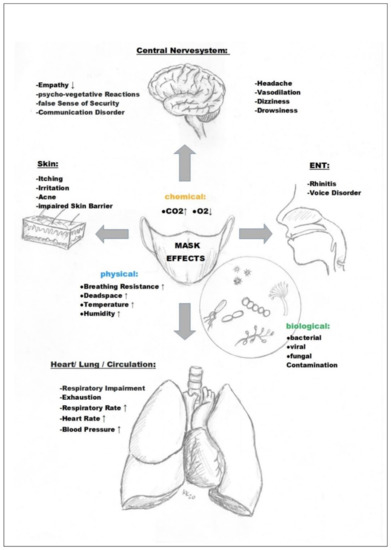
Przegląd piśmiennictwa potwierdza, że istotne, niepożądane zjawiska medyczne, narządowe i narządowe, którym towarzyszy noszenie masek, występują w dziedzinie chorób wewnętrznych (co najmniej 11 publikacji, rozdz. 3.2). Lista obejmuje neurologię (siedem publikacji, sekcja 3.3), psychologię (ponad 10 publikacji, sekcja 3.4), psychiatrię (trzy publikacje, sekcja 3.5), ginekologię (trzy publikacje, sekcja 3.6), dermatologię (co najmniej 10 publikacji, sekcja 3.7 ), Medycyna laryngologiczna (cztery publikacje, sekcja 3.8), stomatologia (jedna publikacja, sekcja 3.8), medycyna sportowa (cztery publikacje, sekcja 3.9), socjologia (ponad pięć publikacji, sekcja 3.10), medycyna pracy (ponad 14 publikacji, Sekcja 3.11), mikrobiologia (co najmniej cztery publikacje, sekcja 3.12), epidemiologia (ponad 16 publikacji, sekcja 3.13),
Przedstawimy ogólne efekty fizjologiczne jako podstawę dla wszystkich dyscyplin. Następnie zostanie przedstawiony opis wyników z różnych dziedzin medycyny, a ostatni akapit zakończony pediatrią.
3.1. Ogólne efekty fizjologiczne i patofizjologiczne dla użytkownika
Już w 2005 roku w rozprawie eksperymentalnej (randomizowane badanie krzyżowe) wykazano, że noszenie masek chirurgicznych u zdrowego personelu medycznego (15 osób w wieku 18–40 lat) prowadzi do mierzalnych skutków fizycznych z podwyższonymi przezskórnymi wartościami dwutlenku węgla po 30 minutach [13]. W artykule omówiono rolę objętości martwej przestrzeni i retencji CO 2 jako przyczyny znaczącej ( p <0,05) zmiany gazometrii na drodze do hiperkapnii, która wciąż mieściła się w granicach. Maski rozszerzają naturalną martwą przestrzeń (nos, gardło, tchawicę, oskrzela) na zewnątrz i poza usta i nos.
Eksperymentalne zwiększenie objętości przestrzeni martwej podczas oddychania zwiększa retencję dwutlenku węgla (CO 2 ) w spoczynku i podczas wysiłku, a tym samym ciśnienie parcjalne dwutlenku węgla pCO 2 we krwi ( p <0,05) [14].
Oprócz rozwiązania problemu zwiększonego ponownego wdychania dwutlenku węgla (CO 2 ) z powodu martwej przestrzeni, naukowcy dyskutują również o wpływie zwiększonego oporu oddychania podczas używania masek [15,16,17].
Zgodnie z danymi naukowymi, osoby noszące maski jako całość wykazują uderzającą częstotliwość typowych, mierzalnych zmian fizjologicznych związanych z maskami.
W niedawnym badaniu interwencyjnym przeprowadzonym na ośmiu osobach pomiary zawartości gazu dla tlenu (mierzone w O 2 % obj.) I dwutlenku węgla (mierzone w CO 2 ppm) w powietrzu pod maską wykazały niższą dostępność tlenu nawet w spoczynku niż bez maski. Analizator gazu Multi-Rae był używany do pomiarów (RaeSystems ® ) (Sunnyvale, Kalifornia Kalifornia, Stany Zjednoczone). W czasie badań urządzenie było najbardziej zaawansowanym, przenośnym, wielowymiarowym analizatorem gazów w czasie rzeczywistym. Znajduje również zastosowanie w medycynie ratunkowej i operacjach ratunkowych. Bezwzględne stężenie tlenu (O 2 Vol%) w powietrzu pod maskami było istotnie niższe (minus 12,4 Vol% O 2 w wartościach bezwzględnych, istotne statystycznie przy p <0,001) przy 18,3% w porównaniu z 20,9% stężeniem w powietrzu w pomieszczeniu. Jednocześnie zmierzono krytyczną dla zdrowia wartość stężenia dwutlenku węgla (CO 2 Vol%) zwiększoną 30-krotnie w porównaniu z normalnym powietrzem w pomieszczeniu (ppm z maską w porównaniu z 464 ppm bez maski, statystycznie istotne przy p <0,001) [18] .
Zjawiska te są odpowiedzialne za statystycznie istotny wzrost zawartości dwutlenku węgla (CO 2 ) we krwi u osób noszących maski [19,20], z jednej strony mierzonej przezskórnie poprzez podwyższoną wartość PtcCO 2 [15,17,19,21,22 ] z drugiej strony, poprzez końcowo-wydechowe ciśnienie parcjalne dwutlenku węgla (PETCO 2 ) [23,24] lub odpowiednio tętnicze ciśnienie parcjalne dwutlenku węgla (PaCO 2 ) [25].
Oprócz wzrostu poziomu dwutlenku węgla (CO 2 ) we krwi użytkownika ( p <0,05) [13,15,17,19,21,22,23,24,25,26,27,28], inna konsekwencja maski, które często udowodniono eksperymentalnie, to statystycznie istotny spadek wysycenia krwi tlenem (SpO 2 ) ( p <0,05) [18,19,21,23,29,30,31,32,33,34]. Spadek ciśnienia parcjalnego tlenu we krwi (PaO 2 ) z efektem towarzyszącego przyspieszenia akcji serca ( p <0,05) [15,23,29,30,34] oraz przyspieszenie częstości oddechów ( p <0,05) [15,21,23,35,36] zostały udowodnione.
Statystycznie mierzalny wzrost częstości tętna ( p <0,05) i spadek saturacji tlenem SpO 2 po pierwszej ( p <0,01) i drugiej godzinie ( p <0,0001) pod jednorazową maską (chirurgiczną) odnotowali badacze w badanie interwencyjne z maską, które przeprowadzili na 53 zatrudnionych neurochirurgach [30].
W innym badaniu eksperymentalnym (badanie porównawcze) maski chirurgiczne i N95 spowodowały znaczny wzrost częstości akcji serca ( p <0,01), a także odpowiadające mu uczucie wyczerpania ( p <0,05). Objawom tym towarzyszyło uczucie ciepła ( p <0,0001) i swędzenie ( p <0,01) z powodu wnikania wilgoci przez maski ( p <0,0001) u 10 zdrowych ochotników obu płci już po 90 minutach aktywności fizycznej [35] . Penetrację wilgoci określono za pomocą czujników, oceniając dzienniki (SCXI-1461, National Instruments, Austin, TX, USA).
Zjawiska te zostały odtworzone w innym eksperymencie na 20 zdrowych osobach noszących maski chirurgiczne. Osoby zamaskowane wykazywały statystycznie istotne zwiększenie częstości akcji serca ( p <0,001) i częstości oddechów ( p <0,02), któremu towarzyszył istotny mierzalny wzrost przezskórnego ditlenku węgla PtcCO 2 ( p <0,0006). Skarżyli się również na trudności w oddychaniu podczas ćwiczeń [15].
Zwiększone ponowne wdychanie dwutlenku węgla (CO 2 ) z powiększonej objętości martwej przestrzeni u osób noszących maskę może w sposób refleksyjny wywołać zwiększoną aktywność oddechową wraz ze zwiększoną pracą mięśni, a także wynikającym z tego dodatkowym zapotrzebowaniem na tlen i zużyciem tlenu [17]. Jest to reakcja na zmiany patologiczne w sensie efektu adaptacji. Indukowany przez maskę spadek wartości saturacji krwi (SpO 2 ) [30] lub parcjalnego ciśnienia tlenu we krwi (PaO 2 ) [34] może z kolei dodatkowo nasilać subiektywne dolegliwości w klatce piersiowej [25,34].
Udokumentowane zmiany gazów we krwi wywołane przez maskę w kierunku hiperkapnii (podwyższony poziom dwutlenku węgla / CO 2 we krwi) i niedotlenienia (obniżony poziom tlenu / O 2 we krwi) mogą powodować dodatkowe efekty niefizyczne, takie jak splątanie, zmniejszona zdolność myślenia i dezorientacja [ 23,36,37,38,39], w tym ogólnie upośledzone zdolności poznawcze i spadek zdolności psychomotorycznych [19,32,38,39,40,41]. Podkreśla to znaczenie zmian parametrów gazometrii (O 2 i CO 2) jako przyczyna istotnych klinicznie skutków psychologicznych i neurologicznych. Powyższe parametry i efekty (nasycenie tlenem, zawartość dwutlenku węgla, zdolności poznawcze) zostały zmierzone w badaniu czujników saturacji (Semi-Tec AG, Therwil, Szwajcaria), przy użyciu skali Borg Rating Scale, Frank Scale, Roberge Respirator Comfort Scale i Roberge Subiektywna Skala Objawów w trakcie Pracy, a także ze skalą Likerta [19]. W innym badaniu głównym do pomiaru poziomu dwutlenku węgla, pulsu i zdolności poznawczych wykorzystano konwencjonalne EKG, kapnografię i kwestionariusze objawów [23]. Inne dane fizjologiczne zbierano za pomocą pulsoksymetrów (Allegiance, MCGaw, USA), subiektywne dolegliwości oceniano w 5-punktowej skali Likerta, a prędkość motoryczną rejestrowano za pomocą przetworników położenia liniowego (Tendo-Fitrodyne, Sport Machins, Trencin, Słowacja) [32].
W warunkach eksperymentalnych z różnymi typami masek (społeczna, chirurgiczna, N95) znaczny wzrost częstości akcji serca ( p <0,04), spadek wysycenia tlenem SpO 2 ( p <0,05) wraz ze wzrostem temperatury skóry pod ) i trudności w oddychaniu ( p <0,002) odnotowano u 12 zdrowych młodych osób (studentów). Ponadto badacze zaobserwowali zawroty głowy ( p <0,03), apatię ( p <0,05), zaburzenia myślenia ( p <0,03) i problemy z koncentracją ( p <0,02), które również były istotne statystycznie podczas noszenia maski [29].
Według innych badaczy i ich publikacji, maski również zakłócają regulację temperatury, pogarszają pole widzenia oraz komunikację niewerbalną i werbalną [15,17,19,36,37,42,43,44,45].
Wspomniane wyżej mierzalne i jakościowe fizjologiczne działanie masek może mieć konsekwencje w różnych dziedzinach medycyny.
Z patologii wiadomo, że nie tylko bodźce ponadprogowe przekraczające normalne wartości mają konsekwencje chorobowe. Bodźce podprogowe mogą również powodować zmiany patologiczne, jeśli czas ekspozycji jest wystarczająco długi. Przykładami są najmniejsze zanieczyszczenie powietrza siarkowodorem powodujące problemy z oddychaniem (podrażnienie gardła, kaszel, zmniejszona absorpcja tlenu) i choroby neurologiczne (bóle głowy, zawroty głowy) [46]. Ponadto podprogowa, ale długotrwała ekspozycja na tlenki azotu i pył zawieszony jest związana ze zwiększonym ryzykiem astmy, hospitalizacji i wyższą ogólną śmiertelnością [47, 48]. Niskie stężenia pestycydów są również związane z konsekwencjami związanymi z chorobami dla ludzi, takimi jak mutacje, rozwój raka i zaburzenia neurologiczne [49]. Również, przewlekłe podprogowe spożycie arsenu wiąże się ze zwiększonym ryzykiem raka [50], podprogowe spożycie kadmu z promowaniem niewydolności serca [51], podprogowe spożycie ołowiu wiąże się z nadciśnieniem, zaburzeniami metabolicznymi nerek i zaburzeniami poznawczymi [52] lub podprogowe spożycie rtęci z niedoborem odporności i zaburzeniami neurologicznymi [53]. Wiadomo również, że podprogowe narażenie na promieniowanie UV przez długi czas powoduje skutki rakotwórcze sprzyjające mutacjom (zwłaszcza rak białej skóry) [54]. zaburzenia metaboliczne nerek i zaburzenia poznawcze [52] lub podprogowe spożycie rtęci z niedoborem odporności i zaburzeniami neurologicznymi [53]. Wiadomo również, że podprogowe narażenie na promieniowanie UV przez długi czas powoduje skutki rakotwórcze sprzyjające mutacjom (zwłaszcza rak białej skóry) [54]. zaburzenia metaboliczne nerek i zaburzenia poznawcze [52] lub podprogowe spożycie rtęci z niedoborem odporności i zaburzeniami neurologicznymi [53]. Wiadomo również, że podprogowe narażenie na promieniowanie UV przez długi czas powoduje skutki rakotwórcze sprzyjające mutacjom (zwłaszcza rak białej skóry) [54].
Niekorzystne zmiany wywołane maską są na pierwszy rzut oka stosunkowo niewielkie, ale istotne jest powtarzanie ekspozycji przez dłuższe okresy zgodnie z wyżej wymienioną zasadą patogenetyczną. Oczekuje się długoterminowych konsekwencji stosowania masek związanych z chorobą. O ile statystycznie istotne wyniki uzyskane w badaniach z matematycznie namacalnymi różnicami między osobami noszącymi maskę a osobami bez masek są istotne klinicznie. Wskazują one, że przy odpowiednio powtarzającym się i długotrwałym narażeniu na warunki fizyczne, chemiczne, biologiczne, fizjologiczne i psychologiczne, z których niektóre są podprogowe, ale które są znacznie przesunięte w kierunku obszarów patologicznych, mogą wystąpić zmiany obniżające zdrowie i obrazy kliniczne, takie jak wysokie ciśnienie krwi i miażdżyca, w tym choroba niedokrwienna serca (zespół metaboliczny), a także choroby neurologiczne. W przypadku niewielkiego wzrostu poziomu dwutlenku węgla we wdychanym powietrzu, ten sprzyjający chorobie efekt został udowodniony poprzez tworzenie bólów głowy, podrażnień dróg oddechowych aż do astmy, a także wzrost ciśnienia krwi i częstości akcji serca z uszkodzeniem naczyń i wreszcie , konsekwencje neuropatologiczne i sercowo-naczyniowe [38]. Nawet nieznacznie, ale trwale zwiększona częstość akcji serca sprzyja stresowi oksydacyjnemu z dysfunkcją śródbłonka, poprzez zwiększone przekaźniki zapalne, i ostatecznie udowodniono stymulację miażdżycy naczyń krwionośnych [55]. Podobny efekt przy stymulacji wysokiego ciśnienia krwi, sugeruje się dysfunkcję serca i uszkodzenie naczyń krwionośnych zaopatrujących mózg w przypadku nieznacznego zwiększenia częstości oddechów przez długi czas [56,57]. Za wspomniane powyżej zmiany fizjologiczne odpowiedzialne są maski wraz ze wzrostem wdychanego dwutlenku węgla [18,19,20,21,22,23,24,25,26,27,28], niewielkim trwałym przyspieszeniem akcji serca [15,23,29 , 30,35] i łagodny, ale trwały wzrost częstości oddechów [15, 21, 23, 34, 36].
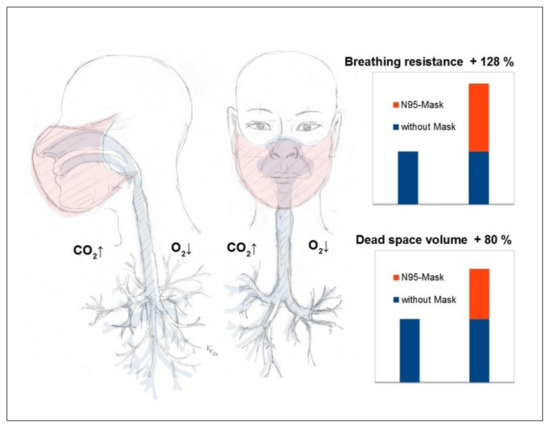
Aby lepiej zrozumieć skutki uboczne i zagrożenia związane z maskami przedstawionymi w niniejszym przeglądzie literatury, można odwołać się do dobrze znanych zasad fizjologii układu oddechowego (ryc. 3).
Ijerph 18 04344 g003 550
Rysunek 3. Patofizjologia maski (ważne efekty fizyczne i chemiczne): Ilustracja przedstawiająca opór oddychania * i objętość przestrzeni martwej maski N95 u osoby dorosłej. Podczas oddychania występuje ogólnie znacznie zmniejszona możliwa objętość wymiany gazowej w płucach o minus 37% spowodowana przez maskę (Lee 2011) [60] zgodnie ze spadkiem głębokości i objętości oddychania z powodu większego oporu oddychania o plus 128% *. (wysiłek przy wdechu większy niż przy wydechu) oraz ze względu na zwiększoną objętość martwej przestrzeni o plus 80% °, która nie uczestniczy bezpośrednio w wymianie gazowej i tylko częściowo miesza się z otoczeniem. (* = uśrednione wdechy i wydechy według Lee 2011 [60], w tym przenikanie wilgoci według Roberge 2010 [61], ** = uśrednione wartości według Xu 2015 [59]).
Średnia objętość martwej przestrzeni podczas oddychania u dorosłych wynosi około 150–180 ml i jest znacznie zwiększona w przypadku noszenia maski zakrywającej usta i nos [58]. Na przykład w przypadku maski N95 w badaniu eksperymentalnym określono objętość martwej przestrzeni wynoszącą około 98–168 ml [59]. Odpowiada to wzrostowi martwej przestrzeni związanej z maską o około 65 do 112% u dorosłych, a zatem prawie dwukrotnemu wzrostowi. Przy częstości oddechów 12 na minutę, oddychanie objętościowe wahadła z taką maską powinno zatem wynosić co najmniej 2,9–3,8 l na minutę. Dlatego martwa przestrzeń zgromadzona przez maskę powoduje względne zmniejszenie objętości wymiany gazowej dostępnej dla płuc na oddech o 37% [60].
Oprócz efektu zwiększonego oddychania objętością martwej przestrzeni, wyjątkowe znaczenie ma jednak również opór oddychania związany z maską (ryc. 3) [23,36].
Eksperymenty wykazały wzrost oporu w drogach oddechowych o niezwykłe 126% przy wdechu i 122% przy wydechu z maską N95 [60]. Badania eksperymentalne wykazały również, że nawilżenie maski (N95) zwiększa opór oddychania o dalsze 3% [61], a tym samym może zwiększyć opór dróg oddechowych do 2,3-krotności wartości normalnej.
To wyraźnie pokazuje, jak ważny jest opór dróg oddechowych maski. Tutaj maska działa jako czynnik zakłócający oddychanie i uwiarygodnia obserwowane reakcje kompensacyjne ze wzrostem częstotliwości oddechu i jednoczesnym uczuciem duszności (wzmożona praca mięśni oddechowych). To dodatkowe obciążenie wynikające ze wzmożonej pracy oddychania przy większym oporze powodowanym przez maski prowadzi również do wzmożonego wyczerpania ze wzrostem częstości akcji serca i zwiększoną produkcją CO 2 . Odpowiednio, w naszym przeglądzie badań skutków ubocznych masek (ryc. 2), znaleźliśmy również procentowe skupienie znacznych zaburzeń oddychania i znaczny spadek nasycenia tlenem (w około 75% wszystkich wyników badań).
W ocenie prac podstawowych określiliśmy również istotną statystycznie korelację spadku saturacji tlenem (SpO 2 ) i zmęczenia z częstym występowaniem w 58% badań z użyciem maski z istotnymi wynikami (ryc. 2, p <0,05) .
3.2. Internistyczne skutki uboczne i niebezpieczeństwa
Już w 2012 roku eksperyment wykazał, że chodzenie u 20 zamaskowanych osób w porównaniu z identyczną aktywnością bez masek istotnie zwiększało tętno (średnio +9,4 uderzeń na minutę, p <0,001) i częstość oddechów ( p <0,02). Tym fizjologicznym zmianom towarzyszył przezskórny znacząco mierzalny wzrost przezskórnego stężenia dwutlenku węgla (PtcCO 2 ) ( p <0,0006) oraz trudności z oddychaniem u osób noszących maskę w porównaniu z grupą kontrolną [15].
W niedawnym eksperymentalnym badaniu porównawczym z 2020 r. 12 zdrowych ochotników w maskach chirurgicznych, a także pod maskami N95 doświadczyło mierzalnych upośledzeń mierzonych parametrów czynności płuc, a także wydolności krążeniowo-oddechowej (niższa maksymalna odpowiedź mleczanowa we krwi) podczas umiarkowanego do dużego wysiłku fizycznego w porównaniu z wysiłek bez masek ( p <0,001) [31]. Zwiększony opór dróg oddechowych wywołany przez maskę doprowadził do wzmożonej pracy układu oddechowego przy zwiększonym zużyciu tlenu i zapotrzebowaniu zarówno na mięśnie oddechowe, jak i serce. Oddychanie było znacznie utrudnione ( s <0,001), a uczestnicy zgłaszali lekki ból. Na podstawie uzyskanych wyników naukowcy wywnioskowali, że kardiologiczna kompensacja płucnych, wywołanych przez maskę ograniczeń, które nadal funkcjonowały u osób zdrowych, prawdopodobnie nie była już możliwa u pacjentów z obniżonym rzutem serca [31].
W innym niedawnym badaniu naukowcy przetestowali maski z tkaniny (maski społecznościowe), maski chirurgiczne i maski FFP2 / N95 u 26 zdrowych osób podczas ćwiczeń na ergometrze rowerowym. Wszystkie maski wykazały również mierzalną retencję dwutlenku węgla (CO 2 ) (PtcCO 2 ) (statystycznie istotna przy p <0,001) oraz, dla masek N95, spadek wartości nasycenia tlenem SpO 2 (statystycznie istotny przy 75 i 100 W przy p <0,02 ip <0,005, odpowiednio). Kliniczne znaczenie tych zmian wykazano we wzroście częstotliwości oddychania w przypadku stosowania masek z tkaniny ( str <0,04), jak również przy występowaniu wcześniej opisanych dolegliwości związanych z maską, takich jak uczucie ciepła, duszności i bóle głowy. Postrzeganie stresu rejestrowano w skali Borga od 1 do 20. Podczas wysiłku fizycznego pod maską N95 grupa z maskami wykazała znaczny wzrost poczucia wyczerpania w porównaniu z grupą bez 14,6 w porównaniu z 11,9 w skali 20. Podczas ekspozycji 14 z 24 osób noszących maski skarżyło się na duszność (58%), cztery na bóle głowy, a dwie na uczucie gorąca. Większość skarg dotyczyła masek FFP2 (72%) [21].
Wspomniane fizjologiczne i subiektywne fizyczne oddziaływanie masek na zdrowe osoby w stanie spoczynku i podczas wysiłku [21,31] wskazują na działanie masek na osoby chore i starsze nawet bez wysiłku.
W badaniu obserwacyjnym dziesięciu pielęgniarek w wieku od 20 do 50 lat noszących maski N95 podczas pracy zmianowej, efekty uboczne, takie jak trudności w oddychaniu („Nie mogę oddychać”), uczucie wyczerpania, ból głowy ( p <0,001), senność ( p <0,001) i spadek wysycenia tlenem SpO 2 ( p <0,05), a także wzrost częstości akcji serca ( p <0,001) były istotne statystycznie w powiązaniu ze wzrostem otyłości (BMI) [19]. Występowanie objawów pod maską wiązało się również ze starszym wiekiem (statystycznie istotna korelacja zmęczenia i senności po p <0,01, nudności z p <0,05, wzrost ciśnienia tętniczego z p <0,01 <0,01, ból głowy z p <0,05, trudności w oddychaniu z p <0,001) [19].
W badaniu interwencyjnym z udziałem 97 pacjentów z zaawansowaną przewlekłą obturacyjną chorobą płuc (POChP) częstość oddechów, saturacja tlenem i wydychane równoważniki dwutlenku węgla (kapnometria) zmieniły się niekorzystnie i istotnie po zastosowaniu masek N95 (ekwiwalent FFP2) z początkowym 10-minutowym okresem odpoczynek i kolejne 6 minut marszu. Siedmiu pacjentów przerwało eksperyment z powodu poważnych dolegliwości ze spadkiem wartości saturacji tlenem SpO 2 i patologiczną retencją dwutlenku węgla (CO 2 ) oraz zwiększonym końcowo-wydechowym ciśnieniem cząstkowym dwutlenku węgla (PETCO 2 ) [23]. U dwóch pacjentów PETCO 2 przekroczył normalne limity i osiągnął wartości> 50 mmHg. FEV1 <30% i zmodyfikowana skala Dyspnea Score (mMRC) Medical Research Council (mMRC) ≥3, oba wskaźniki zaawansowanej POChP, korelowały z ogólną nietolerancją maski w tym badaniu. Najczęstszym objawem pod maską była duszność na poziomie 86%. W przypadku rezygnacji z badania często odnotowywano również zawroty głowy (57%) i bóle głowy. U chorych na POChP tolerujących maskę można było zobiektywizować znaczne zwiększenie częstości akcji serca, częstości oddechów i końcowo-wydechowego ciśnienia parcjalnego dwutlenku węgla PETCO 2 nawet w spoczynku, już po 10 minutach noszenia maski ( p <0,001), czemu towarzyszyło spadek wysycenia tlenem SpO 2 ( str <0,001) [23]. Wyniki tego badania z poziomem dowodów IIa wskazują na osoby noszące maski POChP.
W innym retrospektywnym badaniu porównawczym POChP i masek chirurgicznych badacze byli w stanie wykazać statystycznie wzrost tętniczego ciśnienia parcjalnego dwutlenku węgla (PaCO 2 ) o około +8 mmHg ( p <0,005) i towarzyszący mu wzrost skurczowej krwi związany z maską. ciśnienie +11 mmHg ( p <0,02) [25]. Wzrost ten jest istotny u pacjentów z nadciśnieniem tętniczym, ale także u osób zdrowych z granicznymi wartościami ciśnienia krwi, ponieważ można wywołać zakres wartości patologicznej wywołanej noszeniem maski.
U 39 pacjentów poddawanych hemodializie ze schyłkową niewydolnością nerek maska typu N95 (odpowiednik FFP2) spowodowała znaczny spadek ciśnienia parcjalnego tlenu we krwi (PaO 2 ) u 70% pacjentów w spoczynku (poddawanych hemodializie) w ciągu zaledwie 4 godzin ( p = 0,006). Pomimo kompensacyjnego przyspieszenia oddechu ( p <0,001), wystąpiło złe samopoczucie z bólem w klatce piersiowej ( p <0,001), a nawet doprowadziło do hipoksemii (spadek tlenu poniżej normy) u 19% badanych [34]. Na podstawie swoich ustaleń naukowcy wywnioskowali, że osoby starsze lub pacjenci z obniżoną czynnością układu krążenia mają większe ryzyko wystąpienia ciężkiej niewydolności oddechowej podczas noszenia maski [34].
W artykule przeglądowym dotyczącym zagrożeń i korzyści związanych z maskami noszonymi podczas kryzysu związanego z COVID-19, inni autorzy przedstawiają równie krytyczną ocenę obowiązkowego stosowania masek u pacjentów z zapaleniem płuc, zarówno z chorobą płuc, jak i bez COVID-19 [16].
3.3. Neurologiczne skutki uboczne i niebezpieczeństwa
W naukowej ocenie omdleń na sali operacyjnej 36 z 77 chorych (47%) było związanych z noszeniem maski [62]. Nie można jednak wykluczyć innych czynników jako przyczyn składowych.
W przeglądzie dowodów III poziomu neurolodzy z Izraela, Wielkiej Brytanii i USA stwierdzają, że maska jest nieodpowiednia dla epileptyków, ponieważ może wywołać hiperwentylację [63]. Zastosowanie maski znacząco zwiększa częstość oddechów o około plus 15 do 20% [15, 21, 23, 34, 64]. Wiadomo jednak, że zwiększenie częstotliwości oddychania prowadzące do hiperwentylacji jest wykorzystywane do prowokacji w diagnostyce padaczki i powoduje zmiany w EEG o charakterze napadowym u 80% pacjentów z padaczką uogólnioną i do 28% ogniskowych [65].
Lekarze z Nowego Jorku badali skutki noszenia masek maski chirurgicznej i N95 wśród personelu medycznego na próbie 343 uczestników (ankietowanych za pomocą wystandaryzowanych, anonimowych kwestionariuszy). Noszenie masek powodowało wykrywalne fizyczne skutki uboczne, takie jak zaburzenia funkcji poznawczych (24% użytkowników) i bóle głowy u 71,4% uczestników. Spośród nich 28% utrzymywało się i wymagało leczenia. Ból głowy wystąpił w 15,2% poniżej 1 godz. Noszenia, w 30,6% po 1 godz. Noszenia oraz w 29,7% po 3 godz. Noszenia. Efekt nasilał się więc wraz z wydłużaniem się czasu noszenia [37].
Zamieszanie, dezorientacja, a nawet senność (kwestionariusz skali Likerta) i zmniejszone zdolności motoryczne (mierzone za pomocą liniowego przetwornika położenia) ze zmniejszoną reaktywnością i ogólnym upośledzeniem wydajności (mierzone Skalą Subiektywnych Objawów Podczas Pracy Roberge) w wyniku użycia maski udokumentowano również w innych badaniach [19,23,29,32,36,37].
Naukowcy wyjaśniają te zaburzenia neurologiczne utajonym spadkiem poziomu tlenu w gazie we krwi O 2 (w kierunku hipoksji) lub utajonym wzrostem stężenia dwutlenku węgla w gazie we krwi CO 2 (w kierunku hiperkapnii) [36]. W świetle danych naukowych związek ten również wydaje się niepodważalny [38,39,40,41].
W eksperymencie z maską z 2020 r. Istotne zaburzenia myślenia ( p <0,03) i zaburzenia koncentracji ( p <0,02) stwierdzono dla wszystkich stosowanych typów masek (tkaninowych, chirurgicznych i N95) już po 100 minutach noszenia maski [29]. Zaburzenia myślenia korelowały istotnie ze spadkiem wysycenia tlenem ( p <0,001) podczas stosowania maski.
Początkowe bóle głowy ( p <0,05) odczuwało aż 82% ze 158, 21–35-letnich noszących maski w innym badaniu dotyczącym ochrony dróg oddechowych N95, przy czym jedna trzecia (34%) odczuwała bóle głowy do czterech razy dziennie. Uczestnicy nosili maskę przez 18,3 dni w okresie 30 dni, średnio 5,9 godziny dziennie [66].
Istotnie zwiększony ból głowy ( p <0,05) można było zaobserwować nie tylko dla N95, ale także dla masek chirurgicznych u uczestników innego badania obserwacyjnego pracowników służby zdrowia [67].
W innym badaniu naukowcy sklasyfikowali 306 użytkowników w średnim wieku 43 lata i noszących różne rodzaje masek, z których 51% miało początkowy ból głowy jako specyficzny objaw związany wyłącznie ze zwiększonym użyciem maski chirurgicznej i maski N95 (od 1 do 4 godz., p = 0,008) [68].
Naukowcom z Singapuru udało się wykazać w badaniu z udziałem 154 zdrowych osób noszących maski medyczne N95, że znaczny wzrost poziomu dwutlenku węgla we krwi wywołanego przez maskę (mierzony za pomocą końcowo-wydechowego ciśnienia parcjalnego dwutlenku węgla PETCO 2 ) i mierzalnie większe rozszerzenie naczyń krwionośnych przy spowodowało wzrost przepływu w tętnicach mózgowych w ośrodku mózgowym. Było to związane z bólami głowy w grupie badanej ( p <0,001) [27].
Zdaniem naukowców wspomniane zmiany przyczyniają się również do bólów głowy podczas długotrwałego stosowania masek z przesunięciem w stronę hipoksji i hiperkapnii. Ponadto stres i czynniki mechaniczne, takie jak podrażnienie nerwów szyjnych w okolicy szyi i głowy spowodowane ciasnymi paskami maski uciskającymi pasma nerwowe, również przyczyniają się do bólów głowy [66].
W analizie badań pierwotnych byliśmy w stanie wykryć związek między maską N95 a bólami głowy. W sześciu z 10 badań silny ból głowy pojawił się w połączeniu z maską N95 (60% wszystkich badań, ryc. 2).
3.4. Psychologiczne skutki uboczne i niebezpieczeństwa
Według badań eksperymentalnych noszenie masek chirurgicznych i masek N95 może również prowadzić do obniżenia jakości życia ze względu na zmniejszoną wydolność krążeniowo-oddechową [31]. Maski, oprócz wywoływania fizjologicznych zmian i dyskomfortu wraz z postępującą długością użytkowania, mogą również prowadzić do znacznego dyskomfortu ( p <0,03 do p <0,0001) i uczucia wyczerpania ( p <0,05 do 0,0001) [69].
Oprócz przesunięcia gazów we krwi w kierunku hiperkapnii (wzrost CO 2 ) i niedotlenienia (spadek O 2 ), wyszczególnionych w ogólnych efektach fizjologicznych (sekcja 3.1), maski ograniczają również zdolności poznawcze jednostki (mierzone za pomocą ankiety w skali Likerta) towarzyszy spadek zdolności psychomotorycznych, a co za tym idzie, zmniejszona reaktywność (mierzona za pomocą liniowego przetwornika położenia), a także ogólna zmniejszona zdolność do wykonywania czynności (mierzona Skalą Subiektywnych Objawów Roberge podczas pracy) [29,32,38, 39, 41].
Maska powoduje również osłabienie pola widzenia (szczególnie wpływając na ziemię i przeszkody na ziemi), a także hamuje nawykowe czynności, takie jak jedzenie, picie, dotykanie, drapanie i czyszczenie odsłoniętej w inny sposób części twarzy, co jest świadomie oraz podświadomie postrzegane jako trwałe zakłócenie, utrudnienie i ograniczenie [36]. Noszenie masek pociąga więc za sobą poczucie pozbawienia wolności oraz utraty autonomii i samostanowienia, co może prowadzić do tłumienia złości i ciągłego rozpraszania się podświadomości, zwłaszcza że noszenie masek jest w większości dyktowane i nakazane przez innych [70,71]. . Te postrzegane zakłócenia uczciwości, samostanowienia i autonomii, połączone z dyskomfortem, często przyczyniają się do znacznego odwrócenia uwagi i mogą ostatecznie być połączone ze spadkiem zdolności psychomotorycznych, związanym z maską fizjologiczną, zmniejszoną reaktywnością i ogólnym upośledzeniem zdolności poznawczych. Prowadzi to do błędnej oceny sytuacji, a także do opóźnionego, niewłaściwego i niewłaściwego zachowania oraz spadku skuteczności osoby noszącej maskę [36,37,39,40,41].
Stosowanie masek przez kilka godzin często powoduje dalsze wykrywalne skutki uboczne, takie jak bóle głowy, miejscowy trądzik, podrażnienie skóry związane z maską, swędzenie, uczucie ciepła i wilgoci, upośledzenia i dyskomfort, głównie głowy i twarzy [19,29,35, 36,37,71,72,73]. Jednak głowa i twarz mają duże znaczenie dla dobrego samopoczucia ze względu na ich dużą reprezentację we wrażliwej korze mózgowej (homunkulus) [36].
Według ankiety, maski często wywołują również lęk i psychowegetatywne reakcje stresowe u dzieci - a także u dorosłych - ze wzrostem chorób psychosomatycznych i związanych ze stresem oraz depresyjnym doświadczeniem siebie, zmniejszonym udziałem, wycofaniem społecznym i obniżonym stanem zdrowia związanej z samoopieką [74]. Ponad 50% badanych noszących maskę miało przynajmniej łagodne odczucia depresyjne [74]. Dodatkowe wywołujące strach i często przesadne relacje w mediach mogą to jeszcze bardziej zintensyfikować. Niedawna retrospektywna analiza ogólnych mediów w kontekście epidemii wirusa Ebola w 2014 r. Wykazała, że tylko 38% wszystkich publicznie publikowanych informacji stanowiło jedynie 38% prawdy naukowej [75]. Badacze sklasyfikowali łącznie 28% informacji jako prowokacyjne i polaryzujące, a 42% jako wyolbrzymione ryzyko. Dodatkowo, 72% treści medialnych miało na celu wywołanie negatywnych uczuć związanych ze zdrowiem. Poczucie strachu, połączone z niepewnością i pierwotną potrzebą przynależności [76], powoduje społeczną dynamikę, która wydaje się częściowo nieuzasadniona z medycznego i naukowego punktu widzenia.
Maska, która pierwotnie służyła czysto higienicznemu celowi, została przekształcona w symbol konformizmu i pseudosolidarności. Na przykład WHO wymienia korzyści płynące ze stosowania masek przez zdrowych ludzi w miejscach publicznych, w tym potencjalnie zmniejszoną stygmatyzację osób noszących maski, poczucie wkładu w zapobieganie rozprzestrzenianiu się wirusa oraz przypomnienie o przestrzeganiu innych środków [2 ].
3.5. Psychiatryczne skutki uboczne i niebezpieczeństwa
Jak wyjaśniono wcześniej, maski mogą powodować zwiększone ponowne oddychanie z akumulacją dwutlenku węgla w noszącym z powodu zwiększonej objętości martwej przestrzeni [16,17,18,20] (Rysunek 3), z często istotnym statystycznie mierzalnym podwyższonym poziomem dwutlenku węgla (CO2) we krwi. poziomy u chorych [13,15,17,19,20,21,22,23,24,25,26,27,28] (ryc. 2). Wiadomo jednak, że zmiany prowadzące do hiperkapnii wywołują ataki paniki [77, 78]. To sprawia, że znacząco mierzalny wzrost CO 2 spowodowany noszeniem maski ma znaczenie kliniczne.
Co ciekawe, testy prowokacji oddechu przez wdychanie CO 2 służą do różnicowania stanów lękowych w zaburzeniach napadowych i dysforii przedmiesiączkowej od innych psychiatrycznych obrazów klinicznych. Tutaj już absolutne stężenie 5% CO 2 wystarcza do wywołania reakcji paniki w ciągu 15–16 minut [77]. Normalna zawartość CO 2 w wydychanym powietrzu wynosi około 4%.
Z badań eksperymentalnych na osobach zamaskowanych wynika, że zmiany stężenia gazów oddechowych w wyżej wymienionym zakresie o wartości powyżej 4% mogą wystąpić podczas ponownego oddychania z długotrwałym stosowaniem maski [18,23].
Aktywacja miejsca sinawego przez CO 2 jest wykorzystywana do wywoływania reakcji paniki poprzez gazy oddechowe [78,79]. Dzieje się tak, ponieważ miejsce sinawe jest ważną częścią systemu neuronów wegetatywnych noradrenergicznych, centrum kontrolnego w pniu mózgu, które reaguje na odpowiedni bodziec i zmiany stężenia gazów we krwi, uwalniając hormon stresu - noradrenalinę [78].
Z fizjologicznych, neurologicznych i psychologicznych skutków ubocznych i zagrożeń opisanych powyżej (sekcja 3.1, sekcja 3.3 i sekcja 3.4) można wyprowadzić dodatkowe problemy związane ze stosowaniem masek w przypadkach psychiatrycznych. Osoby leczone z powodu demencji, schizofrenii paranoidalnej, zaburzeń osobowości z lękiem i napadami paniki, ale także zaburzeń paniki z komponentami klaustrofobii, trudno pogodzić z wymogiem maski, ponieważ nawet niewielki wzrost CO 2 może powodować i nasilać ataki paniki [44, 77, 78, 79].
Według badań psychiatrycznych pacjenci z otępieniem od umiarkowanego do ciężkiego nie rozumieją środków ochrony przed COVID-19 i muszą być przekonani do ciągłego noszenia masek [80].
Według badania porównawczego pacjenci ze schizofrenią w mniejszym stopniu akceptują noszenie masek (54,9% zgodności) niż pacjenci prowadzący zwykłą praktykę (61,6%) [81]. Nie zbadano jeszcze szczegółowo, w jakim stopniu noszenie maski może prowadzić do zaostrzenia objawów schizofrenii.
Podczas noszenia masek występowały splątanie, zaburzenia myślenia, dezorientacja (standaryzowany zapis za pomocą specjalnej oceny i skal Likerta, p <0,05), aw niektórych przypadkach zmniejszenie maksymalnej prędkości i czasu reakcji (mierzone za pomocą przetwornika położenia liniowego, p <0,05) obserwowane [19, 32, 36, 38, 39, 40, 41]. Leki psychotropowe zmniejszają funkcje psychomotoryczne u pacjentów psychiatrycznych. Może to mieć znaczenie kliniczne, zwłaszcza w odniesieniu do dalszej zmniejszonej zdolności reagowania i dodatkowej zwiększonej podatności takich pacjentów na wypadki podczas noszenia masek.
W celu uniknięcia niezamierzonego znieczulenia wywołanego CO 2 [39], pacjenci unieruchomieni i uspokojeni medycznie, bez możliwości ciągłego monitorowania, nie powinni być maskowani zgodnie z kryteriami Centers for Disease Control and Prevention, USA (CDC). Wynika to z możliwej retencji CO 2 opisanej powyżej, ponieważ istnieje ryzyko utraty przytomności, aspiracji i asfiksji [16,17,20,38,82,83].
3.6. Ginekologiczne skutki uboczne i zagrożenia
Jako zmienna krytyczna niski poziom dwutlenku węgla we krwi u kobiet w ciąży jest utrzymywany poprzez zwiększoną minutową objętość oddechową, stymulowaną przez progesteron [22]. W przypadku kobiety w ciąży i jej nienarodzonego dziecka istnieje metaboliczne zapotrzebowanie na gradient dwutlenku węgla (CO 2 ) między płodem a matką . Poziom dwutlenku węgla we krwi matki powinien zawsze być niższy niż u nienarodzonego dziecka, aby zapewnić dyfuzję CO 2 z krwi płodu do krwiobiegu matki przez łożysko.
W związku z tym opisane powyżej zjawiska związane z maską (sekcja 3.1 i sekcja 3.2), takie jak mierzalne zmiany w fizjologii układu oddechowego ze zwiększonym oporem oddychania, zwiększona objętość przestrzeni martwej (rysunek 3) i zatrzymywanie wydychanego dwutlenku węgla (CO 2 ) znaczenie. Jeśli CO 2 jest coraz częściej wdychany pod maskami, objaw ten może, nawet przy podprogowym wzroście poziomu dwutlenku węgla, działać jako zaburzająca zmienna narastającego w czasie ekspozycji gradientu CO 2 płód-matka , a tym samym nabrać znaczenia klinicznego, również w odniesieniu do zmniejszona rezerwa na odszkodowania dla kobiet w ciąży [20,22,28].
W badaniu porównawczym 22 ciężarne kobiety noszące maski N95 podczas 20 minut ćwiczeń wykazały istotnie wyższe przezskórne wartości CO 2 , ze średnimi wartościami PtcCO 2 wynoszącymi 33,3 mmHg w porównaniu z 31,3 mmHg niż u 22 ciężarnych kobiet bez maski ( p = 0,04) [22 ]. Wrażenie ciepła przyszłych matek było również istotnie zwiększone w przypadku stosowania masek, przy p <0,001 [22].
W związku z tym w innym badaniu interwencyjnym naukowcy wykazali, że oddychanie przez maskę N95 (odpowiednik FFP2) utrudnia wymianę gazową u 20 ciężarnych kobiet w spoczynku i podczas ćwiczeń, powodując dodatkowe obciążenie ich układu metabolicznego [28]. W związku z tym pod maską N95 u 20 ciężarnych kobiet stwierdzono spadek zdolności pochłaniania tlenu VO 2 o około 14% (istotne statystycznie, p = 0,013) oraz zmniejszenie zdolności wydalania dwutlenku węgla VCO 2 o około 18% (istotne statystycznie, p = 0,001). Odpowiednie znaczące zmiany w wydychanym równoważniku tlenu i dwutlenku węgla zostały również udokumentowane wzrostem wydychanego dwutlenku węgla (FeCO 2 ) ( p <0,001) i spadki wydychanego tlenu (FeO 2 ) ( p <0,001), co tłumaczy się zaburzeniem metabolizmu na skutek niedrożności maski oddechowej [28].
W eksperymentach z przeważnie krótkimi czasami nakładania maski ani matki, ani płody nie wykazały statystycznie istotnego wzrostu częstości akcji serca lub zmian częstości oddechów i wartości wysycenia tlenem. Jednak dokładne skutki długotrwałego stosowania masek u kobiet w ciąży pozostają ogólnie niejasne. Dlatego też u kobiet w ciąży przedłużone stosowanie masek chirurgicznych i masek N95 jest postrzegane krytycznie [20].
Ponadto nie jest jasne, czy substancje zawarte w maskach produkowanych przemysłowo, które mogą być wdychane przez dłuższy czas (np. Formaldehyd jako składnik tekstyliów i tiuram jako składnik opasek na uszy) mają działanie teratogenne [20,84] .
3.7. Dermatologiczne skutki uboczne i zagrożenia
W przeciwieństwie do odzieży noszonej na zamkniętej skórze, maski zakrywają obszary ciała w pobliżu ust i nosa, tj. Części ciała związane z oddychaniem.
Nieuchronnie prowadzi to nie tylko do mierzalnego wzrostu temperatury [15,44,85], ale także do znacznego wzrostu wilgotności w wyniku kondensacji wydychanego powietrza, co z kolei znacznie zmienia naturalne środowisko skóry w obszarach okołoustnych i okołosłonowych [ 36,61,82]. Zwiększa także zaczerwienienie, wartość pH, utratę płynów przez nabłonek skóry, wymiernie zwiększone nawilżenie i produkcję sebum [73]. Zmiany te nie tylko powodują utrwalenie istniejących chorób skóry, ale także ich zaostrzenie. Ogólnie skóra staje się bardziej podatna na infekcje i trądzik.
Autorzy badania eksperymentalnego byli w stanie udowodnić zaburzoną funkcję barierową skóry już po 4 godzinach noszenia maski u 20 zdrowych ochotników, zarówno w przypadku masek chirurgicznych, jak i masek N95 [73]. Ponadto zarazki (bakterie, grzyby i wirusy) gromadzą się na zewnątrz i wewnątrz masek z powodu ciepłego i wilgotnego środowiska [86,87,88,89]. Mogą powodować istotne klinicznie infekcje grzybicze, bakteryjne lub wirusowe. Niezwykły wzrost wykrywalności rinowirusów w badaniach wartowniczych niemieckiego Instytutu Roberta Kocha (RKI) od 2020 r. [90] może być kolejnym wskazaniem na to zjawisko.
Ponadto obszar skóry, który nie jest ewolucyjnie przystosowany do takich bodźców, jest poddawany zwiększonemu obciążeniu mechanicznemu. Podsumowując, powyższe fakty powodują niekorzystne skutki dermatologiczne z objawami niepożądanymi związanymi z maską, takimi jak trądzik, wysypka na twarzy i objawy swędzenia [91].
Chińska grupa badawcza zgłosiła podrażnienie i swędzenie skóry podczas stosowania masek N95 wśród 542 uczestników testu, a także korelację między uszkodzeniem skóry, które wystąpiło, a czasem ekspozycji (68,9% przy ≤6 godz./dobę i 81,7% przy> 6 godz./dobę ) [92].
W badaniu nowojorskim oceniano na losowej próbie 343 uczestników skutki częstego noszenia maski chirurgicznej i masek N95 wśród pracowników służby zdrowia podczas pandemii COVID-19. Noszenie masek powodowało ból głowy u 71,4% badanych, senność u 23,6%, wykrywalne uszkodzenia skóry u 51% i trądzik u 53% użytkowników masek [37].
Z jednej strony, w wyniku działania siły ścinającej, na nosie i kościach policzkowych dochodzi do bezpośrednich mechanicznych zmian skórnych, zwłaszcza w przypadku częstego zakładania i zdejmowania masek [37,92].
Z drugiej strony maski tworzą nienaturalnie wilgotne i ciepłe lokalne środowisko skóry [29,36,82]. W rzeczywistości naukowcy byli w stanie wykazać znaczny wzrost wilgotności i temperatury w zakrytym obszarze twarzy w innym badaniu, w którym osoby badane nosiły maski przez jedną godzinę [85]. Wilgotność względną pod maskami mierzono czujnikiem (Atmo-Tube, San Francisco, CA, USA). Odczucie wilgoci i temperatury w okolicy twarzy ma większe znaczenie dla dobrego samopoczucia niż w innych częściach ciała [36,44]. Może to zwiększyć dyskomfort pod maskami. Ponadto wzrost temperatury sprzyja optymalizacji bakteryjnej.
Ucisk masek powoduje również zatkanie fizjologii przepływu chłonki i naczyń krwionośnych na twarzy, czego konsekwencją jest zwiększone zaburzenie funkcji skóry [73], a ostatecznie przyczynia się do powstania trądziku nawet u 53% wszystkich noszących i innych osób. podrażnienia skóry nawet do 51% wszystkich noszących [36,37,82].
Inni badacze przebadali 322 uczestników z maskami N95 w badaniu obserwacyjnym i wykryli trądzik nawet u 59,6% z nich, swędzenie u 51,4% i zaczerwienienie u 35,8% jako skutki uboczne [72].
W jednym badaniu aż 19,6% (273) z 1393 użytkowników różnych masek (maski społeczne, chirurgiczne, maski N95) można było zobiektywizować swędzenie w jednym badaniu, u 9% było to nawet poważne. Predyspozycja atopowa (skłonność do alergii) korelowała z ryzykiem swędzenia. Długość stosowania była istotnie związana z ryzykiem swędzenia ( p <0,0001) [93].
W innym badaniu dermatologicznym z 2020 roku 96,9% z 876 użytkowników wszystkich typów masek (masek społecznościowych, masek chirurgicznych, masek N95) potwierdziło niekorzystne problemy ze znacznym wzrostem swędzenia (7,7%), któremu towarzyszyło zaparowanie okularów (21,3% ), zaczerwienienie (21,3%), niewyraźna mowa (12,3%) i trudności w oddychaniu (35,9%) ( p <0,01) [71].
Oprócz zwiększonej częstości występowania trądziku [37,72,91] pod maskami, wyprysk kontaktowy i pokrzywka [94] są ogólnie opisywane w związku z nadwrażliwością na składniki masek produkowanych przemysłowo (maska chirurgiczna i N95), takie jak formaldehyd (składnik tekstylia) i tiuram (składnik opasek na uszy) [73,84]. Niebezpieczna substancja tiuram, pierwotnie pestycyd i żrąca, jest stosowana w przemyśle gumowym jako przyspieszacz optymalizacji. Formaldehyd jest środkiem biobójczym i rakotwórczym i jest stosowany w przemyśle jako środek dezynfekujący.
Nawet pojedyncze trwałe przebarwienia w wyniku pozapalnego lub barwnikowego kontaktowego zapalenia skóry opisywali dermatolodzy po długotrwałym stosowaniu maski [72,91].
3.8. Laryngologiczne i dentystyczne skutki uboczne i niebezpieczeństwa
Istnieją doniesienia środowisk dentystycznych o negatywnych skutkach stosowania masek i odpowiednio zatytułowane „maska usta” [95]. Prowokacja zapalenia dziąseł (zapalenie dziąseł), cuchnącego oddechu (nieświeży oddech), kandydozy (grzybicze zakażenie błon śluzowych przez Candida albicans) i zapalenia warg (zapalenie warg), zwłaszcza kącików ust, a nawet płytki nazębnej i próchnicy przypisuje się nadmiernemu i niewłaściwemu używaniu masek. Głównym wyzwalaczem wspomnianych chorób jamy ustnej jest zwiększona suchość w ustach z powodu zmniejszonego przepływu śliny i zwiększonego oddychania przez otwarte usta pod maską. Oddychanie przez usta powoduje odwodnienie powierzchniowe i zmniejszenie szybkości przepływu śliny (SFR) [95]. Suchość w ustach została naukowo udowodniona dzięki noszeniu maski [29]. Zły nawyk oddychania przez otwarte usta podczas noszenia maski wydaje się prawdopodobny, ponieważ taki wzorzec oddychania kompensuje zwiększony opór oddychania, zwłaszcza podczas wdychania przez maski [60,61]. Z kolei zewnętrzna wilgotność skóry [71,73,85] ze zmienioną florą skóry, która została już opisana w dermatologicznych skutkach ubocznych (sekcja 3.7), jest odpowiedzialna za wyjaśnienie zapalenia warg i kącików ust. (zapalenie warg) [95]. To wyraźnie pokazuje sprzyjające chorobie odwrócenie naturalnych warunków powodowanych przez maski. Fizjologiczna wilgotność wewnętrzna z zewnętrzną suchością jamy ustnej przekształca się w wewnętrzną suchość z zewnętrzną wilgocią. wilgoć skóry zewnętrznej [71,73,85] ze zmienioną florą skóry, która została już opisana w dermatologicznych skutkach ubocznych (sekcja 3.7), jest odpowiedzialna za wyjaśnienie zapalenia warg i kącików ust (zapalenie warg) [95]. To wyraźnie pokazuje sprzyjające chorobie odwrócenie naturalnych warunków powodowanych przez maski. Fizjologiczna wilgotność wewnętrzna z zewnętrzną suchością jamy ustnej przekształca się w wewnętrzną suchość z zewnętrzną wilgocią. wilgoć skóry zewnętrznej [71,73,85] ze zmienioną florą skóry, która została już opisana w dermatologicznych skutkach ubocznych (sekcja 3.7), jest odpowiedzialna za wyjaśnienie zapalenia warg i kącików ust (zapalenie warg) [95]. To wyraźnie pokazuje sprzyjające chorobie odwrócenie naturalnych warunków powodowanych przez maski. Fizjologiczna wilgotność wewnętrzna z zewnętrzną suchością jamy ustnej przekształca się w wewnętrzną suchość z zewnętrzną wilgocią.
Lekarze laryngolodzy niedawno odkryli nową postać drażniącego nieżytu nosa spowodowaną użyciem maski N95 u 46 pacjentów. Przeprowadzili endoskopie i irygacje nosa u osób noszących maski, które następnie oceniono patologicznie. Problemy kliniczne rejestrowano za pomocą standardowych kwestionariuszy. Znaleźli statystycznie istotne dowody nieżytu nosa wywołanego maską oraz świądu i obrzęku błon śluzowych, a także wzmożonego kichania ( p <0,01). W badaniu endoskopowym wykazano zwiększone wydzielanie i dowody na to, że włókna polipropylenowe maski do inhalacji wywołują podrażnienie błony śluzowej [96].
W badaniu 221 pracowników służby zdrowia lekarze laryngolodzy zobiektywizowali zaburzenia głosu u 33% użytkowników maski. Wynik VHI-10 od 1 do 10, który mierzy zaburzenia głosu, był średnio o 5,72 wyższy u tych użytkowników masek (statystycznie istotny przy p <0,001). Maska działała nie tylko jako filtr akustyczny, wywołując nadmiernie głośną mowę, ale także wydaje się wyzwalać zaburzoną koordynację strun głosowych, ponieważ maska osłabia gradienty ciśnienia wymagane do niezakłóconej mowy [43]. Naukowcy doszli do wniosku, że maski mogą stwarzać potencjalne ryzyko wywołania nowych zaburzeń głosu, a także zaostrzania już istniejących.
3.9. Skutki uboczne i zagrożenia medycyny sportowej
Zgodnie z literaturą nie można udowodnić zwiększającego wydajności działania masek w zakresie optymalizacji układu krążenia i poprawy zdolności pochłaniania tlenu.
Na przykład w eksperymentalnym badaniu referencyjnym (12 osób na grupę) maska treningowa, która rzekomo naśladuje trening wysokościowy (ETM: maska treningowa na wysokości), miała wpływ tylko na trening mięśni oddechowych. Jednak osoby noszące maski wykazywały znacznie niższe wartości saturacji tlenem (SpO 2 %) podczas wysiłku (SpO 2 94% dla osób noszących maskę w porównaniu z 96% dla osób bez maski, p <0,05) [33], co można wyjaśnić zwiększoną objętość przestrzeni i zwiększony opór podczas oddychania. Zmierzone wartości saturacji tlenem były istotnie niższe od wartości prawidłowych w grupie osób noszących maskę, co wskazuje na znaczenie kliniczne.
Udowodniony efekt adaptacji mięśni oddechowych u zdrowych sportowców [33] wyraźnie sugeruje, że maski mają destrukcyjny wpływ na fizjologię układu oddechowego.
W innym badaniu interwencyjnym dotyczącym stosowania maski u ciężarowców naukowcy udokumentowali statystycznie istotne skutki zmniejszonej uwagi (rejestracja kwestionariusza, skala Likerta) i spowolnioną maksymalną prędkość ruchu wykrywaną za pomocą czujników (oba istotne przy p <0,001), co doprowadziło naukowców do wywnioskować, że używanie maski w sporcie nie jest pozbawione ryzyka. Po drugie, wykryli również znaczny spadek saturacji tlenem SpO 2 podczas wykonywania specjalnych ćwiczeń podnoszących ciężary („przysiady na plecach”) w grupie z maską po zaledwie 1 minucie ćwiczeń w porównaniu z grupą bez maski ( p <0,001 ) [32]. Udowodniona tendencja masek do zmiany parametru chemicznego nasycenia tlenem SpO 2 w kierunku patologicznym (dolna wartość graniczna 95%) może mieć znaczenie kliniczne u osób nieprzeszkolonych lub chorych.
Medycyna sportowa potwierdziła wzrost retencji dwutlenku węgla (CO 2 ) z podwyższeniem ciśnienia parcjalnego CO 2 we krwi przy większej objętości martwej przestrzeni oddechowej [14].
W rzeczywistości zatrzymanie CO 2 spowodowane martwą przestrzenią podczas noszenia maski podczas ćwiczeń zostało również udowodnione eksperymentalnie. Efekty krótkich ćwiczeń aerobowych pod maskami N95 przetestowano na 16 zdrowych ochotnikach. Stwierdzono istotnie podwyższone końcowo-wydechowe ciśnienie parcjalne dwutlenku węgla (PETCO 2 ) o plus 8 mmHg ( p <0,001) [24]. Wzrost poziomu dwutlenku węgla we krwi (CO 2 ) u osób noszących maskę przy maksymalnym obciążeniu wyniósł plus 14% CO 2 w przypadku masek chirurgicznych i plus 23% CO 2 w przypadku masek N95, co może mieć znaczenie kliniczne u osób przed chorobą, osoby starsze i dzieci, gdyż wartości te silnie zbliżały się do zakresu patologicznego [24].
W interesującym badaniu wytrzymałościowym z udziałem ośmiu osób w średnim wieku (19–66), zawartość gazów O 2 i CO 2 pod maskami została określona przed i po wysiłku. Nawet w spoczynku dostępność tlenu pod maskami była o 13% niższa niż bez masek, a stężenie dwutlenku węgla (CO 2 ) było 30 razy wyższe. Pod wpływem stresu (test Ruffiera) stężenie tlenu (% O 2 ) poniżej maski spadło znacząco o dalsze 3,7%, podczas gdy stężenie dwutlenku węgla (% CO 2 ) wzrosło istotnie o kolejne 20% (statystycznie istotne przy p <0,001 ). Odpowiednio, nasycenie krwi tlenem (SpO 2) osób badanych również zmniejszył się istotnie z 97,6 do 92,1% ( p <0,02) [18]. Spadek wartości saturacji tlenem (SpO 2 ) do 92%, czyli wyraźnie poniżej normalnej granicy 95%, należy klasyfikować jako istotny klinicznie i szkodliwy dla zdrowia.
Fakty te wskazują, że stosowanie masek wywołuje również opisane powyżej efekty prowadzące do hipoksji i hiperkapnii w sporcie. W związku z tym WHO i Centers for Disease Control and Prevention, GA, USA (CDC) odradzają noszenie masek podczas ćwiczeń fizycznych [82,97].
3.10. Społeczne i socjologiczne skutki uboczne i zagrożenia
Wyniki chilijskiego badania z udziałem pracowników służby zdrowia pokazują, że maski działają jak filtr akustyczny i wywołują nadmiernie głośną mowę. Powoduje to zaburzenia głosu [43]. Zwiększona głośność mowy również przyczynia się do zwiększonej produkcji aerozolu przez osobę noszącą maskę [98]. Te dane eksperymentalne zmierzone za pomocą Aerodynamic Particle Sizer (APS, TSI, model 332, TSI Incorporated, Minnesota, MI, USA) są bardzo istotne.
Ponadto osoby noszące maski nie mogą normalnie wchodzić w interakcje w życiu codziennym ze względu na osłabioną jasność mowy [45], co skłania ich do zbliżenia się do siebie.
Skutkuje to zniekształconym priorytetem w opinii publicznej, co przeciwdziała zalecanym środkom związanym z pandemią COVID-19. WHO na pierwszym miejscu stawia dystans społeczny i higienę rąk z umiarkowanymi dowodami i zaleca noszenie maski ze słabymi dowodami, szczególnie w sytuacjach, gdy ludzie nie są w stanie utrzymać fizycznego dystansu co najmniej 1 m [3].
Zakłócenie komunikacji niewerbalnej z powodu utraty rozpoznawania mimiki twarzy pod maską może zwiększyć poczucie niepewności, zniechęcenia i odrętwienia, a także izolacji, co może być niezwykle stresujące dla osób z upośledzeniem umysłowym i słuchu [16].
Eksperci zwracają uwagę, że maski zakłócają podstawy komunikacji międzyludzkiej (werbalnej i niewerbalnej). Ograniczone rozpoznawanie twarzy spowodowane przez maski prowadzi do tłumienia sygnałów emocjonalnych. Dlatego maski zakłócają interakcję społeczną, niwelując pozytywny efekt uśmiechu i śmiechu, ale jednocześnie znacznie zwiększając prawdopodobieństwo nieporozumień, ponieważ negatywne emocje są również mniej widoczne pod maskami [42].
Zmniejszenie percepcji empatii poprzez użycie maski z zakłóceniem relacji lekarz – pacjent zostało już udowodnione naukowo na podstawie badania z randomizacją (istotne statystycznie, p = 0,04) [99]. W badaniu tym u 1030 pacjentów oceniono Skalę Oceny Opieki Konsultacyjnej, Punktację Instrumentu Wsparcia Pacjenta (PEI) oraz Skalę Oceny Satysfakcji. 516 lekarzy, którzy przez cały czas nosili maski, okazywało zmniejszoną empatię pacjentom, a tym samym zniweczyło pozytywne prozdrowotne skutki dynamicznej relacji. Wyniki te wskazują na zakłócenie interakcji międzyludzkiej i dynamiki relacji spowodowane przez maski.
Wytyczne WHO dotyczące stosowania masek u dzieci w społeczności, opublikowane w sierpniu 2020 r., Wskazują, że korzyści wynikające ze stosowania masek u dzieci należy rozważyć w kontekście potencjalnych szkód, w tym problemów społecznych i komunikacyjnych [100].
Obawy, że rozpowszechnione środki pandemiczne doprowadzą do dysfunkcjonalnego życia społecznego z degradacją interakcji społecznych, kulturowych i psychologicznych, wyrażali także inni eksperci [6,7,8,42].
3.11. Skutki uboczne i zagrożenia medycyny społecznej i medycyny pracy
Oprócz dolegliwości związanych z maską, takich jak uczucie ciepła, wilgoci, duszności i bólu głowy, udokumentowano różne zjawiska fizjologiczne, takie jak znaczny wzrost częstości akcji serca i oddechu, upośledzenie parametrów czynności płuc, zmniejszenie częstości krążenia pojemność (np. niższa maksymalna odpowiedź mleczanowa we krwi) [15,19,21,23,29,30,31], a także zmiany stężenia tlenu i dwutlenku węgla zarówno w końcowym wydechu, jak iw powietrzu pod maską, która była mierzone we krwi poszczególnych osób [13,15,18,19,21,22,23,24,25,27,28,29,30,31,32,33,34]. Znaczące zmiany były mierzalne już po kilku minutach noszenia maski i w niektórych przypadkach osiągały wielkość minus 13% obniżonego stężenia O 2 i 30-krotnie zwiększonego CO 2 stężenie wdychanego powietrza pod maskami ( p <0,001) [18]. Obserwowane zmiany były nie tylko istotne statystycznie, ale także klinicznie; badani wykazywali również patologiczne wysycenie tlenem po ekspozycji na maski ( p <0,02) [18].
Duszność podczas lekkiego wysiłku (6 minut marszu) pod maskami chirurgicznymi została odnotowana z istotnością statystyczną u 44 zdrowych osób w prospektywnym eksperymentalnym badaniu interwencyjnym ( p <0,001) [101]. W tym przypadku skargi zostały ocenione za pomocą subiektywnej, wizualnej skali analogowej.
W innym badaniu z 2011 roku wszystkie testowane maski spowodowały istotnie mierzalny wzrost dyskomfortu i uczucie wyczerpania u 27 badanych podczas długotrwałego użytkowania ( p <0,0001) [69].
Objawy te prowadzą do dodatkowego stresu u osoby noszącej maskę zawodową, a tym samym w związku z uczuciem wyczerpania przyczyniają się do samonapędzania się błędnego koła wywołanego wegetatywną aktywacją współczulną, co dodatkowo zwiększa częstość oddechów i serca, ciśnienie krwi i zwiększone poczucie wyczerpania [16,20,35,83].
Inne badania wykazały, że psychologiczne i fizyczne skutki masek mogą prowadzić do dodatkowego zmniejszenia wydajności pracy (mierzonej za pomocą Skali Subiektywnych Objawów w czasie Pracy Roberge, skali Likerta od 1 do 5) poprzez zwiększone uczucie zmęczenia, niezadowolenia i niepokój [58,102,103].
Noszenie masek przez dłuższy czas prowadziło również do zaburzeń fizjologicznych i psychicznych w innych badaniach, a tym samym do obniżenia wydajności pracy [19,36,58,69]. W eksperymentach ze sprzętem ochrony dróg oddechowych zwiększenie objętości martwej przestrzeni o 350 ml prowadzi do skrócenia możliwego czasu działania o ok. −19%, ponadto do obniżenia komfortu oddychania o −18% (mierzonego za pomocą subiektywnej skali ocen) [58]. Ponadto czas spędzony na pracy i przepływ pracy jest przerywany i zmniejszany poprzez zakładanie i zdejmowanie masek oraz ich zmianę. Zmniejszona wydajność pracy została odnotowana w literaturze, jak opisano powyżej (szczególnie w sekcji 3.1 i sekcji 3.2), ale nie została ona dokładniej określona ilościowo [36,58].
Typ maski chirurgicznej i sprzęt ochronny N95 często powodowały niepożądane skutki u personelu medycznego, takie jak bóle głowy, trudności w oddychaniu, trądzik, podrażnienie skóry, swędzenie, obniżona czujność, obniżona sprawność umysłowa oraz uczucie wilgoci i ciepła [19,29,37,71,85] ]. Subiektywne, obniżające wydajność pracy upośledzenia związane z maską u użytkowników, mierzone specjalnymi wynikami ankiet i skalami Likerta, zostały również opisane w innych badaniach [15,21,27,32,35,43,66,67,68,72 , 96,99].
W rozdziale 3.7 dotyczącym dermatologii wspomnieliśmy już o artykule, w którym wykazano znaczny wzrost temperatury średnio o 1,9 ° C (do ponad 34,5 ° C) w obszarze twarzy pokrytym maską ( str. <0,05) [85]. Ze względu na relatywnie większą reprezentację we wrażliwej korze mózgowej (homunkulus), odczuwanie temperatury na twarzy jest bardziej decydujące o dobrym samopoczuciu niż w innych okolicach ciała [36,44]. W ten sposób można zintensyfikować odczuwanie dyskomfortu podczas noszenia maski. Co ciekawe, w naszej analizie stwierdziliśmy łączne występowanie fizycznego wzrostu zmiennej temperatury pod maską i objawowego upośledzenia oddychania w siedmiu z ośmiu analizowanych badań, z wzajemnym istotnie mierzonym występowaniem w 88%. Wykryliśmy również połączone występowanie istotnie zmierzonego wzrostu temperatury pod maską i istotnego pomiaru zmęczenia w 50% odpowiednich badań podstawowych (trzy z sześciu artykułów, ryc. 2). Te skupione powiązania wzrostu temperatury z objawami upośledzenia oddychania i zmęczenia sugerują kliniczne znaczenie wykrytego wzrostu temperatury pod maskami. W najgorszym przypadku wspomniane efekty mogą się wzajemnie wzmacniać i prowadzić do dekompensacji, zwłaszcza w przypadku POChP, niewydolności serca i niewydolności oddechowej.
Suma zakłóceń i dyskomfortu, które może powodować maska, również przyczynia się do odwrócenia uwagi (patrz także upośledzenie psychiczne). Te, w połączeniu ze spadkiem umiejętności psychomotorycznych, zmniejszoną reaktywnością i ogólnym upośledzeniem zdolności poznawczych (z których wszystkie są patofizjologicznymi skutkami noszenia maski) [19,29,32,39,40,41] mogą prowadzić do niepowodzenia rozpoznawanie zagrożeń, a tym samym wypadków lub możliwych do uniknięcia błędów w pracy [19,36,37]. Szczególnie ważne są tu maski wywołane apatia ( p <0,05), zaburzenia myślenia ( p <0,05), oraz stężenia problemy ( s <0,02) według skali Likerta (1–5) [29]. W związku z tym przepisy dotyczące zdrowia w miejscu pracy podejmują działania przeciwko takim scenariuszom. Niemieckie ubezpieczenie od wypadków przy pracy (DGUV) posiada precyzyjne i obszerne przepisy dotyczące sprzętu ochrony dróg oddechowych, które dokumentują ograniczenia czasu noszenia, poziomy intensywności pracy i określony obowiązek instruktażowy [104].
Standardy i normy określone w wielu krajach w odniesieniu do różnych typów masek chroniących pracowników są również istotne z punktu widzenia medycyny pracy [105]. Na przykład w Niemczech obowiązują bardzo surowe wymagania bezpieczeństwa dotyczące masek z innych krajów międzynarodowych. Określają one wymagania dotyczące ochrony użytkownika [106]. Wszystkie te normy i towarzyszące im procedury certyfikacyjne były coraz bardziej złagodzone wraz z wprowadzeniem obowiązkowych masek dla ogółu społeczeństwa. Oznaczało to, że maski niecertyfikowane, takie jak maski społeczności, były również używane na dużą skalę w pracy i szkole przez dłuższe okresy podczas pandemii [107]. Ostatnio, w październiku 2020 r., Niemieckie ubezpieczenie od wypadków społecznych (DGUV) zaleciło takie same ograniczenia czasowe stosowania masek zbiorczych, jak i półmasek filtrujących, a mianowicie maksymalnie trzy zmiany po 120 minut dziennie z 30-minutowymi przerwami na regenerację. W Niemczech maski FFP2 (N95) należy nosić przez 75 minut, a następnie 30-minutową przerwę. W przypadku respiratorów używanych zawodowo, obowiązkowe jest również dodatkowe badanie przydatności przez lekarzy specjalistów [104].
3.12. Konsekwencje mikrobiologiczne dla użytkownika i środowiska: obce / samozanieczyszczenie
Maski powodują zatrzymywanie wilgoci [61]. Słaba skuteczność filtracji i nieprawidłowe stosowanie masek chirurgicznych i masek społecznościowych, a także ich częste ponowne użycie, oznaczają zwiększone ryzyko infekcji [108,109,110]. Ciepłe i wilgotne środowisko tworzone przez maski iw maskach bez obecności mechanizmów ochronnych, takich jak przeciwciała, układ dopełniacza, komórki obronne i hamujące patogeny oraz na błonie śluzowej, toruje drogę do niezakłóconego wzrostu, a tym samym do idealnego wzrostu i rozmnażania grunt pod kątem różnych patogenów, takich jak bakterie i grzyby [88], a także umożliwia gromadzenie się wirusów [87]. Ciepły i wilgotny mikroklimat maski sprzyja gromadzeniu się różnych zarazków na maskach i pod nimi [86], a gęstość zarazków jest wymiernie proporcjonalna do czasu noszenia maski. Już po 2 godzinach noszenia maski,
Z mikrobiologicznego i epidemiologicznego punktu widzenia maski w codziennym użyciu stwarzają ryzyko skażenia. Może się to zdarzyć jako obce zanieczyszczenie, ale także jako samozanieczyszczenie. Z jednej strony zarazki są zasysane lub przyczepiają się do masek poprzez prądy konwekcyjne. Z drugiej strony, potencjalne czynniki zakaźne z nosogardzieli gromadzą się nadmiernie zarówno na zewnątrz, jak i wewnątrz maski podczas oddychania [5,88]. Jest to potęgowane przez kontakt z zanieczyszczonymi rękami. Ponieważ maski są stale przenoszone przez oddech zawierający zarazki, a tempo rozmnażania się patogenów jest wyższe poza błonami śluzowymi, potencjalne patogeny zakaźne gromadzą się nadmiernie na zewnątrz i wewnątrz masek. Na maskach iw maskach znajdują się dość poważne, potencjalnie chorobotwórcze bakterie i grzyby, takie jak E. coli (54% wszystkich wykrytych zarazków), Staphylococcus aureus (25% wszystkich wykrytych zarazków), Candida (6%), Klebsiella (5%), Enterococci (4%), Pseudomonads (3%), Enterobacter (2%) i Micrococcus (1%) wykrywalny nawet w dużych ilościach [88].
W innym badaniu mikrobiologicznym stwierdzono, że bakteria Staphylococcus aureus (57% wszystkich wykrytych bakterii) i grzyb Aspergillus (31% wszystkich wykrytych grzybów) były dominującymi zarazkami na 230 przebadanych maskach chirurgicznych [86].
Po ponad sześciu godzinach użytkowania na 148 maskach noszonych przez personel medyczny znaleziono w porządku malejącym następujące wirusy: adenowirus, bakawirus, syncytialny wirus oddechowy i wirusy grypy [87].
Z tego punktu widzenia problematyczne jest również to, że wilgoć rozprowadza te potencjalne patogeny w postaci drobnych kropelek poprzez działanie kapilarne na masce i w masce, przez co dalsza proliferacja w sensie własnego i obcego zanieczyszczenia przez aerozole może następnie wystąpić wewnętrznie i zewnętrznie. z każdym oddechem [35]. W tym względzie z literatury wiadomo również, że maski są odpowiedzialne za proporcjonalnie nieproporcjonalną produkcję drobnych cząstek w środowisku i, co zaskakujące, znacznie bardziej niż u osób bez masek [98].
Wykazano, że wszyscy pacjenci noszący maskę wypuszczali do powietrza znacznie więcej mniejszych cząstek o wielkości 0,3–0,5 μm niż osoby bez maski, zarówno podczas oddychania, mówienia, jak i kaszlu (maski materiałowe, chirurgiczne, N95, mierzone za pomocą aerodynamicznego miernika cząstek , APS, TS, model 3329) [98]. Wzrost wykrywalności rinowirusów w badaniach wartowniczych niemieckiego RKI od 2020 r. [90] może być kolejnym wskaźnikiem tego zjawiska, ponieważ w tym roku w ogólnej populacji w miejscach publicznych konsekwentnie używano masek.
3.13. Konsekwencje epidemiologiczne
Możliwe skutki uboczne i zagrożenia związane z maskami opisane w tym artykule są oparte na badaniach różnych typów masek. Należą do nich profesjonalne maski typu maski chirurgicznej i N95 / KN95 (odpowiednik FFP2), które są powszechnie używane w życiu codziennym, ale także maski z tkaniny społecznościowej, które były początkowo używane. W przypadku N95, N oznacza National Institute for Occupational Safety and Health of the United States (NIOSH), a 95 oznacza 95-procentową zdolność filtrowania drobnych cząstek o wielkości co najmniej 0,3 μm [82].
Głównym ryzykiem związanym z używaniem masek w społeczeństwie jest stworzenie fałszywego poczucia bezpieczeństwa w zakresie ochrony przed infekcjami wirusowymi, zwłaszcza w sensie fałszywie zakładanej silnej samoobrony. Lekceważenie ryzyka infekcji może nie tylko zaniedbać aspekty kontroli źródła, ale także skutkować innymi niedogodnościami. Chociaż istnieje wiele profesjonalnych pozytywnych relacji na temat powszechnego stosowania masek w ogólnej populacji [111], większość poważnych i oczywistych doniesień naukowych stwierdza, że ogólny obowiązek noszenia masek niesie fałszywe poczucie bezpieczeństwa [4,5]. . Prowadzi to jednak do zaniedbania tych środków, które według WHO mają wyższy poziom skuteczności niż noszenie maski: dystans społeczny i higiena rąk [2112].
Decydenci w wielu krajach poinformowali swoich obywateli na początku pandemii w marcu 2020 r., Że ludzie bez objawów nie powinni używać masek medycznych, ponieważ stworzyło to fałszywe poczucie bezpieczeństwa [113]. Ostatecznie zalecenie zostało zmienione w wielu krajach. Niemcy wskazały przynajmniej, że osoby noszące pewne typy masek, takie jak zwykłe maski z tkaniny (maski wspólnotowe), nie mogą polegać na nich, aby chronić siebie lub inne osoby przed przenoszeniem SARS-CoV-2 [114].
Jednak naukowcy narzekają nie tylko na brak dowodów na istnienie masek tkaninowych w kontekście pandemii [16,110], ale także na wysoką przepuszczalność masek tkaninowych z cząsteczkami i potencjalne ryzyko infekcji, jakie one stwarzają [108,109]. Zwykłe maski z tkaniny z penetracją 97% dla cząstek o wielkości ≥ 0,3 μm są wyraźnym przeciwieństwem masek chirurgicznych typu medycznego z penetracją 44%. Natomiast maska N95 ma współczynnik penetracji mniejszy niż 0,01% dla cząstek ≥ 0,3 μm w eksperymencie laboratoryjnym [108,115].
W warunkach klinicznych w szpitalach i przychodniach wytyczne WHO zalecają wyłącznie maski chirurgiczne przeciw wirusom grypy do całego leczenia pacjenta, z wyjątkiem środków silnie wytwarzających aerozole, dla których zaleca się stosowanie drobniejszych masek filtrujących typu N95. Jednak poparcie WHO dla określonych typów masek nie jest całkowicie oparte na dowodach ze względu na brak wysokiej jakości badań w sektorze zdrowia [108,109,116,117].
W eksperymencie laboratoryjnym (badanie poziomu dowodów IIa) wykazano, że zarówno maski chirurgiczne, jak i maski N95 mają deficyty w ochronie przed SARS-CoV-2 i wirusami grypy przy użyciu aerozoli wolnych od wirusów [118]. W tym badaniu maska N95 będąca odpowiednikiem FFP2 zapewniała znacznie lepszą ochronę (8–12 razy skuteczniejsza) niż maska chirurgiczna, ale żaden typ maski nie zapewnił niezawodnej, opartej na hipotezach ochrony przed koronami i wirusami grypy. Oba typy masek mogą być penetrowane bez przeszkód przez cząsteczki aerozolu o średnicy od 0,08 do 0,2 μm. Zarówno patogeny SARS-CoV-2 o wielkości od 0,06 do 0,14 μm [119], jak i wirusy grypy o wielkości od 0,08 do 0,12 μm są niestety znacznie poniżej wielkości porów maski [118].
Właściwości filtrujące maski N95 do 0,3 μm [82] zwykle nie są osiągane przez maski chirurgiczne i maski społeczne. Jednak kropelki aerozolu o średnicy od 0,09 do 3 μm mają służyć jako medium transportowe dla wirusów. Te również penetrują maski medyczne o 40%. Często występuje również słabe dopasowanie między twarzą a maską, co dodatkowo pogarsza ich funkcję i bezpieczeństwo [120]. Gromadzenie się kropelek aerozolu na masce jest problematyczne. Nie tylko absorbują nanocząsteczki, takie jak wirusy [6], ale również podążają za przepływem powietrza podczas wdechu i wydechu, powodując ich dalsze przenoszenie. Ponadto opisano proces fizycznego rozpadu kropelek aerozolu w rosnących temperaturach, jak również zachodzi pod maską [15,44,85]. Proces ten może prowadzić do zmniejszenia wielkości drobnych kropelek wody do średnicy wirusa [121,122]. Maski filtrują większe kropelki aerozolu, ale nie mogą zatrzymywać samych wirusów i takich mniejszych, potencjalnie zawierających wirusy kropelek aerozolu o wielkości poniżej 0,2 μm, a zatem nie mogą powstrzymać rozprzestrzeniania się wirusa [123].
Podobnie, w badaniach porównawczych in vivo N95 i masek chirurgicznych, nie było znaczących różnic we wskaźnikach zakażeń wirusem grypy [124,125]. Chociaż kontrastuje to z zachęcającymi wynikami laboratoryjnymi in vitro z aerozolami niezawierającymi wirusów w warunkach nienaturalnych, nawet w przypadku masek tkaninowych [126], należy zauważyć, że w naturalnych warunkach in vivo obiecujące funkcje filtracyjne masek tkaninowych opartych na elektrostatyce Efekty również szybko ustępują wraz ze wzrostem wilgotności [127]. Szwajcarskie testy laboratoryjne różnych masek dostępnych na rynku dla ogółu społeczeństwa potwierdziły niedawno, że większość typów masek filtruje aerozole w niewystarczającym stopniu. W przypadku wszystkich przebadanych typów masek tkaninowych wielokrotnego użytku, z wyjątkiem jednego, skuteczność filtracji zgodnie z normą EN149 była zawsze mniejsza niż 70% dla cząstek o wielkości 1 μm. Do masek jednorazowych,
Niedawne badanie eksperymentalne wykazało nawet, że wszystkie osoby noszące maskę (chirurgiczne, N95, maski materiałowe) uwalniają znacznie i proporcjonalnie mniejsze cząsteczki o wielkości 0,3 do 0,5 μm do powietrza niż osoby bez maski, zarówno podczas oddychania, mówienia, jak i kaszlu [98 ]. W związku z tym maski działają jak nebulizatory i przyczyniają się do produkcji bardzo drobnych aerozoli. Jednak mniejsze cząstki rozprzestrzeniają się szybciej i dalej niż duże z powodów fizycznych. Szczególnie interesujące w tym doświadczalnym badaniu referencyjnym było stwierdzenie, że osoba badana nosząca jednowarstwową maskę z tkaniny była również w stanie uwolnić łącznie 384% więcej cząstek (o różnych rozmiarach) podczas oddychania niż osoba bez [98].
Nie tylko wspomniane słabości funkcjonalne samych masek prowadzą do problemów, ale także ich użytkowanie. Zwiększa to ryzyko fałszywego poczucia bezpieczeństwa. Zgodnie z literaturą, podczas używania masek popełniają błędy zarówno pracownicy służby zdrowia, jak i laicy, ponieważ higienicznie poprawne użycie maski nie jest intuicyjne. Ogółem 65% pracowników służby zdrowia i aż 78% ogólnej populacji nieprawidłowo używa masek [116]. Zarówno w przypadku masek chirurgicznych, jak i masek N95, przestrzeganie zasad użytkowania jest upośledzone i niewłaściwie przestrzegane ze względu na zmniejszoną wygodę noszenia, dyskomfort cieplny i podrażnienie skóry [29, 35, 116, 129]. Sytuację pogarsza nagromadzenie się dwutlenku węgla z powodu martwej przestrzeni (szczególnie pod maskami N95) z opisanymi wynikającymi z tego bólami głowy [19,27,37,66,67,68,83]. Przyspieszone tętno, swędzenie i uczucie wilgoci [15, 29, 30, 35, 71] również prowadzi do obniżenia bezpieczeństwa i jakości podczas użytkowania (patrz także społeczne i zawodowe skutki uboczne i zagrożenia). Z tego powodu (codzienne) maski są nawet uważane za ogólne ryzyko infekcji w populacji ogólnej, co nie zbliża się do naśladowania surowych zasad higieny szpitali i gabinetów lekarskich: w ten sposób rzekome bezpieczeństwo samo w sobie staje się zagrożeniem dla bezpieczeństwa. [5].
W metaanalizie poziomu dowodów Ia zleconej przez WHO nie udało się wykazać żadnego wpływu masek w kontekście zapobiegania pandemii wirusa grypy [130]. W 14 badaniach z randomizacją nie wykazano zmniejszenia przenoszenia potwierdzonych laboratoryjnie zakażeń grypą. Ze względu na podobną wielkość i ścieżki rozprzestrzeniania się gatunków wirusa (grypy i koronawirusa, patrz wyżej), dane można również przenieść do SARS-CoV-2 [118]. Niemniej jednak, połączenie sporadycznego noszenia maski z odpowiednim myciem rąk spowodowało niewielkie zmniejszenie liczby zakażeń grypą w jednym badaniu [131]. Ponieważ jednak w tym badaniu nie osiągnięto oddzielenia higieny rąk i masek, efekt ochronny można raczej przypisać higienie rąk w świetle wyżej wymienionych danych [131].
Niedawno opublikowane duże prospektywne duńskie badanie porównawcze porównujące osoby noszące maskę i osoby bez maski pod względem wskaźników zakażeń SARS-CoV2 nie mogło wykazać żadnych statystycznie istotnych różnic między grupami [132].
3.14. Skutki uboczne i zagrożenia dla dzieci
Dzieci są szczególnie narażone i mogą być bardziej narażone na niewłaściwe traktowanie lub dodatkowe krzywdy. Można założyć, że potencjalne niepożądane skutki maski opisane dla dorosłych są tym bardziej ważne dla dzieci (patrz sekcja 3.1 do 3.13: fizjologiczne wewnętrzne, neurologiczne, psychologiczne, psychiatryczne, dermatologiczne, laryngologiczne, dentystyczne, socjologiczne, zawodowe i społeczne, zaburzenia mikrobiologiczne i epidemiologiczne, a także ryc. 2 i 3).
Szczególną uwagę należy zwrócić na oddychanie dzieci, które stanowi krytyczną i wrażliwą zmienną fizjologiczną ze względu na większe zapotrzebowanie na tlen, zwiększoną podatność na niedotlenienie OUN, niższą rezerwę oddechową, mniejsze drogi oddechowe z silniejszym wzrostem oporu przy zwężeniu światła. Odruch nurkowy wywołany stymulacją nosa i górnej wargi może w przypadku niedoboru tlenu spowodować zatrzymanie oddechu, a nawet bradykardię.
Maski używane obecnie dla dzieci to wyłącznie maski dla dorosłych, produkowane w mniejszych wymiarach geometrycznych i nie były specjalnie testowane ani zatwierdzone do tego celu [133].
W eksperymentalnym badaniu brytyjskim maski często powodowały uczucie ciepła ( p <0,0001) i problemy z oddychaniem ( p <0,03) u 100 dzieci w wieku od 8 do 11 lat, zwłaszcza podczas wysiłku fizycznego, dlatego sprzęt ochronny została zdjęta przez 24% dzieci podczas aktywności fizycznej [133]. Kryteriami wykluczenia tego eksperymentu z maską były choroby płuc, zaburzenia sercowo-naczyniowe i klaustrofobia [133].
Naukowcy z Singapuru byli w stanie wykazać w badaniu poziomu Ib opublikowanym w renomowanym czasopiśmie „nature”, że 106 dzieci w wieku od 7 do 14 lat, które nosiły maski FFP2 tylko przez 5 minut, wykazało wzrost wdechowego i wydechowego poziomu CO 2 , co wskazuje na: zaburzona fizjologia układu oddechowego [26].
Jednak zaburzona fizjologia układu oddechowego u dzieci może mieć długoterminowe konsekwencje związane z chorobą. Wiadomo, że nieznacznie podwyższone poziomy CO 2 zwiększają częstość akcji serca, ciśnienie krwi, bóle głowy, zmęczenie i zaburzenia koncentracji [38].
W związku z tym jako kryteria wykluczające zastosowanie maski wymieniono następujące stany [26]: wszelkie choroby układu krążenia, w tym między innymi: astma, zapalenie oskrzeli, mukowiscydoza, wrodzona choroba serca, rozedma; jakikolwiek stan, który może ulec pogorszeniu w wyniku wysiłku fizycznego, w tym między innymi: astma wywołana wysiłkiem fizycznym; infekcje dolnych dróg oddechowych (zapalenie płuc, zapalenie oskrzeli w ciągu ostatnich 2 tygodni), zaburzenia lękowe, cukrzyca, nadciśnienie lub epilepsja / napad; jakąkolwiek niepełnosprawność fizyczną spowodowaną chorobą medyczną, ortopedyczną lub nerwowo-mięśniową; jakakolwiek ostra choroba górnych dróg oddechowych lub objawowy nieżyt nosa (niedrożność nosa, katar lub kichanie); każdy stan z deformacją, która wpływa na dopasowanie maski (np. zwiększone owłosienie twarzy, deformacje twarzoczaszki itp.).
Ważne jest również podkreślenie możliwego wpływu masek w chorobach neurologicznych, jak opisano wcześniej (sekcja 3.3).
W badaniu naukowym zarówno maski, jak i osłony twarzy wywołały strach u 46% dzieci (37 z 80). Jeśli dzieci mają możliwość wyboru, czy badający je lekarz powinien nosić maskę, odrzucają to w 49% przypadków. Wraz z rodzicami dzieci wolą, aby lekarz nosił osłonę twarzy (istotne statystycznie przy p <0,0001) [134].
Niedawne badanie obserwacyjne dziesiątek tysięcy dzieci noszących maski w Niemczech pomogło badaczom w obiektywizacji skarg na bóle głowy (53%), trudności z koncentracją (50%), brak radości (49%), trudności w nauce (38%) i zmęczenie w 37 % z 25 930 ocenionych dzieci. Spośród obserwowanych dzieci 25% miało nowy początek lęku, a nawet koszmary senne [135]. U dzieci scenariusze zagrożeń generowane przez otoczenie są dalej podtrzymywane za pomocą masek, w niektórych przypadkach nawet jeszcze bardziej nasilane, iw ten sposób nasila się istniejący stres (obecność podświadomych lęków) [16,35,136,137].
To z kolei może prowadzić do wzrostu liczby chorób psychosomatycznych i związanych ze stresem [74,75]. Na przykład, zgodnie z oceną, 60% osób noszących maskę wykazywało poziom stresu na najwyższym poziomie 10 w skali od 1 do maksymalnie 10. Mniej niż 10% ankietowanych użytkowników maski miało poziom stresu niższy niż 8 z możliwe 10 [74].
Ponieważ dzieci są uważane za grupę specjalną, WHO wydała również oddzielne wytyczne dotyczące stosowania masek u dzieci w społeczności w sierpniu 2020 r., Wyraźnie doradzając decydentom i władzom krajowym, biorąc pod uwagę ograniczone dowody, że korzyści płynące ze stosowania masek u dzieci należy rozważyć potencjalne szkody związane z używaniem maski. Obejmuje to wykonalność i dyskomfort, a także problemy społeczne i komunikacyjne [100].
Zdaniem ekspertów maski blokują fundamenty komunikacji międzyludzkiej i wymiany emocji, a nie tylko utrudniają naukę, ale pozbawiają dzieci pozytywnych skutków uśmiechu, śmiechu i mimikry emocjonalnej [42]. Skuteczność masek u dzieci jako ochrony przed wirusami jest kontrowersyjna i brakuje dowodów na ich powszechne stosowanie u dzieci; jest to również omawiane bardziej szczegółowo przez naukowców z Niemieckiego Uniwersytetu w Bremie w ich pracy dyplomowej 2.0 i 3.0 [138].
3.15. Skutki dla środowiska
Według szacunków WHO dotyczących zapotrzebowania na 89 milionów masek miesięcznie, ich światowa produkcja będzie nadal rosła podczas pandemii Corona [139]. Ze względu na skład np. Jednorazowych masek chirurgicznych z polimerami, takimi jak polipropylen, poliuretan, poliakrylonitryl, polistyren, poliwęglan, polietylen i poliester [140], można spodziewać się rosnącego globalnego wyzwania, również z punktu widzenia ochrony środowiska, zwłaszcza poza Europą, przy braku strategii recyklingu i unieszkodliwiania [139]. Wyżej wymienione polimery jednorazowego użytku zostały zidentyfikowane jako znaczące źródło plastiku i cząstek plastiku zanieczyszczających wszystkie obiegi wody aż do środowiska morskiego [141].
Istotnym czynnikiem zagrażającym zdrowiu są odpady maski w postaci mikrodrobin plastiku po rozłożeniu na łańcuch pokarmowy. Podobnie, zanieczyszczone makroskopowe odpady jednorazowej maski - zwłaszcza przed mikroskopijnym rozkładem - stanowią szeroko rozpowszechnione podłoże dla drobnoustrojów (pierwotniaków, bakterii, wirusów, grzybów) pod względem inwazyjnych patogenów [86,87,88,89,142]. Prawidłowe usuwanie skażonego biologicznie materiału do codziennej maski nie jest dostatecznie uregulowane nawet w krajach zachodnich.
- Dyskusja
Potencjalne drastyczne i niepożądane skutki występujące w obszarach multidyscyplinarnych ilustrują ogólny zakres globalnych decyzji dotyczących masek dla ogółu społeczeństwa w świetle zwalczania pandemii. Według znalezionej literatury istnieją wyraźne, naukowo udokumentowane niekorzystne skutki dla osoby noszącej maskę, zarówno na poziomie psychologicznym, jak i społecznym i fizycznym.
Ani instytucje wyższego szczebla, takie jak WHO czy Europejskie Centrum Zapobiegania i Kontroli Chorób (ECDC), ani instytucje krajowe, takie jak Centers for Disease Control and Prevention, GA, USA (CDC) czy niemiecki RKI, nie uzasadniają rzetelnymi danymi naukowymi. pozytywny wpływ masek na społeczeństwo (pod względem zmniejszonego wskaźnika rozprzestrzeniania się COVID-19 w populacji) [2,4,5].
W przeciwieństwie do naukowo ustalonego standardu medycyny opartej na faktach, krajowe i międzynarodowe organy ds. Zdrowia wydały swoje teoretyczne oceny dotyczące masek w miejscach publicznych, mimo że obowiązkowe noszenie masek daje zwodnicze poczucie bezpieczeństwa [5,112,143].
Z epidemiologicznego punktu widzenia infekcji, maski w codziennym użyciu stwarzają ryzyko samozanieczyszczenia przez użytkownika zarówno od wewnątrz, jak i od zewnątrz, w tym przez zanieczyszczone ręce [5,16,88]. Ponadto maski nasiąkają wydychanym powietrzem, które może gromadzić czynniki zakaźne z nosogardzieli, a także z otaczającego powietrza na zewnątrz i wewnątrz maski. W szczególności należy tu wymienić bakterie i grzyby wywołujące poważne infekcje [86,88,89], ale także wirusy [87]. Wskazaniem na to zjawisko może być niezwykły wzrost wykrywalności rinowirusów w badaniach wskaźnikowych niemieckiego RKI od 2020 roku [90]. Pożądane byłoby zatem wyjaśnienie w ramach dalszych badań.
Naukowcy uważają, że maski używane przez ogół społeczeństwa stwarzają ryzyko infekcji, ponieważ ogół społeczeństwa nie może przestrzegać standardowych zasad higieny obowiązujących w szpitalach [5]. Ponadto osoby noszące maski (chirurgiczne, N95, maski z tkaniny) wydychają stosunkowo mniejsze cząsteczki (rozmiar 0,3 do 0,5 μm) niż osoby bez maski, a głośniejsza mowa pod maskami dodatkowo wzmacnia tę zwiększoną produkcję drobnego aerozolu przez osobę noszącą maskę (nebulizator skutek) [98].
Historia współczesności pokazuje, że już podczas pandemii grypy w latach 1918–19, 1957–58, 1968, 2002, SARS 2004–2005 oraz grypy w 2009 r. Maski w codziennym użyciu nie mogły osiągnąć oczekiwanego sukces w walce ze scenariuszami infekcji wirusowych [67,144]. Doświadczenia doprowadziły do badań naukowych opisujących już w 2009 r., Że maski nie wykazują żadnego znaczącego wpływu na wirusy w codziennym scenariuszu [129,145]. Nawet później naukowcy i instytucje ocenili maski jako nieodpowiednie do bezpiecznego chronienia użytkownika przed wirusowymi infekcjami dróg oddechowych [137,146,147]. Nawet w użytku szpitalnym, maski chirurgiczne nie posiadają silnych dowodów na ochronę przed wirusami [67].
Oryginalnie zrodzona z użytecznej wiedzy na temat ochrony ran przed oddechem chirurgów i zakażeniem głównie kropelkami bakteryjnymi [144,148,149], maska była widocznie niewłaściwie używana i była w dużej mierze nieprawidłowym codziennym użytkowaniem, szczególnie w Azji w ostatnich latach [150]. Co istotne, socjolog Beck już w 1992 roku określił maskę jako kosmetyk ryzyka [151]. Niestety maska tkwi w błędnym kole: ściśle mówiąc, chroni tylko symbolicznie i jednocześnie reprezentuje lęk przed infekcją. Zjawisko to jest wzmacniane przez zbiorowe podsycanie strachu, które jest stale pielęgnowane przez główne media [137].
Obecnie maska stanowi swego rodzaju wsparcie psychologiczne dla ogółu populacji w czasie pandemii wirusa, obiecując im dodatkową swobodę ruchów zmniejszoną przez niepokój. Zalecenie używania masek w sensie „kontroli źródła” nie z powodu samoobrony, ale z „altruizmu” [152] jest również bardzo popularne wśród organów regulacyjnych, a także wśród mieszkańców wielu krajów. Zalecenie WHO dotyczące maski w obecnej pandemii jest nie tylko podejściem czysto infekcyjnym, ale jest również jasne, jeśli chodzi o możliwe korzyści dla zdrowych ludzi w społeczeństwie. W szczególności wspomina się o zmniejszeniu potencjalnej stygmatyzacji osób noszących maski, poczuciu wkładu w zapobieganie rozprzestrzenianiu się wirusa, a także o przypomnieniu o przestrzeganiu innych środków [2].
Nie można nie wspomnieć, że najnowsze dane sugerują, że wykrycie zakażenia SARS-CoV-2 nie wydaje się być bezpośrednio związane z popularnym stosowaniem masek. Grupy badane w retrospektywnym badaniu porównawczym (zakażone SARS-CoV-2 i niezainfekowane) nie różniły się nawykiem używania masek: około 70% badanych w obu grupach zawsze nosiło maski, a kolejne 14,4% często [ 143].
W duńskim badaniu prospektywnym dotyczącym noszenia masek, przeprowadzonym na około 6000 uczestników i opublikowanym w 2020 r., Naukowcy nie stwierdzili statystycznie istotnej różnicy w częstości zakażeń SARS-CoV-2, porównując grupę 3030 osób noszących maskę z grupą 2994 osób bez maski. uczestników badania ( p = 0,38) [132].
Rzeczywiście, w przypadku infekcji wirusowych maski wydają się być nie tylko mniej skuteczne niż oczekiwano, ale także nie są wolne od niepożądanych biologicznych, chemicznych, fizycznych i psychologicznych skutków ubocznych [67]. W związku z tym niektórzy eksperci twierdzą, że brak profesjonalizmu oparty na dobrych intencjach może być dość niebezpieczny [6].
Koledzy dermatolodzy jako pierwsi opisali powszechne niekorzystne skutki noszenia masek w większych kolektywach. Proste, bezpośrednie działanie fizyczne, chemiczne i biologiczne masek wraz ze wzrostem temperatury, wilgotności i podrażnieniem mechanicznym powodowało trądzik nawet u 60% osób noszących [37,71,72,73,85]. Innymi istotnie udokumentowanymi konsekwencjami były wyprysk, uszkodzenie skóry i ogólne upośledzenie funkcji bariery skórnej [37,72,73].
Te bezpośrednie skutki stosowania maski są ważną wskazówką do dalszych szkodliwych skutków wpływających na inne układy narządów.
W naszej pracy zidentyfikowaliśmy potwierdzone naukowo i liczne statystycznie istotne działania niepożądane masek z różnych dziedzin medycyny, zwłaszcza w odniesieniu do zakłócającego wpływu na bardzo złożony proces oddychania oraz negatywnego wpływu na fizjologię oddechową i metabolizm gazowy organizmu. (patrz Rysunek 2 i Rysunek 3). Fizjologia układu oddechowego i wymiana gazowa odgrywają kluczową rolę w utrzymaniu zdrowej równowagi w organizmie człowieka [136,153]. Zgodnie z badaniami, które znaleźliśmy, objętość martwej przestrzeni, która jest prawie dwukrotnie większa dzięki noszeniu maski i ponad dwukrotnie większy opór oddychania (Rysunek 3) [59,60,61] prowadzi do ponownego wdychania dwutlenku węgla przy każdym cyklu oddychania [16 , 17,18,39,83] z - przeważnie u ludzi zdrowych - podprogowym, ale u chorych2 ) we krwi [25,34,58]. Według pierwotnych badań, zmiany te odruchowo przyczyniają się do wzrostu częstotliwości i głębokości oddechów [21,23,34,36] z odpowiednim wzrostem pracy mięśni oddechowych poprzez fizjologiczne mechanizmy sprzężenia zwrotnego [31,36]. Nie jest to zatem, jak początkowo zakładano, czysto pozytywny trening z użyciem maski. To często zwiększa podprogowy spadek saturacji krwi tlenem SpO 2 [23,28,29,30,32], który już jest zmniejszany przez zwiększoną objętość martwej przestrzeni i zwiększony opór oddychania [18,31].
Ogólny możliwy wynikający z tego mierzalny spadek nasycenia tlenem O 2 krwi z jednej strony [18,23,28,29,30,32] i wzrost dwutlenku węgla (CO 2 ) z drugiej [13,15,19 , 21,22,23,24,25,26,27,28] przyczyniają się do zwiększonej odpowiedzi na stres noradrenergiczny, z przyspieszeniem akcji serca [29,30,35] i przyspieszeniem oddechu [15,21,23,34], w niektórych przypadkach także do znacznego wzrostu ciśnienia tętniczego [25, 35].
U osób ze skłonnością do paniki, wywołująca stres aktywacja współczulna noradrenergiczna może być częściowo pośredniczona bezpośrednio przez mechanizm dwutlenku węgla (CO 2 ) w miejscu sinawym w pniu mózgu [39, 78, 79, 153], ale także w zwykły sposób poprzez chemio wrażliwe neurony jądra solitarius w rdzeniu [136,154]. Jądro solitarius [136] znajduje się w najgłębszej części pnia mózgu, stanowiąc bramę do neuronalnej kontroli oddychania i krążenia [154]. Obniżony poziom tlenu (O 2 ) we krwi powoduje tam aktywację osi współczulnej poprzez chemoreceptory w tętnicach szyjnych [155,156].
Nawet podprogowe zmiany w gazometrii, takie jak te wywołane podczas noszenia maski, powodują reakcje w tych ośrodkach kontroli w ośrodkowym układzie nerwowym. Dlatego maski wywołują bezpośrednie reakcje w ważnych ośrodkach kontrolnych dotkniętego mózgu poprzez najmniejsze zmiany tlenu i dwutlenku węgla we krwi użytkownika [136,154,155].
Naukowo udowodniono związek między zaburzeniami oddychania a chorobami układu krążenia, takimi jak nadciśnienie, bezdech senny i zespół metaboliczny [56, 57]. Co ciekawe, obniżony poziom tlenu / O 2 we krwi, a także podwyższony poziom dwutlenku węgla / CO 2 we krwi są uważane za główne czynniki wyzwalające współczulną reakcję na stres [38,136]. Za główne odpowiedzialne ośrodki kontrolne uważa się wspomniane wyżej neurony chemowrażliwe jądra solitarius w rdzeniu [136,154,155]. Kliniczne skutki długotrwałego noszenia maski byłyby zatem możliwym nasileniem przewlekłych reakcji stresowych i negatywnym wpływem na metabolizm prowadzący do zespołu metabolicznego. Badania masek, które znaleźliśmy, pokazują, że takie zmiany gazów oddechowych związane z chorobą (O 2 i CO 2 ) [38,136] są już osiągane przez noszenie maski [13,15,18,19,21,22,23,24,25,26,27,28,29,30,31,32,33,34 ].
Naukowo znany jest związek między niedotlenieniem, reakcjami współczulnymi i uwalnianiem leptyny [136].
Dodatkowo istotne jest powiązanie oddychania z wpływem na inne funkcje organizmu [56,57], w tym psychikę, z generowaniem pozytywnych emocji i popędu [153]. Najnowsze ustalenia z badań neuropsychobiologicznych wskazują, że oddychanie jest nie tylko funkcją regulowaną przez zmienne fizyczne w celu ich kontrolowania (mechanizm sprzężenia zwrotnego), ale raczej niezależnie wpływa na ośrodki mózgowe wyższego poziomu, a tym samym pomaga kształtować psychologiczne i inne funkcje organizmu. i reakcje [153,157,158]. Ponieważ maski utrudniają i przyspieszają oddychanie osoby noszącej, działają całkowicie wbrew zasadom oddychania prozdrowotnego [56,57] stosowanym w medycynie holistycznej i jodze. Według ostatnich badań, niezakłócony oddech jest niezbędny dla szczęścia i zdrowego popędu [157,159], ale maski przeciwdziałają temu.
W wyniku znacznych zmian w gazometrii krwi w kierunku niedotlenienia (spadek wysycenia tlenem) i hiperkapnii (wzrost stężenia dwutlenku węgla) przez maski, może zatem mieć klinicznie istotny wpływ na organizm ludzki nawet bez przekraczania normy. limity.
Zgodnie z najnowszymi odkryciami naukowymi przesunięcie gazometryczne w kierunku hipoksji i hiperkapnii wpływa nie tylko na opisane reakcje natychmiastowe, psychologiczne i fizjologiczne na poziomie makroskopowym i mikroskopowym, ale dodatkowo na ekspresję genów i metabolizm na poziomie komórkowym molekularnym u wielu różne komórki ciała. W ten sposób drastyczna, zakłócająca interwencja masek w fizjologię organizmu staje się również jasna aż do poziomu komórkowego, np. W aktywacji czynnika indukowanego niedotlenieniem (HIF), zarówno w wyniku hiperkapnii, jak i efektów podobnych do hipoksji [160]. HIF to czynnik transkrypcyjny, który reguluje dopływ tlenu do komórek i aktywuje szlaki sygnałowe istotne dla odpowiedzi adaptacyjnych. np. HIF hamuje komórki macierzyste, sprzyja wzrostowi komórek nowotworowych i procesom zapalnym [160]. Opierając się na efektach sprzyjających hipoksji i hiperkapnii, które zostały kompleksowo opisane po raz pierwszy w naszym badaniu, można założyć potencjalne zakłócające wpływy aż do poziomu wewnątrzkomórkowego (HIF-a), zwłaszcza poprzez długotrwałe i nadmierne stosowanie masek. Tak więc, oprócz wegetatywnej przewlekłej reakcji stresowej u osób noszących maskę, która jest kierowana przez ośrodki mózgowe, prawdopodobnie będzie również niekorzystnie wpływać na metabolizm na poziomie komórkowym. Wraz z perspektywą dalszego stosowania masek w życiu codziennym otwiera to również interesujące pole badań na przyszłość. zwłaszcza przez długotrwałe i nadmierne używanie masek. Tak więc, oprócz wegetatywnej przewlekłej reakcji stresowej u osób noszących maskę, która jest kierowana przez ośrodki mózgowe, prawdopodobnie będzie również niekorzystnie wpływać na metabolizm na poziomie komórkowym. Wraz z perspektywą dalszego stosowania masek w życiu codziennym otwiera to również interesujące pole badań na przyszłość. zwłaszcza przez długotrwałe i nadmierne używanie masek. Tak więc, oprócz wegetatywnej przewlekłej reakcji stresowej u osób noszących maskę, która jest kierowana przez ośrodki mózgowe, prawdopodobnie będzie również niekorzystnie wpływać na metabolizm na poziomie komórkowym. Wraz z perspektywą dalszego stosowania masek w życiu codziennym otwiera to również interesujące pole badań na przyszłość.
Fakt, że przedłużone działanie podwyższonej utajony CO 2 poziomach i niekorzystne kompozycje powietrze oddechowe ma działanie promujące choroby rozpoznano początku. Już w 1983 roku WHO opisała „Syndrom chorego budynku” (SBS) jako stan, w którym ludzie mieszkający w pomieszczeniach doświadczali ostrych skutków związanych z chorobą, które narastały z czasem ich pobytu, bez konkretnych przyczyn lub chorób [161,162]. Zespół ten dotyka ludzi, którzy spędzają większość czasu w pomieszczeniach, często z podprogowym podwyższonym poziomem CO 2 poziomy i są podatne na objawy, takie jak przyspieszenie akcji serca, wzrost ciśnienia krwi, bóle głowy, zmęczenie i trudności z koncentracją [38,162]. Niektóre z dolegliwości opisanych w badaniach nad maskami, które znaleźliśmy (ryc. 2) są zaskakująco podobne do tych związanych z zespołem chorego budynku [161]. Temperatura, zawartość dwutlenku węgla w powietrzu, bóle głowy, zawroty głowy, senność i swędzenie również odgrywają rolę w zespole chorego budynku. Z jednej strony, maski same mogą być odpowiedzialne za efekty, takie jak te opisane dla syndromu chorego budynku, gdy są używane przez dłuższy czas. Z drugiej strony mogłyby dodatkowo potęgować te efekty nosząc je w klimatyzowanych budynkach, zwłaszcza gdy w pomieszczeniach obowiązkowo obowiązują maski. Niemniej jednak w niektórych badaniach obserwowano tendencję do wyższych wartości skurczowego ciśnienia krwi u osób noszących maskę [21,31,34], ale istotność statystyczną stwierdzono tylko w dwóch badaniach [25, 35]. Jednak znaleźliśmy bardziej istotne i znaczące dowody na przyspieszenie akcji serca, ból głowy, zmęczenie i problemy z koncentracją związane z osobami noszącymi maski (ryc. 2), wskazujące na kliniczne znaczenie noszenia masek.
Zgodnie z wynikami i odkryciami naukowymi, maski mają wymiernie szkodliwy wpływ nie tylko na ludzi zdrowych, ale także na chorych, a ich znaczenie prawdopodobnie wzrośnie wraz z czasem stosowania [69]. Potrzebne są tutaj dalsze badania, aby rzucić światło na długoterminowe konsekwencje powszechnego stosowania masek z hipoksją podprogową i hiperkapnią w populacji ogólnej, również w odniesieniu do możliwego zaostrzenia skutków chorób układu krążenia i układu oddechowego, takich jak nadciśnienie, bezdech senny i zespół metaboliczny. Już często podwyższony poziom dwutlenku węgla we krwi (CO 2) u osób z nadwagą, pacjentów z bezdechem sennym i pacjentów z nakładającą się POChP może jeszcze bardziej wzrosnąć po zastosowaniu codziennych masek. Nie tylko wysoki wskaźnik masy ciała (BMI), ale także bezdech senny są związane z hiperkapnią w ciągu dnia u tych pacjentów (nawet bez maski) [19,163]. Dla takich pacjentów hiperkapnia oznacza wzrost ryzyka wystąpienia poważnych chorób o zwiększonej chorobowości, które następnie mogłoby być dodatkowo zwiększone przez nadmierne stosowanie masek [18,38].
U kobiet skutki aktywacji stresu współczulnego wywołane hiperkapnią są nawet zależne od fazy cyklu. Kontrolowana mechanizmem progesteronowym reakcja współczulna, mierzona podwyższonym ciśnieniem krwi w fazie lutealnej, jest znacznie silniejsza [164]. Może to również skutkować różną wrażliwością zdrowych i chorych kobiet na niepożądane skutki działania masek, które są związane ze wzrostem poziomu dwutlenku węgla (CO 2 ).
W naszym przeglądzie negatywne zmiany fizyczne i psychiczne spowodowane przez maski mogą być zobiektywizowane nawet u młodszych i zdrowych osób.
Parametry fizyczne i chemiczne w większości przypadków nie przekraczały normalnych wartości, ale były statystycznie istotnie mierzalne ( p <0,05), zbliżając się do zakresów patologicznych. Towarzyszyły im upośledzenia fizyczne (patrz Rysunek 2). Powszechnie wiadomo, że bodźce podprogowe mogą wywoływać patologiczne zmiany, gdy są na nie narażone przez długi czas: nie tylko pojedyncza wysoka dawka zaburzenia, ale także chronicznie utrzymująca się, podprogowa ekspozycja na nie często prowadzi do choroby [38,46]. 47, 48, 50, 51, 52, 53, 54]. Wielokrotnie mierzalnym naukowo efektom maski fizycznej i chemicznej często towarzyszyły typowe subiektywne dolegliwości i zjawiska patofizjologiczne. Fakt, że często występują one jednocześnie i razem, wskazuje na syndrom pod maskami.
Rysunek 2 podsumowuje istotne fizjologiczne, psychologiczne, somatyczne i ogólne zmiany zależne od maski, a ich częste występowanie razem jest uderzające. W ramach ilościowej oceny badań eksperymentalnych faktycznie byliśmy w stanie udowodnić istotną statystycznie korelację obserwowanych skutków ubocznych zmęczenia i ubytku tlenu pod maską z p <0,05. Ponadto w badaniach naukowych stwierdziliśmy częste, jednoczesne i łączne występowanie dalszych działań niepożądanych (ryc. 2). Istotne statystycznie związki takich współwystępujących działań niepożądanych opisano już w badaniach pierwotnych [21,29]. W siedmiu z dziewięciu omawianych badań (88%) wykryliśmy łączne występowanie wzrostu temperatury parametru fizycznego pod maską z objawowym upośledzeniem oddychania. Podobny wynik uzyskaliśmy dla zmniejszenia wysycenia tlenem pod maską i objawowej niewydolności oddechowej przy jednoczesnym wykryciu w sześciu z ośmiu badanych badań (67%). W dziewięciu z 11 prac naukowych (82%) wykryliśmy łączny wzrost poziomu dwutlenku węgla pod maską N95. Podobny wynik uzyskaliśmy dla spadku tlenu pod maską N95 z jednoczesnym współwystępowaniem w ośmiu z 11 prac podstawowych (72%). Stosowanie masek N95 było również związane z bólem głowy w sześciu z 10 badań podstawowych (60%). Łączne występowanie wzrostu temperatury i wilgotności parametrów fizycznych pod maskami stwierdzono nawet w 100% w sześciu z sześciu badań z istotnymi pomiarami tych parametrów (rys. 2).
Ponieważ objawy zostały opisane łącznie u osób noszących maski i nie były obserwowane w izolacji w większości przypadków, określamy je jako ogólny zespół wyczerpania wywołanego maską (MIES) ze względu na konsekwentną prezentację w wielu artykułach z różnych dyscyplin. Obejmują one następujące, przeważnie istotne statystycznie ( p <0,05) potwierdzone zmiany patofizjologiczne i subiektywne dolegliwości, które często występują w połączeniu, jak opisano powyżej (zob. Także rozdziały 3.1 do 3.11, ryc. 2, ryc. 3 i ryc.4):
Ijerph 18 04344 g004 550
Rysunek 4. Niekorzystne efekty maski jako składniki zespołu wyczerpania wywołanego maską (MIES). Skutki chemiczne, fizyczne i biologiczne, jak również wspomniane konsekwencje dla układu narządów, są udokumentowane statystycznie istotnymi wynikami w znalezionej literaturze naukowej (ryc. 2). Termin senność jest tu używany do podsumowania wszelkich jakościowych deficytów neurologicznych opisanych w badanej literaturze naukowej.
- Zwiększenie objętości martwej przestrzeni [22, 24, 58, 59] (Rysunek 3, Rozdział 3.1 i Rozdział 3.2).
- Wzrost oporu oddychania [31,35,61,118] (Rysunek 3, Rysunek 2: Kolumna 8).
- Wzrost poziomu dwutlenku węgla we krwi [13,15,19,21,22,23,24,25,26,27,28] (Ryc. 2: Kolumna 5).
- Spadek wysycenia krwi tlenem [18,19,21,23,28,29,30,31,32,33,34] (Ryc. 2: Kolumna 4).
- Wzrost częstości akcji serca [15,19,23,29,30,35] (Ryc. 2: Kolumna 12).
- Zmniejszenie wydolności krążeniowo-oddechowej [31] (sekcja 3.2).
- Uczucie wyczerpania [15,19,21,29,31,32,33,34,35,69] (Ryc. 2: Kolumna 14).
- Wzrost częstości oddechów [15, 21, 23, 34] (Ryc. 2: Kolumna 9).
- Trudności w oddychaniu i duszność [15,19,21,23,25,29,31,34,35,71,85,101,133] (Ryc. 2: Kolumna 13).
- Ból głowy [19,27,37,66,67,68,83] (Ryc. 2: Kolumna 17).
- Zawroty głowy [23, 29] (Ryc. 2: Kolumna 16).
- Uczucie wilgoci i ciepła [15,16,22,29,31,35,85,133] (Ryc. 2: Kolumna 7).
- Senność (jakościowe deficyty neurologiczne) [19,29,32,36,37] (ryc. 2: kolumna 15).
- Spadek percepcji empatii [99] (Ryc. 2: Kolumna 19).
- Upośledzona funkcja bariery skórnej z trądzikiem, świądem i zmianami skórnymi [37,72,73] (Ryc. 2: Kolumna 20–22).
Z uzyskanych wyników można wywnioskować, że skutki opisane u osób zdrowych są bardziej wyraźne u osób chorych, gdyż ich mechanizmy kompensacyjne, w zależności od ciężkości choroby, ulegają osłabieniu lub wręcz wyczerpaniu. Niektóre istniejące badania dotyczące pacjentów z mierzalnymi efektami patologicznymi masek i z udziałem pacjentów potwierdzają to założenie [19,23,25,34]. W większości badań naukowych czas narażenia na maski w kontekście pomiarów / badań był znacznie krótszy (w odniesieniu do całkowitego noszenia i czasu użytkowania) niż oczekiwano dla ogółu społeczeństwa zgodnie z obowiązującymi przepisami i rozporządzeniami dotyczącymi pandemii.
Limity czasu ekspozycji są obecnie rzadko przestrzegane lub świadomie ignorowane w wielu obszarach, jak już wspomniano w sekcji 3.11 dotyczącej medycyny pracy. Powyższe fakty pozwalają wnioskować, że opisane negatywne skutki stosowania masek, zwłaszcza u niektórych naszych pacjentów i osób w bardzo podeszłym wieku, mogą być bardziej dotkliwe i niekorzystne przy długotrwałym stosowaniu, niż przedstawiono to w niektórych badaniach masek.
Z punktu widzenia lekarza może być również trudno doradzić dzieciom i dorosłym, którzy ze względu na presję społeczną (noszenie maski) i chęć poczucia przynależności tłumią własne potrzeby i obawy, dopóki działanie maski nie będzie miało zauważalnego negatywnego efektu. wpływ na ich zdrowie [76]. Niemniej jednak stosowanie masek należy natychmiast przerwać najpóźniej w przypadku wystąpienia duszności, zawrotów głowy lub zawrotów głowy [23,25]. Z tego punktu widzenia rozsądne wydaje się, aby decydenci i władze udzielali informacji, określali obowiązki instruktażowe i oferowali odpowiednie szkolenia pracodawcom, nauczycielom i innym osobom, które mają obowiązek nadzorowania lub opiekuńczego. W tym zakresie można by również odświeżyć i odpowiednio poszerzyć wiedzę o środkach pierwszej pomocy.
Starszym, pacjentom z grupy wysokiego ryzyka z chorobami płuc, pacjentami kardiologicznymi, kobietami w ciąży lub pacjentami z udarem zaleca się konsultację z lekarzem w celu omówienia bezpieczeństwa maski N95, ponieważ ich objętość płuc lub wydolność krążeniowo-oddechowa mogą być zmniejszone [23]. Udowodniono statystycznie korelację między wiekiem a występowaniem ww. Objawów podczas noszenia maski [19]. Pacjenci z upośledzoną czynnością krążeniowo-oddechową są narażeni na zwiększone ryzyko wystąpienia ciężkiej niewydolności oddechowej po założeniu maski, zgodnie z literaturą referencyjną [34]. Bez możliwości ciągłego monitorowania lekarskiego można stwierdzić, że nie powinni nosić masek bez ścisłego monitorowania. Amerykańskie Towarzystwo Astmy i Alergii zaleciło już ostrożność w stosowaniu masek w związku z pandemią COVID-19 u osób z umiarkowaną i ciężką chorobą płuc [165]. Ponieważ wiadomo, że osoby z ciężką nadwagą, bezdechu sennego i POChP z nakładaniem się choroby są podatne na hiperkapnię, stanowią oni również grupę ryzyka poważnych niekorzystnych skutków zdrowotnych przy intensywnym stosowaniu masek [163]. Dzieje się tak, ponieważ maski mogą wytwarzać dodatkowy CO Retencja 2 może mieć nie tylko destrukcyjny wpływ na gazometrię i fizjologię układu oddechowego chorych, ale może również prowadzić do dalszych poważnych niekorzystnych skutków zdrowotnych w perspektywie długoterminowej. Co ciekawe, w doświadczeniu na zwierzętach wzrost CO 2 z hiperkapnią prowadzi do skurczu mięśni gładkich dróg oddechowych ze skurczem oskrzeli [166]. Efekt ten mógłby wyjaśniać obserwowane dekompensacje płucne pacjentów z chorobą płuc pod maską (rozdział 3.2) [23,34].
Pacjenci z niewydolnością nerek wymagający dializy są, zgodnie z dostępną literaturą, kolejnymi kandydatami do ewentualnego zwolnienia z wymogu stosowania maski [34]. Zgodnie z kryteriami Centers for Disease Control and Prevention, GA, USA (CDC), osoby chore i bezradne, które nie mogą samodzielnie zdjąć maski, powinny być zwolnione z wymogu stosowania maski [82].
Ponieważ można przypuszczać, że dzieci reagują jeszcze bardziej wrażliwie na maski, literatura sugeruje, że maski są przeciwwskazaniem dla dzieci z padaczką (hiperwentylacja jako wyzwalacz drgawek) [63]. W pediatrii szczególną uwagę należy zwrócić również na objawy występujące w masce opisane w kontekście skutków psychologicznych, psychiatrycznych i socjologicznych z możliwością wywołania ataków paniki przez CO 2. ponowne oddychanie w przypadku predyspozycji, a także wzmocnienie lęków klaustrofobicznych [77,78,79,167]. Związane z maską zaburzenia komunikacji werbalnej [43,45,71] i niewerbalnej, a tym samym interakcji społecznych, są szczególnie poważne dla dzieci. Maski ograniczają interakcje społeczne i blokują pozytywne postrzeganie (uśmiech i śmiech) oraz mimikrę emocjonalną [42]. Udowodnione, wywołane maską, łagodne do umiarkowanych upośledzenie funkcji poznawczych z zaburzeniami myślenia, zmniejszoną uwagą i zawrotami głowy [19,23,29,32,36,37,39,40,41,69], a także skutki psychologiczne i neurologiczne [135 ], należy dodatkowo wziąć pod uwagę, gdy maski są obowiązkowe w szkole oraz w pobliżu transportu publicznego i niepublicznego, także ze względu na możliwość zwiększonego ryzyka wypadków (patrz także skutki uboczne i zagrożenia związane ze zdrowiem zawodowym) [19, 29,32,36, 37]. Kryteria wykluczenia wymienione w badaniach pediatrycznych dotyczących masek (patrz upośledzenia pediatryczne, sekcja 3.14) [26,133] powinny również mieć zastosowanie do wyłączenia tych dzieci z ogólnego obowiązku maskowania zgodnie z wynikami naukowymi dotyczącymi ochrony danych chorych dzieci. Długofalowe socjologiczne, psychologiczne i edukacyjne konsekwencje nałożenia na szkoły wymogu kompleksowego maskowania są również nieprzewidywalne w odniesieniu do rozwoju psychicznego i fizycznego zdrowych dzieci [42,135]. Co ciekawe, według Corona Thesis Paper Uniwersytetu w Bremie dzieci „rzadziej zarażają się, rzadziej chorują, śmiertelność jest bliska zeru, a także rzadziej przenoszą infekcję”, zgodnie z Thesis Paper 2.0 Niemieckiego Uniwersytetu w Bremie na stronie 6 [138]. Badania przeprowadzone w warunkach rzeczywistych z punktami końcowymi wskazującymi na prawie żadne zakażenia, prawie żadną chorobowość, prawie żadną śmiertelność i tylko niewielką zaraźliwość u dzieci stanowią wyraźnie większość, zgodnie z Thesis Paper 3.0 z Niemieckiego Uniwersytetu w Bremie [138]. Niedawne niemieckie badanie obserwacyjne (5600 zgłaszających pediatrów) również wykazało zaskakująco niską częstość występowania COVID-19 u dzieci [168]. Zakażenie dorosłych SARS-CoV-2 przez dzieci zostało rozważone tylko w jednym podejrzanym przypadku, ale nie można było tego potwierdzić z całą pewnością, ponieważ rodzice mieli również liczne kontakty i czynniki narażenia na infekcje wirusowe z powodu wykonywanego zawodu. W tym przypadku krążące nagłówki w mediach publicznych, że dzieci w większym stopniu przyczyniają się do występowania infekcji, należy uznać za niepotwierdzone.
U kobiet w ciąży stosowanie masek podczas wysiłku lub w spoczynku przez dłuższy czas należy uznać za krytyczne, ponieważ przeprowadzono niewiele badań na ten temat [20]. Jeśli istnieją wyraźne dowody naukowe na zwiększoną wentylację martwych przestrzeni z możliwym gromadzeniem się CO 2 we krwi matki, należy unikać stosowania masek przez kobiety w ciąży przez ponad 1 godzinę, a także w przypadku stresu fizycznego, aby chronić nienarodzone dziecko [20,22]. Maski promujące hiperkapnię mogą w tym przypadku zakłócać gradient CO 2 płodu / matki (sekcja 3.6) [20,22,28].
Zgodnie z literaturą cytowaną w rozdziale 3.5 na temat psychiatrycznych skutków ubocznych (zaburzenia osobowości z lękiem i napadami paniki, klaustrofobia, demencja i schizofrenia), maskowanie powinno być wykonywane, jeśli w ogóle, z dokładnym rozważeniem zalet i wad. Należy zwrócić uwagę na możliwe sprowokowanie liczby i nasilenia ataków paniki [77,78,79].
U pacjentów z bólami głowy można spodziewać się pogorszenia objawów przy długotrwałym stosowaniu maski (patrz także sekcja 3.3., Neurologiczne skutki uboczne) [27,66,67,68]. W wyniku wzrostu stężenia dwutlenku węgla (CO 2 ) we krwi podczas stosowania maski dochodzi do rozszerzenia naczyń w ośrodkowym układzie nerwowym i zmniejszenia pulsacji naczyń krwionośnych [27]. W związku z tym warto również odnotować eksperymenty radiologiczne, które pokazują wzrost objętości mózgu poniżej progu, ale nadal w normalnych granicach CO 2. wzrost krwi za pomocą strukturalnego rezonansu magnetycznego. Podwyższenie poziomu dwutlenku węgla we krwi wystąpiło u siedmiu badanych poprzez ponowne oddychanie, przy czym mediana stężenia dwutlenku węgla wyniosła 42 mmHg i przedział międzykwartylowy 39,44 mmHg, co odpowiadało jedynie wzrostowi podprogowemu przy prawidłowych wartościach 32–45 mmHg. W eksperymencie wystąpił znaczący wzrost objętości miąższu mózgu mierzalny przy zwiększonych tętniczych poziomach CO 2 ( p <0,02), przy jednoczesnym zmniejszeniu przestrzeni CSF ( p <0,04), całkowicie zgodnie z doktryną Monroe-Kelly'ego, zgodnie z do którego całkowita objętość w czaszce zawsze pozostaje taka sama. Autorzy zinterpretowali wzrost objętości mózgu jako wyraz wzrostu objętości krwi pod wpływem CO2 rozszerzenie naczyń mózgowych wywołane wzrostem [169]. Konsekwencje takiego równie podprogowego wzrostu poziomu dwutlenku węgla (CO 2 ) nawet pod maskami [13,15,18,19,22,23,25] są niejasne dla osób z patologicznymi zmianami wewnątrz czaszki (tętniaki, guzy itp.) związane zmiany naczyniowe [27] i zmiany objętości mózgu [169], zwłaszcza z powodu dłuższej ekspozycji podczas noszenia maski, ale mogą mieć duże znaczenie ze względu na zmiany objętości związane z gazometrią krwi, które mają miejsce.
W związku ze zwiększoną objętością martwej przestrzeni, długotrwała i zwiększona akumulacja i ponowne wdychanie innych składników powietrza oddechowego poza CO 2 jest również niewyjaśniony, zarówno u dzieci, jak iu osób starszych i chorych. Wydychane powietrze zawiera ponad 250 substancji, w tym drażniące lub toksyczne gazy, takie jak tlenki azotu (NO), siarkowodór (H2S), izopren i aceton [170]. W przypadku tlenków azotu [47] i siarkowodoru [46], patologiczne skutki związane z chorobą opisano w medycynie środowiskowej nawet przy niskiej, ale przewlekłej ekspozycji [46,47,48]. Wśród lotnych związków organicznych w wydychanym powietrzu dominują ilościowo aceton i izopren, ale należy również wymienić siarczek allilu metylu, kwas propionowy i etanol (niektóre pochodzenia bakteryjnego) [171]. Czy takie substancje reagują również chemicznie między sobą pod maskami oraz w przestrzeni martwej utworzonej przez maski (ryc. 3) oraz z samą tkanką maski, i w jakich ilościach te i możliwe produkty reakcji są ponownie wdychane, nie zostało jeszcze wyjaśnione. Oprócz opisanych powyżej zmian gazometrycznych (O2 i wzrost CO 2 ), efekty te mogą również odgrywać rolę w odniesieniu do niepożądanych efektów maski. Potrzebne są tu dalsze badania i są one szczególnie interesujące w przypadku długotrwałego i wszechobecnego stosowania masek.
WHO postrzega integrację poszczególnych firm i społeczności, które produkują własne maski z tkaniny, jako potencjalną korzyść społeczną i ekonomiczną. Ze względu na globalny niedobór masek chirurgicznych i środków ochrony osobistej uważa to za źródło dochodu i zwraca uwagę, że ponowne użycie masek z tkaniny może zmniejszyć koszty i ilość odpadów oraz przyczynić się do zrównoważonego rozwoju [2]. Oprócz kwestii procedur certyfikacji takich masek tkaninowych należy również wspomnieć, że ze względu na obszerny obowiązek maski, substancje tekstylne (sztuczne) w postaci mikro- i nanocząsteczek, z których część nie może ulec degradacji w organizmie, są chronicznie wchłaniane do organizmu poprzez wdychanie w niezwykłym stopniu. W przypadku masek medycznych polimery jednorazowego użytku takie jak polipropylen, poliuretan, poliakrylonitryl, polistyren, poliwęglan, należy wspomnieć o polietylenie i poliestrze [140]. Lekarze laryngolodzy byli już w stanie wykryć takie cząsteczki w błonie śluzowej nosa osób noszących maski z reakcjami śluzówkowymi w sensie reakcji na ciało obce z nieżytem nosa [96]. W przypadku masek wspólnoty do wyżej wymienionych prawdopodobnie zostaną dodane inne substancje z przemysłu tekstylnego. Organizm będzie próbował wchłonąć te substancje przez makrofagi i komórki wymiatające w drogach oddechowych i pęcherzykach płucnych w ramach reakcji na ciało obce, przy czym w przypadku nieudanej próby ich rozbicia może dojść do uwolnienia toksyny i odpowiednich reakcji miejscowych i uogólnionych [172]. Rozległa ochrona dróg oddechowych przy stałym i długotrwałym użytkowaniu (24/7), przynajmniej z teoretycznego punktu widzenia,
Dla ogółu społeczeństwa, z naukowego punktu widzenia, konieczne jest czerpanie z wieloletniej wiedzy na temat ochrony dróg oddechowych w medycynie pracy, aby chronić dzieci w szczególności przed uszkodzeniami spowodowanymi przez niecertyfikowane maski i niewłaściwe użycie.
Uniwersalny, nieokreślony i rozszerzony wymóg dotyczący maski - bez uwzględnienia wielu predyspozycji i podatności - zaprzecza twierdzeniu, że coraz ważniejsza zindywidualizowana medycyna koncentruje się na wyjątkowych cechach każdej osoby [173].
Zgodnie z wynikami naszego przeglądu zakresu, niezbędny jest systematyczny przegląd tematu masek. Badania podstawowe często wykazywały słabości w operacjonalizacji, zwłaszcza w ocenie parametrów poznawczych i neuropsychologicznych. W przyszłości przydadzą się tutaj skomputeryzowane procedury testowe. Badania nad maskami powinny również wyznaczyć sobie przyszły cel, jakim jest zbadanie i zdefiniowanie podgrup, dla których stosowanie środków ochrony dróg oddechowych jest szczególnie ryzykowne.
- Ograniczenia
Nasze podejście skupiające się na negatywnych skutkach jest zgodne z Villalonga-Olives i Kawachi [12]. Przy pomocy takiego wybiórczego kwestionowania w sensie dialektyki można uzyskać nowe spostrzeżenia, które w przeciwnym razie mogłyby pozostać ukryte. Nasze poszukiwania w literaturze skupiały się na niekorzystnych negatywnych skutkach stosowania masek, w szczególności w celu wskazania zagrożeń, szczególnie dla niektórych grup pacjentów. Dlatego w przeglądzie nie uwzględniono publikacji prezentujących wyłącznie pozytywne działanie masek.
W celu zestawienia badań dających nieszkodliwe wyniki podczas stosowania masek, należy zatem odnieść się do recenzji o innym celu badawczym, przy czym należy zwrócić uwagę na możliwe tam konflikty interesów. Niektóre wykluczone przez nas badania bez negatywnych efektów wykazały metodologiczne słabości (małe, niejednorodne grupy eksperymentalne, brakująca grupa kontrolna nawet bez masek z powodu ograniczeń koronowych itp.) [174]. Innymi słowy, jeśli w publikacjach nie opisano żadnych negatywnych skutków towarzyszących, niekoniecznie oznacza to, że maski mają wyłącznie pozytywne skutki. Jest całkiem możliwe, że negatywne skutki po prostu nie zostały wspomniane w literaturze, a liczba negatywnych skutków może być wyższa niż sugeruje nasz przegląd.
Przeszukaliśmy tylko jedną bazę danych, więc liczba artykułów na temat negatywnych efektów maski może być wyższa niż podaliśmy.
Aby móc jeszcze dokładniej opisać charakterystyczne efekty dla każdego typu maski, nie dysponowaliśmy wystarczającymi danymi naukowymi na temat odpowiednich projektów specjalnych masek. Wciąż istnieje duże zapotrzebowanie na badania w tej dziedzinie ze względu na obecną sytuację pandemiczną z rozległymi obowiązkowymi maskami.
Ponadto oceniane w niniejszej pracy eksperymenty nie zawsze charakteryzują się jednakowymi parametrami pomiarowymi i zmiennymi badawczymi oraz, w zależności od badania, uwzględniają wpływ masek w spoczynku lub w stresie na osoby o różnych stanach zdrowia. Rysunek 2 przedstawia zatem kompromis. Wyniki pierwotnych badań stosowania masek częściowo nie wykazywały naturalnej zmienności parametrów, ale często wykazywały tak wyraźne korelacje między objawami a zmianami fizjologicznymi, tak że statystyczna analiza korelacji nie zawsze była konieczna. Znaleźliśmy statystycznie istotną korelację niedoboru tlenu i zmęczenia w 58% badań ( p <0,05). Istotne statystycznie dowody korelacji dla innych parametrów zostały wcześniej wykazane w badaniach pierwotnych [21,29].
Najczęściej stosowanym osobistym wyposażeniem chroniącym przed pyłem zawieszonym podczas pandemii COVID-19 jest maska N95 [23]. Ze względu na swoje właściwości (lepszą funkcję filtrującą, ale większy opór dróg oddechowych i większą objętość przestrzeni martwej niż inne maski), maska N95 jest w stanie wyraźniej niż inne uwydatnić negatywne skutki takiego wyposażenia ochronnego (ryc. 3). Dlatego stosunkowo częste rozważanie i ocena masek N95 w ramach przeprowadzonych badań (30 z 44 ocenionych ilościowo badań, 68%) jest nawet korzystne w ramach naszego pytania badawczego. Niemniej jednak należy zauważyć, że maski społecznościowe sprzedawane na rynku są coraz bardziej podobne do sprzętu ochronnego, który został lepiej zbadany w badaniach naukowych, takich jak maski chirurgiczne i maski N95, ponieważ wielu producentów i użytkowników masek społecznościowych stara się zbliżyć do standardu profesjonalnego (maska chirurgiczna, N95 / FFP2). Niedawne wyniki badań masek społecznościowych wskazują na podobny wpływ na fizjologię układu oddechowego, jak opisano w przypadku masek medycznych: w niedawnej publikacji maski z tkaniny (maski społecznościowe) również spowodowały mierzalny wzrost poziomu dwutlenku węgla PtcCO2 u noszących podczas wysiłku i bardzo zbliżone do masek chirurgicznych w tym efekcie [21].
Większość badań cytowanych w naszej pracy obejmowała tylko krótkie okresy obserwacji i stosowania (badany czas noszenia maski wahał się od 5 min [26] do 12 h [19]. wybrano okres [37], dlatego rzeczywiste negatywne skutki stosowania masek w dłuższym okresie stosowania mogą być bardziej wyraźne niż przedstawiono w naszej pracy.
- Wnioski
Z jednej strony poparcie dla wymogu rozszerzonej maski pozostaje w przeważającej mierze teoretyczne i może być podtrzymane jedynie poprzez opisy indywidualnych przypadków, argumenty wiarygodności oparte na obliczeniach modelowych i obiecujące testy laboratoryjne in vitro. Co więcej, ostatnie badania nad SARS-CoV-2 pokazują zarówno znacznie niższą zakaźność [175], jak i znacznie niższą śmiertelność przypadków niż wcześniej zakładano, ponieważ można było obliczyć, że mediana skorygowanego wskaźnika śmiertelności zakażeń (IFR) wynosiła 0,10% w lokalizacjach z niższy niż średni globalny wskaźnik śmiertelności populacji COVID-19 [176]. Na początku października 2020 r. WHO ogłosiła również publicznie, że prognozy pokazują, że COVID-19 jest śmiertelny dla około 0,14% osób, które zachorują - w porównaniu z 0,10% w przypadku grypy endemicznej - ponownie liczba znacznie niższa niż oczekiwano [177].
Z drugiej strony skutki uboczne masek mają znaczenie kliniczne.
W naszej pracy skupiliśmy się wyłącznie na niepożądanych i negatywnych skutkach ubocznych, jakie mogą wywołać maski. Prawidłowe istotne dowody połączonych zmian związanych z maską zostały zobiektywizowane ( p <0,05, n ≥ 50%) i znaleźliśmy zgrupowane i częste występowanie różnych skutków ubocznych w ramach odpowiednich badań z istotnie mierzonymi skutkami (Rysunek 2). Udało nam się wykazać statystycznie istotną korelację obserwowanego niekorzystnego wpływu niedotlenienia i objawu zmęczenia z p <0,05 w ilościowej ocenie badań podstawowych. Nasz przegląd piśmiennictwa pokazuje, że zarówno zdrowi, jak i chorzy ludzie mogą doświadczać zespołu wyczerpania wywołanego maską (MIES), z typowymi zmianami i objawami, które często są obserwowane w połączeniu, takie jak zwiększenie objętości przestrzeni martwej oddychania [22,24,58 , 59], wzrost oporu oddychania [31,35,60,61], wzrost stężenia dwutlenku węgla we krwi [13,15,17,19,21,22,23,24,25,26,27,28,29, 30,35], zmniejszenie wysycenia krwi tlenem [18,19,21,23,28,29,30,31,32,33,34], zwiększenie częstości akcji serca [23,29,30,35], zwiększenie ciśnienie krwi [25,35], spadek wydolności krążeniowo-oddechowej [31], wzrost częstości oddechów [15,21,23,34,36], duszność i trudności w oddychaniu [15,17,19,21,23,25 , 29,31,34,35,60,71,85,101,133], ból głowy [19,27,29,37,66,67,68,71,83], zawroty głowy [23,29],
Noszenie masek nie powoduje konsekwentnie klinicznych odchyleń od normy parametrów fizjologicznych, ale zgodnie z literaturą naukową należy spodziewać się długotrwałych konsekwencji patologicznych o znaczeniu klinicznym ze względu na długotrwały efekt o działaniu podprogowym i znaczną zmianę w patologiczny kierunek. W przypadku zmian, które nie przekraczają normalnych wartości, ale stale się powtarzają, takich jak wzrost stężenia dwutlenku węgla we krwi [38,160], przyspieszenie akcji serca [55] lub przyspieszenie częstości oddechów [56,57], które zostały udokumentowane podczas noszenia maski [13,15,17,19,21,22,23,24,25,26,27,28,29,30,34,35] (ryc. 2), długotrwałe generowanie wysokiego poziomu krwi ciśnienie [25,35], miażdżyca i choroba wieńcowa serca oraz choroby neurologiczne są naukowo oczywiste [38,55,56,57,160]. Ta zasada patogenetycznego uszkodzenia z przewlekłą ekspozycją na niskie dawki i długotrwałym skutkiem, która prowadzi do chorób lub stanów chorobowych, została już szeroko zbadana i opisana w wielu dziedzinach medycyny środowiskowej [38,46,47,48,49 , 50, 51, 52, 53, 54]. Przedłużone noszenie maski mogłoby, zgodnie z faktami i korelacjami, które odkryliśmy, wywołać chroniczną reakcję na stres współczulny wywołaną modyfikacjami gazometrii i kontrolowaną przez ośrodki mózgowe. To z kolei indukuje i wyzwala supresję odporności i zespół metaboliczny z chorobami sercowo-naczyniowymi i neurologicznymi. Przedłużone noszenie maski mogłoby, zgodnie z faktami i korelacjami, które odkryliśmy, wywołać chroniczną reakcję na stres współczulny wywołaną przez modyfikacje gazometrii i kontrolowaną przez ośrodki mózgowe. To z kolei indukuje i wyzwala supresję odporności i zespół metaboliczny z chorobami sercowo-naczyniowymi i neurologicznymi. Przedłużone noszenie maski mogłoby, zgodnie z faktami i korelacjami, które odkryliśmy, wywołać chroniczną reakcję na stres współczulny wywołaną modyfikacjami gazometrii i kontrolowaną przez ośrodki mózgowe. To z kolei indukuje i wyzwala supresję odporności i zespół metaboliczny z chorobami sercowo-naczyniowymi i neurologicznymi.
W recenzowanej literaturze dotyczącej masek znaleźliśmy nie tylko dowody na potencjalne długoterminowe skutki, ale także dowody na wzrost bezpośrednich krótkoterminowych skutków wraz ze zwiększonym czasem noszenia maski pod względem skumulowanych skutków dla: zatrzymywania dwutlenku węgla, senności, bólu głowy, uczucie wyczerpania, podrażnienia skóry (zaczerwienienie, swędzenie) i zanieczyszczenia mikrobiologicznego (kolonizacja drobnoustrojów) [19,22,37,66,68,69,89,91,92].
Ogólnie rzecz biorąc, dokładna częstość występowania opisanej konstelacji objawów MIES w populacji używającej maski pozostaje niejasna i nie można jej oszacować z powodu niewystarczających danych.
Teoretycznie indukowane przez maskę skutki spadku stężenia tlenu w gazie we krwi i wzrostu poziomu dwutlenku węgla rozciągają się na poziom komórkowy wraz z indukcją czynnika transkrypcyjnego HIF (czynnik indukowany niedotlenieniem) i zwiększonym działaniem zapalnym i sprzyjającym nowotworom [160] i mogą w ten sposób mają również negatywny wpływ na istniejące wcześniej obrazy kliniczne.
W każdym razie MIES potencjalnie wywołane przez maski (Ryc. 3 i Ryc. 4) kontrastuje z definicją zdrowia WHO: „zdrowie to stan pełnego fizycznego, psychicznego i społecznego dobrostanu, a nie tylko brak choroby lub kalectwa. ” [178].
Wszystkie fakty naukowe znalezione w naszej pracy poszerzają bazę wiedzy dla zróżnicowanego spojrzenia na debatę o maskach. Zysk ten może być istotny dla decydentów, którzy mają do czynienia z kwestią obowiązkowego stosowania masek podczas pandemii podlegającej ciągłej kontroli proporcjonalności, a także dla lekarzy, którzy na tej podstawie mogą lepiej doradzać swoim pacjentom. W przypadku niektórych chorób, biorąc pod uwagę literaturę zawartą w tym badaniu, lekarz prowadzący powinien również rozważyć korzyści i ryzyko związane z obowiązkiem stosowania maski. Biorąc pod uwagę ogólnie ściśle naukowe rozważania, zalecenie wyłączenia maski może stać się uzasadnione w ramach oceny medycznej (ryc. 5).
Ijerph 18 04344 g005 550
Rysunek 5. Choroby / predyspozycje niosące ze sobą znaczne ryzyko, zgodnie z dostępną literaturą, podczas stosowania masek. Wskazania do ważenia świadectw zwolnienia z masek medycznych.
Oprócz ochrony zdrowia swoich pacjentów lekarze powinni również opierać swoje działania na naczelnej zasadzie Deklaracji Genewskiej z 1948 r., Zmienionej w 2017 r. Zgodnie z tym, każdy lekarz przysięga, że na pierwszym miejscu stawi zdrowie i godność swojego pacjenta oraz, nawet pod groźbą, aby nie wykorzystywał swojej wiedzy medycznej do naruszania praw człowieka i swobód obywatelskich [9]. W ramach tych ustaleń propagujemy zatem wyraźnie medycznie rozsądne, zgodne z prawem działanie, uwzględniające faktyczną rzeczywistość naukową [2, 4, 5, 16, 130, 132, 143, 175, 176, 177] przeciwko twierdzeniu, które opiera się głównie na przypuszczeniach, co do ogólnej skuteczności masek, zawsze biorąc pod uwagę możliwe niepożądane efekty indywidualne dla danego pacjenta i osoby noszącej maskę,
Wyniki obecnego przeglądu literatury mogą pomóc w uwzględnieniu noszenia maski w diagnostyce różnicowej przyczyn patofizjologicznych, uwzględnianych przez każdego lekarza w przypadku wystąpienia odpowiednich objawów (MIES, ryc. 4). W ten sposób lekarz może wykorzystać wstępny katalog skarg, które mogą być związane z noszeniem maski (ryc. 2), a także wykluczyć niektóre choroby z ogólnego zapotrzebowania na maskę (ryc. 5).
Dla naukowców perspektywa dalszego stosowania masek w życiu codziennym sugeruje obszary do dalszych badań. Naszym zdaniem dalsze badania są szczególnie pożądane w dziedzinie ginekologii (płodowej i embrionalnej) i pediatrycznej, ponieważ dzieci są grupą wrażliwą, która spotkałaby się z najdłuższymi, a tym samym najgłębszymi konsekwencjami potencjalnie ryzykownego stosowania maski. W tej sytuacji przydatne wydają się również podstawowe badania na poziomie komórkowym dotyczące indukowanego przez maskę wyzwalania czynnika transkrypcyjnego HIF z potencjalnym promowaniem immunosupresji i rakotwórczości. Nasz przegląd zakresu wskazuje na potrzebę systematycznego przeglądu.
Opisane zmiany fizjologii układu oddechowego związane z maską mogą mieć niekorzystny wpływ na gazometrię noszącego, a w niektórych przypadkach także objawiać się klinicznie, a zatem mieć negatywny wpływ na całe życie tlenowe, oddychanie zewnętrzne i wewnętrzne, wywierający wpływ na różnorodne układy narządów i procesy metaboliczne, z fizycznymi, psychologicznymi i społecznymi konsekwencjami dla indywidualnego człowieka.
Autorskie Wkłady
Konceptualizacja, KK i OH; metodologia, KK i OH; oprogramowanie, OH; analiza formalna, KK, OH, PG, AP, BK, DG, SF i OK; dochodzenie, KK, OH, PG, AP, BK, DG, SF i OK; pisanie - przygotowanie oryginalnego projektu, KK, OH, PG, AP, BK, DG, SF i OK; pisanie - przegląd i redagowanie KK, OH, PG, AP, BK, DG, SF i OK Wszyscy autorzy przeczytali i zgodzili się na opublikowaną wersję manuskryptu.
Finansowanie
Badania te nie otrzymały finansowania zewnętrznego.
Oświadczenie Komisji Rewizyjnej Instytucji
Nie dotyczy.
Świadoma zgoda
Nie dotyczy.
Oświadczenie o dostępności danych
Nie dotyczy.
Podziękowanie
Dziękujemy Bonicie Blankart za tłumaczenie rękopisu. Dziękujemy za wsparcie w ich specjalności: Tanja Boehnke (psychologia), Nicola Fels (pediatria), Michael Grönke (anestezjologia), Basile Marcos (psychiatria), Bartholomeus Maris (ginekologia) i Markus Veit (farmaceuta).
Konflikt interesów
Autorzy deklarują brak konfliktu interesów.
Bibliografia
Światowa Organizacja Zdrowia. Porady WHO dotyczące stosowania masek w kontekście COVID-19: tymczasowe wytyczne, 6 kwietnia 2020 r . ; Światowa Organizacja Zdrowia: Genewa, Szwajcaria, 2020; Dostępne online: https://apps.who.int/iris/handle/10665/331693 (dostęp: 7 listopada 2020).
Światowa Organizacja Zdrowia. Porady WHO dotyczące stosowania masek w kontekście COVID-19: tymczasowe wytyczne, 5 czerwca 2020 r . ; Światowa Organizacja Zdrowia: Genewa, Szwajcaria, 2020; Dostępne online: https://apps.who.int/iris/handle/10665/332293 (dostęp: 7 listopada 2020).
Chu, DK; Akl, EA; Duda, S .; Solo, K .; Yaacoub, S .; Schünemann, HJ; Chu, DK; Akl, EA; El-harakeh, A .; Bognanni, A .; et al. Dystans fizyczny, maski na twarz i ochrona oczu, aby zapobiec przenoszeniu SARS-CoV-2 i COVID-19 z osoby na osobę: systematyczny przegląd i metaanaliza. Lancet 2020 , 395 , 1973–1987. [Google Scholar] [CrossRef]
Jefferson, T .; Jones, M .; Ansari, LAA; Bawazeer, G .; Beller, E .; Clark, J .; Conly, J .; Mar, CD; Dooley, E .; Ferroni, E .; et al. Fizyczne interwencje mające na celu przerwanie lub zmniejszenie rozprzestrzeniania się wirusów układu oddechowego. Część 1 - Maski na twarz, ochrona oczu i dystansowanie osoby: przegląd systematyczny i metaanaliza. medRxiv 2020 . [Google Scholar] [CrossRef]
Kappstein, I. Mund-Nasen-Schutz in der Öffentlichkeit: Keine Hinweise für eine Wirksamkeit. Krankenh. Up2date 2020 , 15 , 279–295. [Google Scholar] [CrossRef]
De Brouwer, C. Noszenie maski, uniwersalne rozwiązanie przeciwko COVID-19 czy dodatkowe zagrożenie dla zdrowia? 2020. Dostępne online: https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3676885 (dostęp: 12 listopada 2020 r.). [CrossRef]
Ewig, S .; Gatermann, S .; Lemmen, S. Die Maskierte Gesellschaft. Pneumologie 2020 , 74 , 405–408. [Google Scholar] [CrossRef] [PubMed]
Wielka deklaracja z Barringtona Wielka deklaracja z Barrington i petycja. Dostępne w Internecie: https://gbdeclaration.org/ (dostęp 9 listopada 2020).
WMA-The World Medical Association-WMA Declaration of Geneva. Dostępne w Internecie: https://www.wma.net/policies-post/wma-declaration-of-geneva/ (dostęp: 7 listopada 2020 r.).
WMA - Światowe Stowarzyszenie Lekarzy - Deklaracja Helsińska WMA - Zasady etyczne badań medycznych z udziałem ludzi. Dostępne w Internecie: https://www.wma.net/policies-post/wma-declaration-of-geneva/ (dostęp: 7 listopada 2020 r.).
WMA-The World Medical Association-WMA Declaration of Lisbon o prawach pacjenta. Dostępne w Internecie: https://www.wma.net/policies-post/wma-declaration-of-lisbon-on-the-rights-of-the-patient/ (dostęp: 7 listopada 2020 r.).
Villalonga-Olives, E .; Kawachi, I. Ciemna strona kapitału społecznego: systematyczny przegląd negatywnych skutków zdrowotnych kapitału społecznego. Soc. Sci. Med. 2017 , 194 , 105-127. [Google Scholar] [CrossRef]
Butz, U. Rückatmung von Kohlendioxid bei Verwendung von Operationsmasken als hygienischer Mundschutz an medizinischem Fachpersonal. Ph.D. Thesis, Fakultät für Medizin der Technischen Universität München, Monachium, Niemcy, 2005. [Google Scholar]
Smolka, L .; Borkowski, J .; Zaton, M. Wpływ dodatkowej martwej przestrzeni na współczynnik wymiany oddechowej i produkcję dwutlenku węgla w wyniku treningu. J. Sports Sci. Med. 2014 , 13 , 36–43. [Google Scholar] [PubMed]
Roberge, RJ; Kim, J.-H .; Benson, SM Brak konsekwencji zmian w reakcjach fizjologicznych, termicznych i subiektywnych po noszeniu maski chirurgicznej. Respir. Physiol. Neurobiol. 2012 , 181 , 29–35. [Google Scholar] [CrossRef] [PubMed]
Matuschek, C .; Moll, F .; Fangerau, H .; Fischer, JC; Zänker, K .; van Griensven, M .; Schneider, M .; Kindgen-Milles, D .; Knoefel, WT; Lichtenberg, A .; et al. Maski na twarz: korzyści i zagrożenia podczas kryzysu COVID-19. Eur. J. Med. Res. 2020 , 25 , 32. [Google Scholar] [CrossRef]
Roberge, RJ; Coca, A .; Williams, WJ; Powell, JB; Palmiero, AJ Fizjologiczny wpływ maski oddechowej z filtrem N95 na pracowników służby zdrowia. Respir. Care 2010 , 55 , 569–577. [Google Scholar]
Pifarré, F .; Zabala, DD; Grazioli, G .; de Yzaguirre i Maura, I. COVID 19 i Mask in Sports. Apunt. Sports Med. 2020 . [Google Scholar] [CrossRef]
Rebmann, T .; Carrico, R .; Wang, J. Physiologic and Other Effects and Compliance with Long-term Respirator Use wśród pielęgniarek oddziałów intensywnej opieki medycznej. Jestem. J. Infect. Control 2013 , 41 , 1218-1223. [Google Scholar] [CrossRef]
Roeckner, JT; Krstić, N .; Sipe, BH; Običan, SG N95 Filtrowanie maski oddechowej Stosowanie podczas ciąży: przegląd systematyczny. Jestem. J. Perinatol. 2020 , 37 , 995–1001. [Google Scholar] [CrossRef]
Georgi, C .; Haase-Fielitz, A .; Meretz, D .; Gäsert, L .; Butter, C. Einfluss gängiger Gesichtsmasken auf physiologische Parameter und Belastungsempfinden unter arbeitstypischer körperlicher Anstrengung. Deutsches Ęrzteblatt 2020 , 674–675. [Google Scholar] [CrossRef]
Roberge, RJ; Kim, J.-H .; Powell, JB N95 Respirator do stosowania podczas zaawansowanej ciąży. Jestem. J. Infect. Control 2014 , 42 , 1097-1100. [Google Scholar] [CrossRef]
Kyung, SY; Kim, Y .; Hwang, H .; Park, J.-W .; Jeong, SH Ryzyko stosowania maski N95 u osób z POChP. Respir. Care 2020 , 65 , 658–664. [Google Scholar] [CrossRef]
Epstein, D .; Korytny, A .; Isenberg, Y .; Marcusohn, E .; Zukermann, R .; Bishop, B .; Minha, S .; Raz, A .; Miller, A. Powrót do treningu w erze COVID-19: fizjologiczne skutki masek na twarz podczas ćwiczeń. Scand. J. Med. Sci. Sport 2020 . [Google Scholar] [CrossRef]
Mo, Y .; Wei, D .; Mai, Q .; Chen, C .; Yu, H .; Jiang, C .; Tan, X. Ryzyko i wpływ stosowania maski na pacjentów z POChP z ostrym zaostrzeniem podczas epidemii COVID-19: badanie retrospektywne. Res. Sq. 2020 . [Google Scholar] [CrossRef]
Goh, DYT; Mun, MW; Lee, WLJ; Teoh, OH; Rajgor, DD Randomizowane badanie kliniczne mające na celu ocenę bezpieczeństwa, dopasowania i komfortu nowej maski N95 u dzieci. Sci. Rep. 2019 , 9 , 18952. [Google Scholar] [CrossRef]
Bharatendu, C .; Ong, JJY; Goh, Y .; Tan, BYQ; Chan, ACY; Tang, JZY; Leow, AS; Chin, A .; Sooi, KWX; Tan, YL; et al. Powered Air Purifying Respirator (PAPR) przywraca mózgowe zmiany hemodynamiczne wywołane przez maskę N95 wśród pracowników służby zdrowia podczas epidemii COVID-19. J. Neurol. Sci. 2020 , 417 , 117078. [Google Scholar] [CrossRef]
Tong, PSY; Jarmuż, AS; Ng, K .; Loke, AP; Choolani, MA; Lim, CL; Chan, YH; Chong, YS; Tambyah, PA; Yong, E.-L. Konsekwencje oddechowe stosowania maski typu N95 u ciężarnych pracownic służby zdrowia - kontrolowane badanie kliniczne. Antimicrob. Opierać się. Infekować. Control 2015 , 4 , 48. [Google Scholar] [CrossRef]
Liu, C .; Li, G .; Hej.; Zhang, Z .; Ding, Y. Wpływ noszenia masek na zdrowie i wygodę ludzi podczas pandemii COVID-19. IOP Conf. Ser. Earth Environ. Sci. 2020 , 531 , 012034. [Google Scholar] [CrossRef]
Beder, A .; Büyükkoçak, U .; Sabuncuoğlu, H .; Keskil, ZA; Keskil, S. Wstępny raport na temat deoksygenacji wywołanej przez maskę chirurgiczną podczas poważnej operacji. Neurocirugía 2008 , 19 , 121–126. [Google Scholar] [CrossRef]
Fikenzer, S .; Uhe, T .; Lavall, D .; Rudolph, U .; Falz, R .; Busse, M .; Hepp, P .; Laufs, U. Wpływ masek chirurgicznych i masek twarzowych FFP2 / N95 na wydolność krążeniowo-oddechową. Clin. Res. Cardiol. 2020 , 109 , 1522-1530. [Google Scholar] [CrossRef] [PubMed]
Jagim, AR; Dominy, TA; Camic, CL; Wright, G .; Doberstein, S .; Jones, MT; Oliver, JM Acute Effects of Elevation Training Mask on the Strength Performance in Recreation Weight Lifter. J. Strength Cond. Res. 2018 , 32 , 482–489. [Google Scholar] [CrossRef]
Porcari, JP; Probst, L .; Forrester, K .; Doberstein, S .; Foster, C .; Rzeżucha, ML; Schmidt, K. Wpływ noszenia maski treningowej na wysokość na wydolność tlenową, czynność płuc i zmienne hematologiczne. J. Sports Sci. Med. 2016 , 15 , 379–386. [Google Scholar]
Kao, T.-W .; Huang, K.-C .; Huang, Y.-L .; Tsai, T.-J .; Hsieh, B.-S .; Wu, M.-S. Fizjologiczny wpływ noszenia maski N95 podczas hemodializy jako środek ostrożności przeciwko SARS u pacjentów ze schyłkową niewydolnością nerek. J. Formos. Med. Doc. 2004 , 103 , 624–628. [Google Scholar]
Li, Y .; Tokura, H .; Guo, YP; Wong, ASW; Wong, T .; Chung, J .; Newton, E. Wpływ noszenia maski N95 i chirurgicznej maski na twarz na tętno, stres termiczny i subiektywne odczucia. Int. Łuk. Zajmij. Otaczać. Zdrowie 2005 , 78 , 501–509. [Google Scholar] [CrossRef]
Johnson, AT Maski oddechowe chronią zdrowie, ale wpływają na wydajność: przegląd. J. Biol. Inż. 2016 , 10 , 4. [Google Scholar] [CrossRef]
Rosner, E.Niekorzystne skutki długotrwałego stosowania maski wśród pracowników służby zdrowia podczas COVID-19. J. Infect. Dis. Epidemiol. 2020 . [Google Scholar] [CrossRef]
Azuma, K .; Kagi, N .; Yanagi, U .; Osawa, H. Effects of Low Level Inhalation Exposure to Carbon Dioxide in Indoor Environments: A Short Review on Human Health and Psychomotor Performance. Otaczać. Int. 2018 , 121 , 51–56. [Google Scholar] [CrossRef]
Drechsler, M .; Morris, J. Carbon Dioxide Narcosis. W StatPearls ; Wydawnictwo StatPearls: Treasure Island, Floryda, USA, 2020. [Google Scholar]
Noble, J .; Jones, JG; Davis, EJ Funkcje poznawcze podczas umiarkowanej hipoksemii. Anaesth. Intensywna terapia 1993 , 21 , 180–184. [Google Scholar] [CrossRef]
Fothergill, DM; Hedges, D .; Morrison, JB Effects of CO 2 and N 2 Partial Pressure on Cognitive and Psychomotor Performance. Undersea Biomed. Res. 1991 , 18 , 1-19. [Google Scholar]
Spitzer, M. Masked Education? Korzyści i obciążenia wynikające z noszenia masek na twarz w szkołach podczas obecnej pandemii koronawirusa. Trends Neurosci. Edukacja. 2020 , 20 , 100138. [Google Scholar] [CrossRef]
Heider, CA; Álvarez, ML; Fuentes-López, E .; González, CA; León, NI; Verástegui, DC; Badía, PI; Napolitano, Kalifornia Występowanie zaburzeń głosu u pracowników służby zdrowia w erze powszechnego maskowania COVID-19. Laryngoskop 2020 . [Google Scholar] [CrossRef]
Roberge, RJ; Kim, J.-H .; Coca, A. Wpływ maski ochronnej na termoregulację człowieka: przegląd. Ann. Zajmij. Hyg. 2012 , 56 , 102–112. [Google Scholar] [CrossRef]
Palmiero, AJ; Symons, D .; Morgan, JW; Shaffer, RE Ocena zrozumiałości mowy ochronnych masek na twarz i półmasek oczyszczających powietrze. J. Occup. Otaczać. Hyg. 2016 , 13 , 960–968. [Google Scholar] [CrossRef]
Simonton, D .; Spears, M. Wpływ na zdrowie ludzi w wyniku narażenia na niskie stężenia siarkowodoru. Zajmij. Health Saf. (Waco Tex.) 2007 , 76 , 102–104. [Google Scholar]
Salimi, F .; Morgan, G .; Rolfe, M .; Samoli, E .; Cowie, CT; Hanigan, I .; Knibbs, L .; Cope, M .; Johnston, FH; Guo, Y .; et al. Długoterminowa ekspozycja na niskie stężenia zanieczyszczeń powietrza i hospitalizacja z powodu chorób układu oddechowego: prospektywne badanie kohortowe w Australii. Otaczać. Int. 2018 , 121 , 415-420. [Google Scholar] [CrossRef]
Dominici, F .; Schwartz, J .; Di, Q .; Braun, D .; Choirat, C .; Zanobetti, A. Ocena niekorzystnych skutków zdrowotnych długotrwałego narażenia na niskie poziomy zanieczyszczenia powietrza atmosferycznego: raport z badań fazy 1 ; Health Effects Institute: Boston, MA, USA, 2019; s. 1–51. [Google Scholar]
Alleva, R .; Manzella, N .; Gaetani, S .; Bacchetti, T .; Bracci, M .; Ciarapica, V .; Monako, F .; Borghi, B .; Amati, M .; Ferretti, G .; et al. Mechanizm leżący u podstaw wpływu długotrwałego narażenia na niskie dawki pestycydów na integralność DNA. Otaczać. Toxicol. 2018 , 33 , 476–487. [Google Scholar] [CrossRef]
Roh, T .; Lynch, CF; Weyer, P .; Wang, K .; Kelly, KM; Ludewig, G. Niski poziom narażenia na arszenik pochodzący z wody pitnej jest związany z rakiem prostaty w stanie Iowa. Otaczać. Res. 2017 , 159 , 338–343. [Google Scholar] [CrossRef]
Deering, KE; Callan, AC; Prince, RL; Lim, WH; Thompson, PL; Lewis, JR; Hinwood, AL; Devine, A. Niski poziom ekspozycji na kadm i wyniki sercowo-naczyniowe u starszych australijskich kobiet: badanie kohortowe. Int. J. Hyg. Otaczać. Zdrowie 2018 , 221 , 347–354. [Google Scholar] [CrossRef] [PubMed]
Kosnett, M. Skutki zdrowotne narażenia na niskie dawki ołowiu u dorosłych i dzieci oraz możliwe do uniknięcia ryzyko związane ze spożywaniem dziczyzny zbieranej z amunicją ołowianą. W spożyciu ołowiu z wypalonym Amunicja: Implikacje dla dzikich zwierząt i ludzi ; The Peregrine Fund: Boise, ID, USA, 2009. [Google Scholar] [CrossRef]
Crinnion, WJ Medycyna środowiskowa, Część trzecia: Długoterminowe skutki przewlekłej niskiej dawki rtęci. Altern. Med. Rev. 2000 , 5 , 209–223. [Google Scholar] [PubMed]
Wu, S .; Han, J .; Vleugels, RA; Puett, R .; Laden, F .; Hunter, DJ; Qureshi, AA skumulowany strumień promieniowania ultrafioletowego w wieku dorosłym i ryzyko wystąpienia raka skóry u kobiet. Br. J. Cancer 2014 , 110 , 1855-1861. [Google Scholar] [CrossRef] [PubMed]
Custodis, F .; Schirmer, SH; Baumhäkel, M .; Heusch, G .; Böhm, M .; Laufs, U. Patofizjologia naczyń w odpowiedzi na zwiększone tętno. J. Am. Coll. Cardiol. 2010 , 56 , 1973–1983. [Google Scholar] [CrossRef]
Russo, MA; Santarelli, DM; O'Rourke, D. Fizjologiczne skutki powolnego oddychania u zdrowego człowieka. Oddychaj 2017 , 13 , 298–309. [Google Scholar] [CrossRef]
Nuckowska, MK; Gruszecki M .; Kot, J .; Wolf, J .; Guminski, W .; Frydrychowski AF; Wtorek, J .; Narkiewicz K .; Winklewski, PJ Wpływ powolnego oddychania na ciśnienie krwi i oscylacje szerokości przestrzeni podpajęczynówkowej u ludzi. Sci. Rep. 2019 , 9 , 6232. [Google Scholar] [CrossRef]
Johnson, AT; Scott, WH; Lausted, CG; Coyne, KM; Sahota, MS; Johnson, MM Wpływ zewnętrznej objętości martwej na wydajność podczas noszenia maski oddechowej. AIHAJ-Am. Ind. Hyg. Doc. 2000 , 61 , 678–684. [Google Scholar] [CrossRef]
Xu, M .; Lei, Z .; Yang, J. Estimating the Dead Space Volume pomiędzy modelem głowy a filtrującą maską oddechową N95 przy użyciu technologii Microsoft Kinect. J. Occup. Otaczać. Hyg. 2015 , 12 , 538–546. [Google Scholar] [CrossRef]
Lee, HP; Wang, DY Obiektywna ocena wzrostu oporu oddechowego respiratorów N95 u ludzi. Ann. Zajmij. Hyg. 2011 , 55 , 917–921. [Google Scholar] [CrossRef]
Roberge, R .; Bayer, E .; Powell, J .; Coca, A .; Roberge, M .; Benson, S. Wpływ wilgoci wydychanej na opór oddychania respiratorów filtrujących N95. Ann. Zajmij. Hyg. 2010 , 54 , 671–677. [Google Scholar] [CrossRef]
Jamjoom, A .; Nikkar-Esfahani, A .; Fitzgerald, J. Omdlenia związane z salą operacyjną u studentów medycyny: badanie przekrojowe. BMC Med. Edukacja. 2009 , 9 , 14. [Google Scholar] [CrossRef]
Asadi-Pooya AA; Cross, JH czy noszenie maski na twarz jest bezpieczne dla osób z padaczką? Acta Neurol. Scand. 2020 , 142 , 314–316. [Google Scholar] [CrossRef]
Lazzarino, AI; Steptoe, A .; Hamer, M .; Michie, S. Covid-19: Ważne potencjalne skutki uboczne noszenia masek na twarz, o których powinniśmy pamiętać. BMJ 2020 , 369 , m2003. [Google Scholar] [CrossRef]
Guaranha, MSB; Garzon, E .; Buchpiguel, CA; Tazima, S .; Yacubian, EMT; Sakamoto, AC Hyperventilation Revisited: Physiological Effects and Efficacy on Focal Seizure Activation in the Era of Video-EEG Monitoring. Padaczka 2005 , 46 , 69–75. [Google Scholar] [CrossRef]
Ong, JJY; Bharatendu, C .; Goh, Y .; Tang, JZY; Sooi, KWX; Tan, YL; Tan, BYQ; Teoh, H.-L .; Ong, ST; Allen, DM; et al. Bóle głowy związane ze sprzętem ochrony osobistej - przekrojowe badanie wśród pracowników służby zdrowia pierwszej linii podczas COVID-19. Ból głowy 2020 , 60 , 864–877. [Google Scholar] [CrossRef]
Jacobs, JL; Ohde, S .; Takahashi, O .; Tokuda, Y .; Omata, F .; Fukui, T. Stosowanie chirurgicznych masek na twarz w celu zmniejszenia częstości przeziębienia wśród pracowników służby zdrowia w Japonii: randomizowana kontrolowana próba. Jestem. J. Infect. Control 2009 , 37 , 417–419. [Google Scholar] [CrossRef]
Ramirez-Moreno, JM Mask-Associated de Novo Headache u pracowników służby zdrowia podczas pandemii Covid-19. medRxiv 2020 . [Google Scholar] [CrossRef]
Shenal, BV; Radonovich, LJ; Cheng, J .; Hodgson, M .; Bender, dyskomfort związany z BS i wysiłek związany z długotrwałym noszeniem środków ochrony dróg oddechowych w środowisku opieki zdrowotnej. J. Occup. Otaczać. Hyg. 2011 , 9 , 59–64. [Google Scholar] [CrossRef]
Rains, SA Ponowne spojrzenie na naturę reakcji psychologicznej: przegląd metaanalityczny. Szum. Commun. Res. 2013 , 39 , 47–73. [Google Scholar] [CrossRef]
Matusiak, Ł .; Szepietowska, M .; Krajewski, P .; Białynicki-Birula, R .; Szepietowski, JC Niedogodności wynikające z używania masek na twarz podczas pandemii COVID-19: badanie ankietowe 876 młodych ludzi. Dermatol. Ther. 2020 , 33 , e13567. [Google Scholar] [CrossRef]
Foo, CCI; Goon, ATJ; Leow, Y .; Goh, C. Niekorzystne reakcje skórne na sprzęt ochrony osobistej przeciwko zespołowi ciężkiego ostrego układu oddechowego - badanie opisowe w Singapurze. Skontaktuj się z Dermat. 2006 , 55 , 291–294. [Google Scholar] [CrossRef]
Hua, W .; Zuo, Y .; Wan, R .; Xiong, L .; Tang, J .; Zou, L .; Shu, X .; Li, L. Krótkoterminowe reakcje skórne po zastosowaniu respiratorów N95 i masek medycznych. Skontaktuj się z Dermat. 2020 , 83 , 115–121. [Google Scholar] [CrossRef]
Prousa, D. Studie zu psychischen und psychovegetativen Beschwerden mit den aktuellen Mund-Nasenschutz-Verordnungen. PsychArchives 2020 . [Google Scholar] [CrossRef]
Sprzedam, TK; Hosangadi, D .; Trotochaud, M. BMC Public Health 2020 , 20 , 550. [Google Scholar] [CrossRef]
Ryan, RM; Deci, EL Teoria samostanowienia i rola podstawowych potrzeb psychologicznych w osobowości i organizacji zachowań. W Handbook of Personality: Theory and Research , wyd. 3; The Guilford Press: Nowy Jork, Nowy Jork, USA, 2008; s. 654–678. ISBN 978-1-59385-836-0 .Linki zewnętrzne [Google Scholar]
Kent, JM; Papp, LA; Martinez, JM; Browne, ST; Coplan, JD; Klein, DF; Gorman, JM Specity of Panic Response to CO (2) Inhalation in Panic Disorder: A Porównanie z dużą depresją i przedmiesiączkowym zaburzeniem dysforycznym. Jestem. J. Psychiatry 2001 , 158 , 58–67. [Google Scholar] [CrossRef] [PubMed]
Morris LS; McCall, JG; Charney, DS; Murrough, JW Rola miejsca sinawego w powstawaniu lęku patologicznego. Brain Neurosci. Adv. 2020 , 4 . [Google Scholar] [CrossRef] [PubMed]
Gorman, JM; Askanazi, J .; Liebowitz, MR; Fyer, AJ; Stein, J .; Kinney, JM; Klein, DF Response to Hyperventilation in a Group of Patients with Panic Disorder. Jestem. J. Psychiatry 1984 , 141 , 857–861. [Google Scholar] [CrossRef] [PubMed]
Tsugawa, A .; Sakurai, S .; Inagawa, Y .; Hirose, D .; Kaneko, Y .; Ogawa, Y .; Serisawa, S .; Takenoshita, N .; Sakurai, H .; Kanetaka, H .; et al. Świadomość epidemii COVID-19 i wynikających z niej tendencji depresyjnych u pacjentów z ciężką chorobą Alzheimera. JAD 2020 , 77 , 539–541. [Google Scholar] [CrossRef]
Maguire, PA; Reay, RE; Looi, JC Nic do kichania przy stosowaniu środków ochronnych przeciwko pandemii grypy przez osoby ze schizofrenią: chęć i postrzegane bariery. Australas. Psychiatry 2019 , 27 , 171–178. [Google Scholar] [CrossRef]
COVID-19: Uwagi dotyczące noszenia masek | CDC. Dostępne w Internecie: https://www.cdc.gov/coronavirus/2019-ncov/prevent-getting-sick/cloth-face-cover-guidance.html (dostęp: 12 listopada 2020 r.).
Lim, ECH; Seet, RCS; Lee, K.-H .; Wilder-Smith, EPV; Chuah, BYS; Ong, bóle głowy BKC i maska na twarz N95 wśród dostawców opieki zdrowotnej. Acta Neurol. Scand. 2006 , 113 , 199–202. [Google Scholar] [CrossRef]
Badri, FMA Surgical Mask Kontaktowe zapalenie skóry i epidemiologia kontaktowego zapalenia skóry u pracowników służby zdrowia. Curr. Allergy Clin. Immunol. 2017 , 30 , 183-188. [Google Scholar]
Scarano, A .; Inchingolo, F .; Lorusso, F. Temperatura skóry twarzy i dyskomfort podczas noszenia ochronnych masek na twarz: Ocena termowizyjnego obrazowania w podczerwieni i ręce poruszające maską. Int. J. Environ. Res. Zdrowie publiczne 2020 , 17 , 4624. [Google Scholar] [CrossRef]
Luksamijarulkul, P .; Aiempradit, N .; Vatanasomboon, P. Zanieczyszczenie drobnoustrojami na używanych maskach chirurgicznych wśród personelu szpitala i jakość powietrza drobnoustrojów na ich oddziałach roboczych: szpital w Bangkoku. Oman Med. J. 2014 , 29 , 346–350. [Google Scholar] [CrossRef]
Chughtai, AA; Stelzer-Braid, S .; Rawlinson, W .; Pontivivo, G .; Wang, Q .; Pan, Y .; Zhang, D .; Zhang, Y .; Li, L .; MacIntyre, CR Zanieczyszczenie wirusami układu oddechowego na zewnętrznej powierzchni masek medycznych stosowanych przez pracowników służby zdrowia. BMC Infect. Dis. 2019 , 19 , 491. [Google Scholar] [CrossRef]
Monalisa, AC; Padma, KB; Manjunath, K .; Hemavathy, E .; Varsha, D. Zanieczyszczenie drobnoustrojami masek na usta używanych przez studentów studiów podyplomowych w prywatnej placówce stomatologicznej: badanie in vitro. IOSR J. Dent. Med. Sci. 2017 , 16 , 61–67. [Google Scholar]
Liu, Z .; Chang, Y .; Chu, W .; Yan, M .; Mao, Y .; Zhu, Z .; Wu, H .; Zhao, J .; Dai, K .; Li, H .; et al. Maski chirurgiczne jako źródło zakażenia bakteryjnego podczas zabiegów operacyjnych. J. Orthop. Tłum. 2018 , 14 , 57–62. [Google Scholar] [CrossRef]
Robert Koch-Institut. Influenza-Monatsbericht ; Robert Koch-Institut: Berlin, Niemcy, 2020. [Google Scholar]
Techasatian, L .; Lebsing, S .; Uppala, R .; Thaowandee, W .; Chaiyarit, J .; Supakunpinyo, C .; Panombualert, S .; Mairiang, D .; Saengnipanthkul, S .; Wichajarn, K .; et al. Wpływ maski na skórę pod spodem: prospektywna ankieta podczas pandemii COVID-19. J. Prim. Care Community Health 2020 , 11 , 2150132720966167. [Google Scholar] [CrossRef]
Lan, J .; Song, Z .; Miao, X .; Li, H .; Li, Y .; Dong, L .; Yang, J .; An, X .; Zhang, Y .; Yang, L .; et al. Uszkodzenia skóry wśród pracowników służby zdrowia zarządzających chorobą koronawirusa-2019. J. Am. Acad. Dermatol. 2020 , 82 , 1215-1216. [Google Scholar] [CrossRef]
Szepietowski, JC; Matusiak, Ł .; Szepietowska, M .; Krajewski, PK; Białynicki-Birula, R. Face Mask-Induced Itch: A Self-Questionnaire Study of 2315 Responders during the COVID-19 Pandemic. Acta Derm.- Venereol. 2020 , 100 , adv00152. [Google Scholar] [CrossRef]
Darlenski, R .; Tsankov, N. Pandemia COVID-19 i skóra: co powinni wiedzieć dermatolodzy? Clin. Dermatol. 2020 . [Google Scholar] [CrossRef]
Muley, P .; „Maska usta” - nowe zagrożenie dla zdrowia jamy ustnej w erze COVID - dr Pooja Muley. Dental Tribune South Asia 2020. Dostępne online: https://in.dental-tribune.com/news/mask-mouth-a-novel-threat-to-oral-health-in-the-covid-era/ (dostęp na 12 listopada 2020).
Klimek, L .; Huppertz, T .; Alali, A .; Spielhaupter, M .; Hörmann, K .; Matthias, C .; Hagemann, J. Nowa forma podrażniającego nieżytu nosa w maskach filtrujących na twarz (FFP) (respiratory FFP2 / N95 / KN95) podczas pandemii COVID-19. Światowe organy alergii. J. 2020 , 13 , 100474. [Google Scholar] [CrossRef]
Pogromcy mitów COVID-19 - Światowa Organizacja Zdrowia. Dostępne w Internecie: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/advice-for-public/myth-busters (dostęp: 28 stycznia 2021 r.).
Asadi, S .; Cappa, CD; Barreda, S .; Wexler, AS; Bouvier, NM; Ristenpart, WD Skuteczność masek i osłon twarzy w kontrolowaniu emisji cząstek aerozolu na zewnątrz podczas czynności wydechowych. Sci. Rep. 2020 , 10 , 15665. [Google Scholar] [CrossRef]
Wong, CKM; Yip, BHK; Mercer, S .; Griffiths, S .; Kung, K .; Wong, MC; Chor, J .; Wong, SY Effect of Facemasks on Empathy and Relational Continuity: A Randomized Controlled Trial in Primary Care. BMC Fam. Ćwicz. 2013 , 14 , 200. [Google Scholar] [CrossRef]
Światowa Organizacja Zdrowia; Fundusz Narodów Zjednoczonych na rzecz Dzieci. Porady WHO dotyczące używania masek dla dzieci w społeczności w kontekście COVID-19: załącznik do porad dotyczących używania masek w kontekście COVID-19, 21 sierpnia 2020 r . ; Światowa Organizacja Zdrowia: Genewa, Szwajcaria, 2020. [Google Scholar]
Osoba, E .; Lemercier, C .; Royer, A .; Reychler, G. Effet du port d'un masque de soins lors d'un test de marche de six minutes chez des sujets sains. Rev. Mal. Respir. 2018 , 35 , 264–268. [Google Scholar] [CrossRef]
Johnson, AT; Scott, WH; Phelps, SJ; Caretti, DM; Koh, FC Jak opór dróg oddechowych wpływa na komfort respiratora? J. Int. Soc. Respir. Prot. 2005 , 22 , 38. [Google Scholar]
Koh, FC; Johnson, AT; Scott, WH; Phelps, SJ; Francis, EB; Cattungal, S. Korelacja między typem osobowości a czasem pracy podczas noszenia respiratora. J. Occup. Otaczać. Hyg. 2006 , 3 , 317–322. [Google Scholar] [CrossRef]
Deutsche Gesetzliche Unfallversicherung. DGUV Grundsätze für Arbeitsmedizinische Vorsorgeuntersuchungen ; Alfons, W., Ed .; Gentner Verlag: Stuttgart, Niemcy, 2010; ISBN 978-3-87247-733-0 .Linki zewnętrzne [Google Scholar]
Przeglądaj według Country-NATLEX. Dostępne w Internecie: https://www.ilo.org/dyn/natlex/natlex4.byCountry?p_lang=en (dostęp: 28 stycznia 2021 r.).
BAuA-SARS-CoV-2 FAQ Und Weitere Informationen-Kennzeichnung von Masken Aus USA, Kanada, Australien / Neuseeland, Japonia, Chiny i Korea-Bundesanstalt Für Arbeitsschutz Und Arbeitsmedizin. Dostępne w Internecie: https://www.baua.de/DE/Themen/Arbeitsgestaltung-im-Betrieb/Coronavirus/pdf/Kennzeichnung-Masken.html (dostęp 28 stycznia 2021).
Veit, M. Hauptsache Maske !? DAZ.Online . 2020, s. S26. Dostępne online: https://www.deutsche-apotheker-zeitung.de/daz-az/2020/daz-33-2020/hauptsache-maske (dostęp: 12 listopada 2020).
MacIntyre, CR; Seale, H .; Dung, TC; Hien, NT; Nga, PT; Chughtai, AA; Rahman, B .; Dwyer, DE; Wang, Q. Grupowa losowa próba masek materiałowych w porównaniu z maskami medycznymi u pracowników służby zdrowia. BMJ Open 2015 , 5 , e006577. [Google Scholar] [CrossRef]
MacIntyre, CR; Chughtai, AA Maski na twarz do zapobiegania infekcjom w opiece zdrowotnej i środowiskach społecznych. BMJ 2015 , 350 , h694. [Google Scholar] [CrossRef]
MacIntyre, CR; Wang, Q .; Seale, H .; Yang, P .; Shi, W .; Gao, Z .; Rahman, B .; Zhang, Y .; Wang, X .; Newall, AT; et al. Randomizowane badanie kliniczne trzech opcji dla respiratorów N95 i masek medycznych u pracowników służby zdrowia. Jestem. J. Respir. Kryt. Care Med. 2013 , 187 , 960–966. [Google Scholar] [CrossRef]
Dellweg, D .; Lepper, PM; Nowak, D .; Köhnlein, T .; Olgemöller, U .; Pfeifer, M. Stanowisko Niemieckiego Towarzystwa Oddechowego (DGP) w sprawie wpływu masek społecznościowych na samoobronę i ochronę innych osób w odniesieniu do chorób przenoszonych przez aerogen. Pneumologie 2020 , 74 , 331–336. [Google Scholar] [CrossRef]
Luckman, A .; Zeitoun, H .; Isoni, A .; Loomes, G .; Vlaev, I .; Powdthavee, N .; Przeczytaj, D. Odszkodowanie za ryzyko podczas COVID-19: Wpływ użycia maski na dystans społeczny. OSF Preprints . 2020. Dostępny online: https://osf.io/rb8he/ (dostęp: 25 października 2020 r.).
Sharma, I .; Vashnav, M .; Sharma, R. COVID-19 Pandemic Hype: Losers and Gainers. Indian J. Psychiatry 2020 , 62 , S420 – S430. [Google Scholar] [CrossRef] [PubMed]
BfArM-Empfehlungen Des BfArM-Hinweise Des BfArM Zur Verwendung von Mund – Nasen-Bedeckungen (zB Selbst Hergestellten Masken, »Community-Oder DIY-Masken«), Medizinischen Gesichtsmasken Sowie Partikelfierenden (zB Selbst Hergestellten Masken) (SARS-CoV-2 / Covid-19). Dostępne online: https://www.bfarm.de/SharedDocs/Risikoinformationen/Medizinprodukte/DE/schutzmasken.html (dostęp: 12 listopada 2020).
MacIntyre, CR; Wang, Q .; Cauchemez, S .; Seale, H .; Dwyer, DE; Yang, P .; Shi, W .; Gao, Z .; Pang, X .; Zhang, Y .; et al. Zbiór randomizowanych badań klinicznych, w których porównano respiratory N95 z testami dopasowania i bez testu z maskami medycznymi w celu zapobiegania zakażeniom wirusem układu oddechowego u pracowników służby zdrowia. Grypa Inne Respir. Wirusy 2011 , 5 , 170–179. [Google Scholar] [CrossRef] [PubMed]
Gralton, J .; McLaws, M.-L. Ochrona pracowników służby zdrowia przed grypą pandemiczną: N95 czy maski chirurgiczne? Kryt. Care Med. 2010 , 38 , 657–667. [Google Scholar] [CrossRef] [PubMed]
Smith, JD; MacDougall, CC; Johnstone, J .; Radzi sobie, RA; Schwartz, B .; Garber, GE Skuteczność respiratorów N95 a maski chirurgiczne w ochronie pracowników służby zdrowia przed ostrą infekcją układu oddechowego: przegląd systematyczny i metaanaliza. CMAJ 2016 , 188 , 567–574. [Google Scholar] [CrossRef] [PubMed]
Lee, S.-A .; Grinshpun, SA; Reponen, T. Wydajność oddechowa oferowana przez respiratory N95 i maski chirurgiczne: ocena ludzi z aerozolem NaCl reprezentującym zakres wielkości cząstek bakteryjnych i wirusowych. Ann. Zajmij. Hyg. 2008 , 52 , 177-185. [Google Scholar] [CrossRef] [PubMed]
Zhu, N .; Zhang, D .; Wang, W .; Li, X .; Yang, B .; Song, J .; Zhao, X .; Huang, B .; Shi, W .; Lu, R .; et al. Nowy koronawirus od pacjentów z zapaleniem płuc w Chinach, 2019. N. Engl. J. Med. 2020 . [Google Scholar] [CrossRef]
Oberg, T .; Brosseau, filtr maski chirurgicznej LM i dopasowanie. Jestem. J. Infect. Control 2008 , 36 , 276–282. [Google Scholar] [CrossRef]
Eninger, RM; Honda, T .; Adhikari, A .; Heinonen-Tanski, H .; Reponen, T .; Grinshpun, SA Wydajność filtru respiratorów N99 i N95 w stosunku do wirusów i ultradrobnych cząstek. Ann. Zajmij. Hyg. 2008 , 52 , 385–396. [Google Scholar] [CrossRef]
Morawska, L. Droplet Fate in Indoor, or Can My Prevention of Infection? Indoor Air 2006 , 16 , 335–347. [Google Scholar] [CrossRef]
Ueki, H .; Furusawa, Y .; Iwatsuki-Horimoto, K .; Imai, M .; Kabata, H .; Nishimura, H .; Kawaoka, Y. Skuteczność masek na twarz w zapobieganiu przenoszeniu SARS-CoV-2 przez powietrze. mSphere 2020 , 5 , e00637-20. [Google Scholar] [CrossRef]
Radonovich, LJ; Simberkoff, MS; Bessesen, MT; Brązowy, AC; Cummings, DAT; Gaydos, CA; Los, JG; Krosche, AE; Gibert, CL; Gorse, GJ; et al. Respiratory N95 a maski medyczne do zapobiegania grypie wśród personelu opieki zdrowotnej: randomizowane badanie kliniczne. JAMA 2019 , 322 , 824–833. [Google Scholar] [CrossRef]
Loeb, M .; Dafoe, N .; Mahony, J .; John, M .; Sarabia, A .; Glavin, V .; Webby, R .; Smieja, M .; Zarabiaj, DJD; Chong, S .; et al. Maska chirurgiczna vs Respirator N95 w zapobieganiu grypie wśród pracowników służby zdrowia: randomizowana próba. JAMA 2009 , 302 , 1865–1871. [Google Scholar] [CrossRef]
Konda, A .; Prakash, A .; Moss, GA; Schmoldt, M .; Grant, GD; Guha, S. Skuteczność filtracji aerozoli typowych tkanin stosowanych w maskach tekstylnych do oddychania. ACS Nano 2020 , 14 , 6339–6347. [Google Scholar] [CrossRef]
Chughtai, A. Stosowanie masek materiałowych w praktyce kontroli zakażeń - dowody i luki w polityce. Int. J. Infect. Kontrola 2013 , 9 . [Google Scholar] [CrossRef]
Labortest-Schutzmasken im Härtetest: Die Meisten Filtern Ungenügend. Dostępne w Internecie: https://www.srf.ch/news/panorama/labortest-schutzmasken-im-haertetest-die-meisten-filtern-ungenuegend (dostęp: 12 listopada 2020 r.).
MacIntyre, CR; Cauchemez, S .; Dwyer, DE; Seale, H .; Cheung, P .; Browne, G .; Fasher, M .; Wood, J .; Gao, Z .; Booy, R .; et al. Stosowanie masek na twarz i kontrola przenoszenia wirusa oddechowego w gospodarstwach domowych. Emerg. Infekować. Dis. 2009 , 15 , 233-241. [Google Scholar] [CrossRef]
Xiao, J .; Shiu, EYC; Gao, H .; Wong, JY; Fong, MW; Ryu, S .; Cowling, BJ Niefarmaceutyczne środki na grypę pandemiczną w warunkach innych niż zdrowotne - środki ochrony osobistej i środki ochrony środowiska. Emerg. Infekować. Dis. 2020 , 26 , 967–975. [Google Scholar] [CrossRef]
Aiello, AE; Murray, GF; Perez, V .; Coulborn, RM; Davis, BM; Uddin, M .; Shay, DK; Waterman, SH; Monto, AS Stosowanie maski, higiena rąk i sezonowe choroby grypopodobne u młodych dorosłych: losowa próba interwencji. J. Infect. Dis. 2010 , 201 , 491–498. [Google Scholar] [CrossRef]
Bundgaard, H .; Bundgaard, JS; Raaschou-Pedersen, DET; von Buchwald, C .; Todsen, T .; Norsk, JB; Pries-Heje, MM; Vissing, CR; Nielsen, PB; Winsløw, UC; et al. Skuteczność dodania zalecenia maski do innych środków zdrowia publicznego w celu zapobiegania zakażeniom SARS-CoV-2 u duńskich użytkowników masek. Ann. Stażysta. Med. 2020 . [Google Scholar] [CrossRef]
Smart, NR; Horwell, CJ; Inteligentny, TS; Galea, KS Ocena możliwości noszenia masek na twarz przed zanieczyszczeniem powietrza u dzieci w wieku szkolnym w Londynie. Int. J. Environ. Res. Zdrowie publiczne 2020 , 17 , 3935. [Google Scholar] [CrossRef]
Forgie, SE; Reitsma, J .; Spady, D .; Wright, B .; Stobart, K. „Czynnik strachu” przed maskami chirurgicznymi i osłonami na twarz w oczach dzieci i ich rodziców. Pediatrics 2009 , 124 , e777 – e781. [Google Scholar] [CrossRef]
Schwarz, S .; Jenetzky, E .; Krafft, H .; Maurer, T .; Martin, D. Corona Children Studies „Co-Ki”: pierwsze wyniki ogólnoniemieckiego rejestru zakrywania ust i nosa (maska) u dzieci. Monatsschrift Kinderheilkde 2021 , 1–10. [Google Scholar] [CrossRef]
Zoccal, DB; Furuya, WI; Bassi, M .; Colombari, DSA; Colombari, E. Jądro samotnego przewodu i koordynacja czynności oddechowych i współczulnych. Z przodu. Physiol. 2014 , 5 , 238. [Google Scholar] [CrossRef]
Neilson, S. Maska chirurgiczna źle pasuje do zmniejszenia ryzyka. CMAJ 2016 , 188 , 606–607. [Google Scholar] [CrossRef]
Centrum badawcze SOCIUM ds. Nierówności i polityki społecznej, Universität Bremen. Dostępne w Internecie: https://www.socium.uni-bremen.de/ueber-das-socium/aktuelles/archiv/ (dostęp: 28 stycznia 2021 r.).
Fadare, OO; Okoffo, ED Covid-19 Maski na twarz: potencjalne źródło włókien mikroplastycznych w środowisku. Sci. Razem Environ. 2020 , 737 , 140279. [Google Scholar] [CrossRef]
Potluri, P .; Needham, P. Technical Textiles for Protection (Manchester EScholar-The University of Manchester) ; Woodhead Publishing: Cambridge, Wielka Brytania, 2005. [Google Scholar]
Schnurr, REJ; Alboiu, V .; Chaudhary, M .; Corbett, RA; Quanz, ME; Sankar, K .; Srain, HS; Thavarajah, V .; Xanthos, D .; Walker, TR Reducing Marine Pollution from Single-Use Plastics (SUP): A Review. Mar. Pollut. Byk. 2018 , 137 , 157–171. [Google Scholar] [CrossRef]
Reid, AJ; Carlson, AK; Creed, JEŚLI; Eliason, EJ; Gell, PA; Johnson, PTJ; Kidd, KA; MacCormack, TJ; Olden, JD; Ormerod, SJ; et al. Pojawiające się zagrożenia i trwałe wyzwania w zakresie ochrony różnorodności biologicznej wód słodkich. Biol. Rev. Camb. Philos. Soc. 2019 , 94 , 849–873. [Google Scholar] [CrossRef]
Fisher, KA; Tenforde, MW; Feldstein, LR; Lindsell, CJ; Shapiro, NI; Pliki, DC; Gibbs, KW; Erickson, HL; Prekker, ME; Steingrub, JS; et al. Narażenia społeczne i bliskie kontakty związane z COVID-19 wśród dorosłych z objawami ≥18 lat w 11 ambulatoryjnych placówkach opieki zdrowotnej - Stany Zjednoczone, lipiec 2020 r. MMWR Morb. Śmiertelny. Wkly. Rep. 2020 , 69 , 1258-1264. [Google Scholar] [CrossRef]
Belkin, N.Ewolucja maski chirurgicznej: skuteczność filtrowania a skuteczność. Infekować. Control Hosp. Epidemiol. 1997 , 18 , 49–57. [Google Scholar] [CrossRef]
Osłona, BJ; Chan, K.-H .; Fang, VJ; Cheng, CKY; Grzyb, ROP; Wai, W .; Sin, J .; Seto, WH; Yung, R .; Chu, DWS; et al. Maski na twarz i higiena rąk, aby zapobiec przenoszeniu grypy w gospodarstwach domowych: losowa próba grupowa. Ann. Stażysta. Med. 2009 , 151 , 437–446. [Google Scholar] [CrossRef]
Osłona, BJ; Zhou, Y .; Ip, DKM; Leung, GM; Aiello, Maski na twarz AE zapobiegające przenoszeniu wirusa grypy: przegląd systematyczny. Epidemiol. Infekować. 2010 , 138 , 449–456. [Google Scholar] [CrossRef]
Institute of Medicine (USA). Komitet ds. Środków Ochrony Indywidualnej dla personelu medycznego w celu zapobiegania przenoszeniu grypy pandemicznej i innych wirusowych infekcji dróg oddechowych: aktualne zagadnienia badawcze. W zapobieganiu rozprzestrzenianiu się grypy pandemicznej i innych wirusowych chorób układu oddechowego: środki ochrony indywidualnej dla personelu służby zdrowia: aktualizacja 2010 ; Larson, EL, Liverman, CT, Eds .; National Academies Press (USA): Waszyngton, DC, USA, 2011; ISBN 978-0-309-16254-8 .Linki zewnętrzne [Google Scholar]
Matuschek, C .; Moll, F .; Fangerau, H .; Fischer, JC; Zänker, K .; van Griensven, M .; Schneider, M .; Kindgen-Milles, D .; Knoefel, WT; Lichtenberg, A .; et al. Historia i wartość masek na twarz. Eur. J. Med. Res. 2020 , 25 , 23. [Google Scholar] [CrossRef] [PubMed]
Spooner, JL History of Surgical Face Masks. AORN J. 1967 , 5 , 76–80. [Google Scholar] [CrossRef]
Burgess, A .; Horii, M. Ryzyko, rytuał i odpowiedzialność za zdrowie: japoński „koc bezpieczeństwa” chirurgicznego noszenia maski na twarz. Sociol. Zdrowie Illn. 2012 , 34 , 1184-1198. [Google Scholar] [CrossRef] [PubMed]
Beck, U. Risk Society, w kierunku nowej nowoczesności ; SAGE Publications Ltd: Thousand Oaks, CA, USA, 1992. [Google Scholar]
Cheng, KK; Lam, TH; Leung, CC noszący maski na twarz podczas pandemii COVID-19: altruizm i solidarność. Lancet 2020 . [Google Scholar] [CrossRef]
Melnychuk, MC; Dockree, PM; O'Connell, RG; Murphy, PR; Balsters, JH; Robertson, IH Połączenie oddechu i uwagi poprzez Locus Coeruleus: Efekty medytacji i pranajamy. Psychophysiology 2018 , 55 , e13091. [Google Scholar] [CrossRef] [PubMed]
Andresen, MC; Kunze, DL Nucleus Tractus Solitarius - Brama do kontroli krążenia nerwowego. Annu. Rev. Physiol. 1994 , 56 , 93-116. [Google Scholar] [CrossRef] [PubMed]
Kline, DD; Ramirez-Navarro, A .; Kunze, DL Adaptacyjna depresja w transmisji synaptycznej w jądrze przewodu samotnego po przewlekłej przerywanej niedotlenieniu in vivo: dowód na plastyczność homeostatyczną. J. Neurosci. 2007 , 27 , 4663-4673. [Google Scholar] [CrossRef]
King, TL; Heesch, CM; Clark, CG; Kline, DD; Hasser, Niedotlenienie EM aktywuje neurony jądra Tractus Solitarii wystające do jądra okołokomorowego podwzgórza. Jestem. J. Physiol. Regul. Integr. Comp. Physiol. 2012 , 302 , R1219 – R1232. [Google Scholar] [CrossRef]
Yackle, K .; Schwarz, LA; Kam, K .; Sorokin, JM; Huguenard JR; Feldman, JL; Luo, L .; Krasnow, mgr Neurony z Centrum Kontroli Oddechu, które promują pobudzenie u myszy. Science 2017 , 355 , 1411–1415. [Google Scholar] [CrossRef]
Menuet, C .; Connelly, AA; Bassi, JK; Melo, MR; Le, S .; Kamar, J .; Kumar, NN; McDougall, SJ; McMullan, S .; Allen, AM PreBötzinger Kompleksowe neurony sterują modulacją ciśnienia krwi i tętna w układzie oddechowym. eLife 2020 , 9 , e57288. [Google Scholar] [CrossRef]
Zope, SA; Zope, RA Sudarshan Kriya Yoga: Oddychanie dla zdrowia. Int. J. Yoga 2013 , 6 , 4–10. [Google Scholar] [CrossRef]
Cummins, EP; Strowitzki, MJ; Taylor, TK Mechanizmy i konsekwencje wykrywania tlenu i dwutlenku węgla u ssaków. Physiol. Wersja 2020 , 100 , 463–488. [Google Scholar] [CrossRef]
Jafari, MJ; Khajevandi AA; Mousavi Najarkola, SA; Yekaninejad, MS; Pourhoseingholi, MA; Omidi, L .; Kalantary, S. Stowarzyszenie zespołu chorego budynku z parametrami powietrza w pomieszczeniach. Tanaffos 2015 , 14 , 55–62. [Google Scholar]
Redlich, CA; Sparer, J .; Cullen, zespół chorych na MR. Lancet 1997 , 349 , 1013–1016. [Google Scholar] [CrossRef]
Kaw, R .; Hernandez, AV; Walker, E .; Aboussouan, L .; Mokhlesi, B. Determinants of Hypercapnia in otyłych pacjentów z obturacyjnym bezdechem sennym: przegląd systematyczny i metaanaliza badań kohortowych. Chest 2009 , 136 , 787–796. [Google Scholar] [CrossRef]
Edwards, N .; Wilcox, I .; Polo, Dz.U. Sullivan, CE Hiperkapniczna odpowiedź na ciśnienie krwi jest większa w fazie lutealnej cyklu miesiączkowego. J. Appl. Physiol. 1996 , 81 , 2142-2146. [Google Scholar] [CrossRef]
Usługi społeczności AAFA. Co osoby z astmą muszą wiedzieć o maskach i osłonach na twarz podczas pandemii COVID-19. Dostępne online: https://community.aafa.org/blog/what-people-with-asthma-need-to-know-about-face-masks-and-coverings-during-the-covid-19-pandemic (dostęp 29 stycznia 2021 r.).
Shigemura, M .; Lecuona, E .; Angulo, M .; Homma, T .; Rodríguez, DA; Gonzalez-Gonzalez, FJ; Welch, LC; Amarelle, L .; Kim, S.-J .; Kamiński, N .; et al. Hiperkapnia zwiększa gładką kurczliwość mięśni dróg oddechowych poprzez sygnalizację MiR-133a-RhoA mediowaną kaspazą-7. Sci. Tłum. Med. 2018 , 10 , eaat1662. [Google Scholar] [CrossRef]
Roberge, R. Stosowanie maski na twarz przez dzieci podczas epidemii chorób zakaźnych. Biosecur. Bioterror. 2011 , 9 , 225–231. [Google Scholar] [CrossRef]
Schwarz, S .; Jenetzky, E .; Krafft, H .; Maurer, T .; Steuber, C .; Reckert, T .; Fischbach, T .; Martin, D. Corona bei Kindern: Die Co-Ki Studie. Pon. Kinderheilkde 2020 . [Google Scholar] [CrossRef]
van der Kleij, LA; De Vis, JB; de Bresser, J .; Hendrikse, J .; Siero, JCW Zmiany ciśnienia tętniczego CO 2 podczas hiperkapnii są związane ze zmianami objętości miąższu mózgu. Eur. Radiol. Exp. 2020 , 4 , 17. [Google Scholar] [CrossRef]
Geer Wallace, MA; Pleil, JD Evolution of Clinical and Environmental Health Applications of Exhaled Research: Review of Methods: Instrumentation for Gas-Phase, Condensate, and Aerosols. Analny. Chim. Acta 2018 , 1024 , 18–38. [Google Scholar] [CrossRef] [PubMed]
Sukul, P .; Schubert, JK; Zanaty, K .; Trefz, P .; Sinha, A .; Kamysek, S .; Miekisch, W. Kompozycje oddechu wydychanego pod zmiennymi rytmami oddechowymi odzwierciedlają zmiany wentylacyjne: przekładanie oddychania w kierunku medycyny oddechowej. Sci. Rep. 2020 , 10 , 14109. [Google Scholar] [CrossRef] [PubMed]
Lai, PS; Christiani, DC Długoterminowe skutki zdrowotne układu oddechowego u pracowników przemysłu tekstylnego. Curr. Opin. Pulm. Med. 2013 , 19 , 152-157. [Google Scholar] [CrossRef] [PubMed]
Goetz, LH; Schork, NJ Medycyna spersonalizowana: motywacja, wyzwania i postęp. Fertil. Sterylne. 2018 , 109 , 952–963. [Google Scholar] [CrossRef]
Samannan, R .; Holt, G .; Calderon-Candelario, R .; Mirsaeidi, M .; Campos, M. Wpływ masek na wymianę gazową u osób zdrowych i chorych na POChP. Ann. ATS 2020 . [Google Scholar] [CrossRef]
Streeck, H .; Schulte, B .; Kuemmerer, B .; Richter, E .; Hoeller, T .; Fuhrmann, C .; Bartok, E .; Dolscheid, R .; Berger, M .; Wessendorf, L .; et al. Współczynnik śmiertelności z powodu zakażenia SARS-CoV-2 Zakażenie SARS-CoV-2 w społeczności niemieckiej z super rozprzestrzenianiem się. medRxiv 2020 . [Google Scholar] [CrossRef]
Ioannidis, J. medRxiv 2020 . [Google Scholar] [CrossRef]
Zarząd: Specjalna sesja w sprawie odpowiedzi na COVID-19. Dostępne online: https://www.who.int/news-room/events/detail/2020/10/05/default-calendar/executive-board-special-session-on-the-covid19-response (dostęp 13 Listopad 2020).
Międzynarodowa Konferencja Zdrowia. Konstytucja Światowej Organizacji Zdrowia WHO. 1946. Bull. Światowy Organ Zdrowia. 2002 , 80 , 983–984. [Google Scholar]
Uwaga wydawcy : MDPI zachowuje neutralność w odniesieniu do roszczeń jurysdykcyjnych w opublikowanych mapach i powiązaniach instytucjonalnych.







